Признаки обезвоживания у ребенка 2 года после поноса

Обезвоживание (медицинский термин эксикоз) – патологическое состояние, при котором, организм теряет жидкость, а также растворенные в ней соли и минералы.
В чем может быть причина обезвоживания у детей?
1. Затруднение поступления жидкости в организм. Такая ситуация встречается редко. Это, либо отсутствие под рукой питьевой воды. Либо отказ ребенка употреблять жидкость. Например, по причине болевых ощущений при глотании. Либо тяжелые патологические состояния, при которых ребенок не может самостоятельно глотать.
2. Усиленное выделение воды и минеральных веществ организмом. Когда потеря превышает ее поступление. Такая ситуация наблюдается при острых инфекциях, пищевых отравлениях, паразитарном поражении, антибиотик-ассоциированной диарее, перегреве, ожогах.
Об этих причинах стоит поговорить подробнее.
1. Усиленная потеря жидкости может происходить при острой респираторной инфекции. С высокой температурой усиливается потоотделение. Это процесс физиологический. Так организм сам себя охлаждает. Кроме того, потеря жидкости происходит со слизью, обильно выделяющейся из носа. А также при кашле, особенно продуктивном. Тяжелого обезвоживания при ОРВИ обычно не происходит. Однако потери жидкости стоит восполнять в полном объеме, особенно у маленьких детей. Именно поэтому педиатры рекомендуют обильное теплое питье при простудных заболеваниях. Теплая вода быстрее всосется в кишечнике, чем холодная.
2. Самым опасным при обезвоживании, считается такое состояние, как острая кишечная инфекция. Ее симптомы:
- повышенная температура;
- одно- или многократная рвота;
- диарея, частота стула при этом может быть от двух (при условии жидкой консистенции) до 20 и более раз за сутки;
- боли и урчание в животе;
- потеря аппетита, слабость сонливость;
- отказ от воды и питья.
Особенно опасная такая инфекция у грудных детей. Это связано с их физиологическими особенностями: у них больший процент жидкости в организме. Для малышей потеря даже небольшого объема жидкости может быть опасной.
Кишечные инфекции делятся на две большие группы – вирусные и бактериальные. Основой лечения вирусных инфекций является именно борьба с обезвоживанием. При некоторых бактериальных инфекциях необходим антибиотик. Для того чтобы различить два вида инфекций, нужно показать ребенка педиатру. Самим назначать ребенку антибиотик не стоит, т.к. далеко не во всех случаях кишечной инфекции он необходим.
3. Пищевое отравление – обычно не угрожает жизни ребенка и проходит достаточно быстро, в течение 1-2 дней, за редким исключением.
4. Очень важно восполнять жидкость при ожогах, в том числе и солнечных ожогах. Так как поврежденная кожа теряет большое количество жидкости.
Какие бывают виды обезвоживания?
Врачи разделяют эксикоз по степеням тяжести. В зависимости от того, сколько процентов от массы тела потерял ребенок в виде воды:
1 степень – 3% от массы тела. Легкая степень обезвоживания. Основные ее признаки:
- жажда;
- сухость кожи и слизистых;
- уряженное мочеиспускание.
2 степень – от 3 до 6% массы тела. Средняя степень тяжести. Основные симптомы:
- выраженная жажда;
- сухость кожи и слизистых;
- язык обложен белым или сероватым налетом;
- слабость и сонливость;
- задержка мочеиспускания до 6 часов;
- у грудных детей западение родничка.
3 степень – 9% и более. Тяжелая степень обезвоживания. Это состояние опасное и требует немедленного обращения к врачу. Основными признаками его будут:
- плач ребенка без слез;
- выраженная слабость и сонливость;
- выраженное западение родничка у грудных детей;
- выраженно сухая кожа, потрескавшиеся губы;
- западение глаз;
Наиболее тяжелыми симптомами обезвоживания являются:
- тонкая обвисшая кожа;
- потеря сознания;
- судороги;
- падение температуры тела;
Какие симптомы может обнаружить врач при осмотре?
- поверхностное дыхание;
- учащенный пульс;
- снижение артериального давления;
- повышение, а в тяжелых случаях понижение температуры тела относительно нормы.
Кроме того, обязательно стоит показать ребенка врачу, если:
- в стуле или рвоте обнаружилась кровь;
- если ребенок категорически отказывается пить, а диарея при этом продолжается больше суток;
- ребенок пьет, но диарея длится больше недели.
Что нужно делать при обезвоживании?
Первым делом, нужно попытаться напоить ребенка.
1 Чем нужно поить?
- для грудного ребенка актуальным питьем остается грудное молоко. Малышей с признаками обезвоживания стоит как можно чаще прикладывать к груди, не пропускать ночные кормления, не укорачивать время кормлений. Кроме грудного молока, детям нужно предлагать простую кипяченую воду
- для деток постарше существуют специальные растворы для оральной регидратации. С их помощью можно восполнить не только потерю воды, но и электролитов (калия, кальция, натрия, хлора), а также глюкозы. О выборе конкретного препарата лучше посоветоваться с врачом, т.к. не все растворы для оральной регидратации можно применять в раннем возрасте. При отсутствии специального лекарства. Или, в случае если ребенок отказывается его пить, можно поить ребенка простой водой или другими жидкостями.
2 Чем поить нельзя?
- Категорически нельзя применять для восполнения потери жидкости кофе или чай. Эти напитки могут усилить симптомы обезвоживания, т.к. обладают мочегонным эффектом.
- Не стоит применять для отпаивания сладкие газированные напитки. Они могут утяжелить проявления основного заболевания.
- Маленьких детей нельзя поить рисовым отваром, т.к. он может содержать следы мышьяка.
- Не поите детей фруктовыми соками. Суточный объем их потребления ограничен у детей дошкольного возраста. Кислые соки могут раздражать слизистую желудочно-кишечного тракта и усиливать диарею.
- Не поите детей коровьим молоком. Оно дает высокую белковую нагрузку на органы пищеварения малыша. Может спровоцировать рвоту. Кроме того, его нельзя давать даже здоровым детям до года.
3. Как правильно поить?
Поить нужно небольшими порциями, начиная с объема половины или целой чайной ложки, постепенно увеличивая объем до 2-3 столовых ложек. Разовый объем индивидуален и зависит от самочувствия ребенка и наличия рвотных позывов. Предлагать жидкость ребенку нужно каждые 5-15 минут. Отпаивание длится до тех пор, пока ребенок не перестанет терять жидкость.
5. Как определить необходимый объем жидкости?
Строгих рекомендаций клинические руководства на этот счет не дают. Примерный объем 50-100 мл на каждый килограмм веса ребенка за первые несколько часов. Для приблизительного расчёта можно опираться на возраст. До 2-х лет ребенку нужно употребить около литра жидкости за сутки, после 2-х лет до полутора литров.
6. Что делать, если ребенок не пьет?
Альтернативой отпаивания через рот могут стать только капельницы. Поэтому нужно приложить все силы к тому, чтобы ребенок выпил какой-то объем жидкости. Если ребенок категорически отказывается от специальных растворов, альтернативой могут стать компот, сильно разбавленный некислый сок, слабый чай.
При тяжелом обезвоживании восполняют потерю жидкости только внутривенным введением. Такое возможно только в условиях инфекционного стационара. При развитии жизнеугрожающего состояния ребенка могут забрать в реанимационное отделение.
Чем еще можно помочь ребенку?
Обычно дети при обезвоживании отказываются от еды. Не стоит кормить ребенка, если он категорически отказывается. Как только малышу станет немного легче, он сам попросит еду. Оптимальным для питания считаются крупы. Каши на разбавленным пополам с водой молоке. Также можно предложить малышу паровые котлеты, тушеные овощи, некрутые бульоны, сушки и сухари. Категорически исключают из рациона сладкие газированные напитки, жирное и жареное, сырые фрукты и овощи и цельное молоко.
Еду ребенку нужно предлагать небольшими порциями, через небольшие промежутки времени. В моей практике часто случается так, что малыш, которому становится легче, просит сразу большие объемы еды. Родители радуются появившемуся аппетиту. В результате ребенка перекармливают. Это провоцирует новую волну недомогания, рвоты и повторного обезвоживания.
Очень важно обеспечить оптимальную среду. В комнате у болеющего ребенка должно быть прохладно. Чем жарче, тем больше теряется воды. Усиливается обезвоживание.
Нельзя самостоятельно давать ребенку противорвотные и противодиарейные препараты. Эти лекарства можно применять только по назначению врача и под его строгим контролем.
Онлайн консультация Врача-педиатра
стоимость консультации: 500 рублей
Консультация онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Какие неблагоприятные последствия обезвоживания могут быть у ребенка?
Если помощь ребенку была оказана вовремя и в полном объеме, обезвоживание не несет никаких отрицательных последствий для организма.
При запущенных случаях последствиями могут стать нарушения работы органов и систем:
- нарушение работы сердечно-сосудистой системы: снижение артериального давления, кислородное голодание организма, аритмия в результате нарушения ионного обмена;
- нарушение работы почек из-за дисбаланса электролитов крови;
- нарушение работы нервной системы (судороги).
- нарушение терморегуляции, падение температуры тела.
Профилактика состояний, способствующих обезвоживанию
В первую очередь нужно постараться защитить малыша от кишечных инфекций. Мерой специфической профилактики является вакцинация. Сейчас разработана вакцина от ротавирусной инфекции. Вводится она ребенку от 2-х до 8-ми месячного возраста трехкратно. И защищает организм малыша в 80-85% случаев от инфицирования и в 100% случаев от тяжелого течения.
Неспецифической профилактикой кишечной инфекции является соблюдение гигиенических мероприятий: частое мытье рук, снижения контакта с больными детьми.
Если же инфекции избежать не удалось, то ребенка следует показать педиатру. И начинать отпаивать водой или специальным раствором самостоятельно, еще до прихода врача.
Профилактикой пищевых отравлений является отказ от употребления недоброкачественных продуктов, правильная термическая обработка пищи.
При перегреве и солнечных ожогах необходимо своевременно и в достаточном количестве восполнить потерянную жидкость. А также охладить организм, с помощью протирания холодной водой или прохладной ванны.
В подавляющем большинстве случаев родителям удается справиться с проявлениями обезвоживания у малыша самостоятельно. Однако нужно быть настороженным к симптомам, особенно у детей до года, чтобы своевременно оказать им медицинскую помощь.
Источник
Обезвоживание у детей возникает при усиленном выведении жидкости из организма (рвота, диарея, полиурия, повышенная потливость), уменьшенном ее поступлении либо при комбинации этих двух причин. Состояние проявляется усиленной жаждой или полным отказом от питья, сухостью кожи и слизистых, учащением пульса и падением АД. В тяжелых случаях наблюдаются угнетение сознания, судорожный синдром, критические расстройства гемодинамики. Диагностический поиск включает физикальный осмотр, определение ЦВД, лабораторное исследование крови и мочи. Лечение состоит в быстрой оральной или парентеральной регидратации, применении симптоматических средств.
Общие сведения
Обезвоживание (эксикоз) – одна из основных причин смерти среди детей раннего возраста, особенно в странах с недостаточно развитой медициной. Хотя разработаны корректные схемы лечения, в связи с особенностями детского организма проблема продолжает занимать важное место в современной педиатрии. Это не самостоятельная нозологическая единица, а признак или осложнение других заболеваний. Синдром чаще встречается у страдающих острыми кишечными инфекциями – до 40% от всех детей, поступивших в стационар.
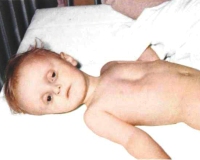
Обезвоживание у детей
Причины
Самые частые этиологические факторы обезвоживания у детей – рвота и диарея. Патологические потери жидкости через кишечник могут достигать нескольких литров за сутки, что без восполнения водно-электролитного баланса чревато серьезными осложнениями. Как правило, симптомы возникают на фоне кишечных инфекций (вирусных, бактериальных, протозойных), токсического или лекарственного гастроэнтерита. Выделяют и другие причины обезвоживания:
- Усиленное мочевыделение. Патология встречается при хронической почечной недостаточности, тубулопатиях, пиелонефрите. Активное выведение мочи происходит при диабетическом кетоацидозе, нарушениях гомеостаза, сопровождающихся гиперосмолярностью крови. Редкая причина обезвоживания у детей – несахарный диабет.
- Повышенное потоотделение. Симптом развивается в ответ на лихорадку при ОРВИ и острых воспалительных болезнях органов дыхания, аллергических реакциях, эндокринных заболеваниях, тяжелых метаболических расстройствах. К физиологическим факторам потливости относят пребывание в жарких и душных помещениях.
- Ожоги. Среднетяжелое термическое повреждение кожи сопровождается активным выходом экссудата и скоплением его в многочисленных пузырях. Обезвоживание начинается при поражении более 10% поверхности кожных покровов и ожогах не менее 2 степени.
- Недостаточное поступление жидкости. Физиологически ребенок ежедневно теряет жидкость с дыханием, потом, мочой. Если он получает недостаточно питья, происходит дегидратация. Тяжелая степень эксикоза наблюдается, если жидкость не только поступает в малом количестве, но и усиленно выводится.
У детей дегидратация протекает тяжелее, чем у взрослых, что обусловлено рядом предрасполагающих факторов. В раннем возрасте отношение площади поверхности тела к его объему выше, поэтому влага испаряется быстрее. Маленькие дети не могут точно описать чувство жажды и попросить воду. Как следствие, начальные стадии обезвоживания могут остаться незамеченными. К тому же, повышенный обмен веществ в детском организме требует большего количества жидкости.
Патогенез
При эксикозе уменьшается количество клеточной и внеклеточной воды, снижается кровенаполнение сосудов. У детей нарушается кровообращение: угнетается сердечный выброс, замедляется микроциркуляция, развивается ишемия внутренних органов. Дисбаланс электролитов вызывает аритмии, изменения функции почек, судорожные сокращения мышц, другие расстройства. Молекулярные и клеточные механизмы обезвоживания зависят от его формы.
Классификация
По тяжести выделяют три стадии эксикоза, которые определяют по количеству потерянной жидкости (в процентах от исходного веса). При легкой степени дефицит составляет 5% у детей до 3-летнего возраста и 3% у остальных, при средней – 10% и 6%, при тяжелой – 15% и 9% соответственно. Для рационального подбора терапии обезвоживания предложена систематизация типов эксикоза, согласно которой существуют:
- Изотоническое обезвоживание. Происходит равномерная потеря воды и электролитов крови, поэтому состояние больного дольше остается стабильным. Характерно резкое снижение диуреза при нормальном или незначительно сниженном артериальном давлении.
- Гипертоническое обезвоживание. Наблюдаются массивные потери воды при сохранности солей, из-за чего развивается гиперосмолярность крови. Возникает тяжелая клеточная дегидратация, приводящая к мучительной жажде. Помимо общих симптомов, возможны психомоторное возбуждение, судороги.
- Гипотоническое обезвоживание. Выведение минералов из организма преобладает над потерями жидкости. Состояние крайне опасно, поскольку быстро вызывает снижение АД и недостаточность кровообращения. У детей нарушается сознание.
Симптомы
При легком эксикозе общее состояние остается удовлетворительным. Слизистые оболочки и язык влажные, тонус кожи не изменен. У младенцев родничок имеет обычный вид. Незначительно уменьшаются количество мочи и частота мочеиспусканий. Пациенты старшего возраста жалуются на жажду, которая не проходит даже после употребления больших объемов жидкости. Маленькие дети жалоб не предъявляют, но становятся вялыми, отказываются от еды.
Для обезвоживания средней степени тяжести характерно прогрессирующее ухудшение самочувствия. Тургор кожи снижен, она собирается в тонкие складки, которые расправляются дольше обычного. Губы пересыхают и трескаются, слизистые сухие. У ребенка резко снижается диурез, учащается пульс, а тоны сердца становятся приглушенными. С учетом типа дегидратации наблюдается мучительная жажда либо отсутствие желания пить.
Тяжелая степень обезвоживания у детей проявляется синюшностью и мраморным рисунком кожи, сухостью и покраснением слизистых оболочек, у грудничков западением родничка. Артериальное давление резко снижено, а пульс учащен. Ребенок заторможен, сонлив, возможно появление судорог и комы. Отмечается осиплость голоса либо афония, больной отказывается от питья. Выраженный дефицит воды сопровождается отсутствием мочи.
Осложнения
Острая потеря жидкости в количестве более 15% от массы тела у маленьких детей вызывает необратимые повреждения тканей, которые несовместимы с жизнью. У пациентов старше 5 лет обезвоживание намного реже заканчивается летально, поскольку механизмы компенсации лучше развиты, но при несвоевременно оказанном лечении и наличии тяжелого основного заболевания риск смерти существует.
Патологии кровообращения при эксикозе сопровождаются гипоксией тканей, быстрее всего поражаются нейроны головного мозга. Это проявляется помрачением сознания, психомоторным возбуждением и галлюцинациями, коматозным состоянием. Повреждение нервных центров приводят к нарушениям дыхания и терморегуляции, что повышает вероятность летального исхода у детей при отсутствии медицинской помощи.
Диагностика
Легкие степени обезвоживания выявляет педиатр при стандартном клиническом обследовании ребенка. Диагностикой среднетяжелых и тяжелых форм эксикоза обычно занимаются врачи скорой помощи, поскольку состояние требует неотложных медицинских мероприятий. Для постановки диагноза и выяснения причин обезвоживания назначаются следующие методы исследования:
- Измерение ЦВД. Инвазивная диагностика проводится для уточнения степени кровенаполнения сосудистого русла и подбора рациональной терапии. Патологическим считается снижение показателей менее 10 мм вод. ст. у младенцев и менее 60 мм вод. ст. у детей старшего возраста.
- Анализы крови. В гемограмме обнаруживают увеличение гематокрита более 40-45% (с учетом возраста), сопутствующий лейкоцитоз при инфекционной причине обезвоживания. В биохимическом анализе крови обращает на себя внимание электролитный дисбаланс, возможно повышение уровня острофазовых белков или азотистых соединений.
- Исследование мочи. Анализ отличается повышенной или сниженной плотностью. При почечных причинах обезвоживания у детей обнаруживают протеинурию, лейкоцитурию, эритроцитурию или цилиндрурию. Для оценки формы эксикоза смотрят на уровень экскреции натрия с мочой.
Лечение
Консервативная терапия
Основа лечения обезвоживания – регидратация организма, которая стабилизирует состояние ребенка и предотвращает тяжелые последствия. Дети старшего возраста с легкой степенью эксикоза получают терапию в домашних условиях, остальные подлежат немедленной госпитализации в педиатрический стационар или в отделение интенсивной терапии. Существует 2 способа регидратации:
- Оральное восполнение жидкости. Если пациент не отказывается пить и не страдает от неукротимой рвоты, восполнение водного баланса проводят специальными аптечными растворами либо подсоленной водой, несладкими компотами и чаем. В первые 6 часов рекомендована усиленная жидкостная нагрузка, после стабилизации показателей гемодинамики переходят на поддерживающий режим.
- Парентеральная регидратация. Назначается при 2-3 стадии обезвоживания у детей. Используются глюкозно-солевые растворы, при снижении онкотического давления добавляют коллоидные смеси. Ликвидация гиповолемии занимает 2-8 часов в зависимости от тяжести состояния, за этот период вводится около половины объема жидкости, рассчитанного на сутки.
При эксикозе возможно развитие гипокалиемии, для устранения которой применяется раствор калия хлорида или панангина. Дальнейшая терапия подбирается в соответствии с первопричиной обезвоживания, выраженностью осложнений. При кишечных инфекциях детям показаны энтеросорбенты и пробиотики, при высокой лихорадке – антипиретики из группы нестероидных противовоспалительных средств, при поражении почек – уросептики, противовоспалительные и антибактериальные препараты.
Прогноз и профилактика
При своевременной диагностике обезвоживания и проведении адекватной регидратации признаки патологии исчезают за 12-48 часов. Вызывают опасение тяжелые степени дегидратации у детей грудного возраста, нередко приводящие к осложнениям. Профилактика заключается в соблюдении питьевого режима, применение домашних или аптечных регидратирующих растворов при усилении потоотделения, диарее или рвоте.
Источник
