Воспаление почек ребенок 1 год

Доброго времени суток, дорогие родители. В этой статье мы поговорим о таком состоянии, как воспаление почек у детей, лечение этого недуга. Вам станет известно, какие виды данного патологического процесса существуют. Вы выясните, какие признаки и причины возникновения воспаления в выделительном органе, как диагностируют данный недуг. Также вспомним о методах народной медицины.
Классификация
Воспаление почек называется нефритом. Проявляться оно может по-разному, в зависимости от того, что стало зоной поражения и насколько сильным был иммунитет ребенка на момент заболевания. Большое значение также имеет наследственный фактор. Обычно воспаление провоцируется переохлаждением. Стоит отметить, что воспалительный процесс чаще наблюдается у девочек, чем у мальчиков, в связи с тем, что у них шире и короче мочеиспускательный канал, а это способствует скорейшему проникновению болезнетворных микроорганизмов.
Различают такие типы воспаления в почках:
- одностороннее;
- двустороннее;
- первичное;
- вторичное.
По продолжительности течения нефрит бывает:
- хроническим;
- острым.
По тому, какая структура почки становится зоной поражения, различают:
- Пиелонефрит является воспалением острого характера, наблюдается в лоханке, почечной паренхиме, и чашечке. Чаще всего данный вид нефрита наблюдается у детей, не достигших семилетнего возраста. Практически во всех случаях причиной развития патологии является инфицирование организма бактериями, которые проникают в почку с током крови из зоны инфекции.
- Интерстициальный нефрит. Зоной поражения являются канальцы и соединительная ткань почки, затрагиваются прилегающие кровеносные сосуды и лимфа. Точной причины развития данной патологии все еще не установлено. Склоняются к версии, что всему виной нарушения иммунноаллергического характера.
- Гломерулонефрит. Воспалительный процесс происходит в тканях клубочков почки. Характерно двустороннее поражение. Из-за того что страдают сразу две почки, нарушается процесс вывода токсических веществ из организма ребенка. В большинстве случаев данная патология развивается на фоне недавно перенесенной ангины или скарлатины.
Причины развития
Больше всего подвержены данному заболеванию малыши, которым уже исполнилось 3 года и до 7 лет включительно.
Нефрит может быть, как самостоятельным заболеванием, так и развиваться в качестве осложнения на любой инфекционный процесс в организме.
Необходимо знать, что наличие хронических патологий, например, тонзиллита или эндокринных заболеваний, например сахарного диабета, значительно повышают риск возникновения нефрита.
Так, что же может стать причиной развития воспаления в почках:
- генетическая предрасположенность;
- ослабленный иммунитет;
- сильное переохлаждение;
- является осложнением заболеваний дыхательных путей;
- аутоиммунная патология в организме;
- недавно перенесенные заболевания кожи;
- нарушение кровоснабжения выделительного органа;
- несоблюдение личной гигиены, в частности у девочек;
- патологии анатомической структуры органа;
- неправильное питание;
- очаг инфекции в организме.
Чаще всего, воспалительный процесс в почках у детей в 2 года развивается на фоне недавно перенесенного инфекционного заболевания, является специфическим ответом организма на патогены.
Основные признаки

Если диагностировано воспаление почек у детей, симптомы этого заболевания будут в себя включать следующие специфические признаки:
- общая слабость;
- заметно снижается количество выделяемой мочи, наблюдается осадок, образовываются хлопья;
- снижение или полное отсутствие аппетита;
- головная боль;
- болезненность при мочеиспускании;
- локализованные боли в поясничном отделе;
- тошнота, возможна рвота;
- скачки давления;
- отечность век;
- изменение запаха и цвета мочи;
- резкий скачок температуры тела;
- повышенное выделение пота;
- бледность кожных покровов, иногда синюшность.
Стоит отметить, что при разных локализациях зоны поражения, присутствуют характерные признаки:
- Пиелонефрит характеризуется:
- тошнотой, возможна частая рвота;
- острые боли, приступообразного характера.
- Гломерулонефрит характеризуется:
- гипертонией;
- отечностью;
- при исследовании мочи выявляют повышенный белок и кровь.
- Интерстициальный нефрит характеризуется практически полным отсутствием специфических признаков.
Симптомы недуга у грудничков

Детки данной возрастной категории не способны рассказать или показать, где и что у них болит, поэтому важно знать, по каким симптомам можно заподозрить воспаление почек:
- капризность, частый плач;
- малыш редко мочится, терпит до последнего из-за боли при мочеиспускании;
- частое срыгивание, возможна рвота;
- ребенок краснеет и кряхти, когда мочится;
- беспокойный сон;
- снижение аппетита;
- гипертермия;
- в моче наблюдается сгустки и пена.
Родители должны понимать, что заболевание у ребенка в таком возрасте может осложниться почечной и сердечной недостаточностью, поэтому не стоит медлить, необходимо экстренно обращаться к врачу при наличии первых же подозрений на воспалительный процесс в почках.
Диагностика

- Первичный осмотр маленького пациента. Проводится сбор жалоб, пальпация почек, измерение давления и температуры ребенка.
- Первым информативным анализом является исследование мочи, которое будет указывать на повышенное содержание белка.
- Общий анализ крови помогает определить скорость фильтрации клубочков.
- Биохимический анализ крови.
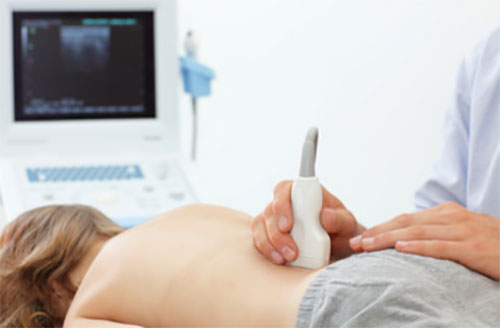
- Ультразвуковое исследование почек.
При необходимости также могут назначаться дополнительные анализы или исследования:
- биопсия;
- компьютерная томография;
- магнитно-резонансная томография.
Лечение
Рекомендуется стационарное лечение. Это позволяет избежать нежелательных осложнений, контролировать процесс течения заболевания, а также обеспечивать наличие строгого постельного режима.
Курс лечения в себя включает применение таких препаратов:
- Антибиотики. Назначаются для противостояния инфекции, провоцирующей воспаление, особенно при диагностировании взаимосвязи между воспалительным процессом и заболеванием органов дыхательной системы. Ребенку могут назначить Аугментин или Цефтриаксон.
- Мочегонное средство. Прописывают в обязательном порядке с целью нормализация работоспособности почек и скорейшему вымыванию токсинов. Хорошо зарекомендовал себя Фуросемид.
- Антигистаминные средства. Назначаются с целью снятия отечность, если такая имеется. Особенно применяют при наличии аллергии в организме. Таким препаратом может быть Супрастин.
- Противовоспалительные средства входят в состав комплексной терапии, помогают снять дополнительные симптомы, такие как гипертермия, головная боль, озноб. С этой целью выписывают Ибупрофен или Рифампицин.
- Иммуномодулирующие препараты. Могут выписать Виферон.
Особенности ухода

Для того, чтобы лечение было эффективным, необходимо соблюдать особые правила:
- Диета. В рационе ребенка должны полностью отсутствовать жареные, жирные, острые соленые блюда, газировка, продукты с высоким содержанием консервантов. Пища должна быть обогащена всеми биологически активными веществами, витаминным комплексом.
- Питьевой режим регулируется в зависимости от наличия характерных симптомов. При сильном отеке объем потребляемой жидкости значительно снижают, ребенку назначают питье до 400 мл в течение суток. В противном случае важно, чтобы объем потребляемой жидкости соответствовал количеству выделяемой мочи.
- Строгий постельный режим.
- Умеренные эмоциональные и умственные нагрузки.
Стоит отметить, что соблюдение диеты, питьевой режим, а также снижение физической и эмоциональных нагрузок должно соблюдаться и после момента выздоровления.
- Травяные сборы оказывает положительный эффект на лечение патологий органов выделительной системы. Однако, любое применение препаратов народной медицины возможно только после согласования с лечащим врачом, и должно применяться лишь после снятие симптомов острого воспаления. Воспаление почек у ребенка до года не рекомендуется лечить народными методами. У таких малышей воспалительный процесс может провоцировать развитие сердечной или почечной недостаточности, поэтому лечение должно быть экстренным и моментально действенным.
Травяной сбор может в себя включать:
- розмарин — противовоспалительное действие, снимает спазмы;
- корень любистка — мочегонный эффект, снимает отечность, общеукрепляющее действие;
- золототысячник — имеет анальгетическое действие, противомикробное и противовоспалительное.
Кроме вышеперечисленных, в травяной сбор также могут входить сельдерей, петрушка или фенхель.
Профилактика

- Оберегайте ребенка от переохлаждения. Следите, чтоб он не сидел на холодном.
- Придерживайтесь правил личной гигиены.
- Своевременно лечите заболевания.
- Избегайте мест большого скопления людей в период вирусных вспышек.
- Позаботьтесь об общем укреплении организма ребенка, повышении иммунитета.
Теперь вы знаете, что собой представляют признаки воспаления почек у детей и методы лечения такого состояния. Помните, что даже после полного выздоровления необходимо придерживаться особых правил, а именно не давать малышу переохлаждаться, соблюдать диетическое питание, позаботиться об умеренной эмоциональной и физической нагрузке.
Источник

Воспалительные патологии верхних отделов почек встречаются даже у самых маленьких пациентов. Течение пиелонефрита у новорожденного ребенка достаточно тяжелое и требует тщательного контроля. Запоздалая диагностика и неправильно подобранное лечение способствуют переходу заболевания в хроническую форму.
Что это такое?
Пиелонефрит — заболевание, при котором нарушается выделительная функция почек. Данная патология может развиться в любом возрасте: как у грудничка, так и у взрослого и подростка. У совсем маленьких малышей часто пиелонефрит протекает совместно с циститом, что дало основание врачам использовать термин «инфекция мочевыводящих путей». Использование данного термина признают не все специалисты, однако, он до сих пор существует в детской урологической практике.

При пиелонефрите у малышей повреждается чашечно-лоханочная система и прилежащие к ней участки почечной ткани. Почечные лоханки — это структурные образования в почке, необходимые для накопления и дальнейшего отведения выработанной мочи. В норме они имеют вид воронки. При пиелонефрите почечные лоханки изменяют свою первозданную форму и становятся весьма расширенными.
По статистике, зарегистрированные формы пиелонефрита начинают регистрировать у малышей уже в возрасте 6 месяцев. Более ранние случаи заболевания встречаются крайне редко, поэтому они считаются статистически не значимыми. Девочки болеют пиелонефритом несколько чаще, чем мальчики. Эта особенность обусловлена наличием у них более короткого мочеиспускательного канала, что способствует более интенсивному распространению инфекции.

Причины
К развитию воспаления в почках у малышей может привести воздействие разнообразных причинных факторов. Если причина пиелонефрита достоверно установлена, то такая форма заболевания называется вторичной, то есть развившейся в результате какого-то определенного действия внешних или внутренних причин. Для устранения неблагоприятных симптомов в этом случае требуется сначала проведение лечения основной патологии.
Первичный пиелонефрит — это патологическое состояние, которое возникает по неизвестной причине. Такие формы встречаются у каждого десятого малыша. Лечение первичного пиелонефрита — симптоматическое.
Для нормализации самочувствия ребенка используются различные медикаментозные средства, которые назначаются комплексно.

Вторичные пиелонефриты могут быть вызваны:
- Вирусными инфекциями. Виновниками заболевания довольно часто являются аденовирусы, вирусы Коксаки, а также ECHO – вирусы. Пиелонефрит в этом случае возникает, как осложнение вирусной инфекции. Длительность инкубационного периода таких форм заболеваний составляет обычно 3-5 дней. В некоторых случаях болезнь может иметь латентное течение и активно не проявляется.
- Бактериальными инфекциями. К наиболее частым возбудителям относятся: стафилококки, стрептококки, кишечная палочка, токсоплазма, уреаплазма, синегнойная палочка и другие анаэробы. Течение заболевания в этом случае достаточно тяжелое и протекает с выраженными симптомами интоксикации.
Для устранения неблагоприятных симптомов требуется назначение антибиотиков, обладающих уросептическим действием.


- Врожденными аномалиями развития. Выраженные анатомические дефекты в строении почек и мочевыводящих путей способствуют нарушению оттока мочи. Наличие различных стриктур (патологических сужений) в чашечно-лоханочной системе вызывает нарушение выделительной функции.
- Сильным переохлаждением. Холодовая реакция вызывает выраженный спазм кровеносных сосудов. Это приводит к сниженному кровоснабжению почки кровью и нарушению ее работы.

- Хроническими заболеваниями желудочно-кишечного тракта. Анатомическая близость почек к органам брюшной полости обуславливает вовлечение их в процесс при различных патологиях пищеварительной системы. Выраженный дисбактериоз кишечника часто является провоцирующей причиной нарушенного обмена веществ.
- Гинекологические заболевания (у девочек). Врожденные патологии половых органов у малышек часто вызывают восходящее распространению инфекции. В этом случае бактериальная флора может попасть в почки путем проникновения по мочеполовым путям из влагалища.

Симптомы у детей до года
Определить клинические признаки пиелонефрита у грудных малышей — достаточно сложная задача. Зачастую он может протекать у деток в латентной или скрытой форме. Обычно такой клинический вариант болезни выявляется только при проведении лабораторных тестов.
Если же болезнь протекает с развитием симптомов, то заподозрить пиелонефрит у ребенка можно по определенным признакам. К ним относятся:
- Появление лихорадки. Температура тела заболевшего ребенка повышается до 38-39 градусов. На фоне такой лихорадки у малыша появляется озноб, и нарастает интоксикация. Повышенная температура сохраняется в течение 3-5 дней с момента начала заболевания. В вечернее время она обычно нарастает.

- Изменение поведения. Ребенок становится менее активным, сонливым. Многие малыши больше просятся на руки. Дети первого года жизни в острый период заболевания меньше играют с игрушками, становятся более пассивными.
- Снижение аппетита. Малыш плохо прикладывается к материнской груди или совсем отказывается от грудных кормлений. Длительное течение болезни приводит к тому, что ребенок начинает понемногу терять в весе.
- Изменение цвета кожных покровов. Они становятся бледными, сухими. Руки и ноги могут быть холодными на ощупь. Ребенок также может чувствовать озноб.


- Частое мочеиспускание. У совсем маленьких детей этот признак можно проследить во время смены подгузников. Если подгузник требует замены слишком часто, то это свидетельствует о том, что у малыша появилось нарушение мочеиспускания.
- Болезненность при постукивании в области поясницы. Выявить этот симптом сможет только врач. Этот простой диагностический тест уже достаточно долгое время успешно применяется для выявления болезненности в проекции почек. Если у ребенка присутствует воспаление в почках, то во время проведения такого исследования он заплачет или быстро сменит положение тела.
- Изменение настроения. Новорожденный ребенок не может рассказать маме о том, где у него болит. Все свои жалобы он проявляет только плачем.
Если у малыша появились болезненные ощущения в области почек или дискомфорт при мочеиспускании, то он станет более капризным и плаксивым. Любые изменения в поведении малыша должны насторожить родителей и послужить поводом для консультации с лечащим врачом.


Диагностика
При появлении первых признаков болезни следует обязательно показать малыша врачу. Можно предварительно посоветоваться с лечащим педиатром, который наблюдает малыша. Однако проблемами лечения и диагностики пиелонефритов и других заболеваний почек занимаются урологи. Мнение этого специалиста будет решающим при составлении тактики терапии, особенно в случае наличия анатомических дефектов строения почек.
Для установления диагноза сначала проводится клинический осмотр малыша, во время которого доктор выявляет все специфические симптомы заболевания. Затем врач порекомендует схему обследования, которая включает в себя обязательное выполнение общего анализа крови и мочи. Эти простые и информативные тесты необходимы для установления инфекционных форм пиелонефритов.


Так, при бактериальных и вирусных патологиях почек в общем анализе крови появляется периферический лейкоцитоз — увеличение количества лейкоцитов. Также нарастает СОЭ, и изменяются нормальные показатели в лейкоцитарной формуле. В общем анализе мочи также увеличивается число лейкоцитов, изменяется pH и цвет, а в некоторых случаях и удельный вес. Для установления точного возбудителя проводится бакпосев мочи с обязательным определением чувствительности к различным антибактериальным средствам и фагам.
Малышам, имеющим выраженные признаки пиелонефрита, также проводится ультразвуковое исследование почек. Этот метод позволяет выявить все имеющиеся у ребенка анатомические дефекты строения мочевыводящих органов, а также установить правильный диагноз.
Данное исследование безопасно и не вызывает у малыша никакой болезненности. Назначается УЗИ почек по рекомендации педиатра или детского уролога.


К применению других, более инвазивных методов диагностики у малышей грудного возраста чаще всего не прибегают. Они достаточно болезненны и могут вызывать у ребенка многочисленные осложнения. Необходимость их проведения весьма ограничена. После проведения всего комплекса обследований и установления точного диагноза, детский уролог назначает заболевшему малышу необходимую схему терапии.
Лечение
Главная цель терапии — предупредить переход процесса в хроническое течение. Лечить острые формы пиелонефрита следует достаточно тщательно. Только правильно подобранная терапия и регулярный контроль за ее эффективностью приведут к полному выздоровлению малыша от заболевания. Первичные пиелонефриты с неустановленной причиной, которая их вызывает, лечатся симптоматически. Для этого назначаются различные медикаментозные препараты, позволяющие устранять неблагоприятные симптомы болезни.

Для терапии пиелонефрита у самых маленьких пациентов используются следующие методы:
- Организация правильного режима дня. Выраженные симптомы интоксикации приводят к тому, что малыш постоянно хочет спать. Не стоит ограничивать его в этом. Для восстановления иммунитета ребенку необходим как ночной, так и полноценный дневной отдых. Во время сна малыш набирается сил для борьбы с болезнью.
- Грудные кормления по требованию. Очень важно, чтобы малыш во время болезни получал все необходимые питательные вещества, которые в полном объеме содержатся в материнском молоке. Для нормализации питьевого режима ребенка следует дополнительно поить кипяченой водой, остуженной до комфортной температуры.
Малышам, получающим прикормы, в качестве напитков подойдут различные фруктовые соки и компоты, предварительно разбавленные водой.


- Медикаментозная терапия. Назначается только лечащим врачом. Для инфекционных форм пиелонефритов используются различные комбинации антибиотиков с широким спектром действия. Некоторые из антибактериальных препаратов, особенно старых поколений, обладают свойствами нефротоксичности (повреждают почечную ткань).
Самостоятельное назначение антибактериальных средств для лечения пиелонефрита у новорожденных и грудных малышей недопустимо.
- Фитотерапия. Применяется у малышей старше 6-8 месяцев. В качестве уросептических лекарственных растений применяются брусника и клюква. Их можно употреблять в составе различных морсов и компотов. Эти природные лекарства обладают прекрасным противовоспалительным действием и способны улучшать показатели работы почек.
- Витаминотерапия. Особенно эффективна у малышей, имеющих врожденные иммунодефицитные состояния. Добавление в рацион ребенка дополнительных витаминов приводит к укреплению иммунитета и помогает быстрее восстановить здоровье малыша.


Последствия
Большинство случаев пиелонефритов у малышей протекает без существенных осложнений. Однако при определенных обстоятельствах болезнь приобретает хроническую форму. Это во многом обусловлено неправильно подобранной терапией заболевания или присутствием у ребенка хронических патологий, которые могут ухудшать прогноз течения заболевания.
Бактериальные формы пиелонефрита у малышей-грудничков требуют более тщательного контроля. При тяжелом течении они могут вызывать различные опасные осложнения — абсцессы и нагноения почечной ткани. Эти состояния приводят к выраженному ухудшению состояния и требуют экстренной госпитализации малыша в стационар для проведения неотложного лечения.


Недоношенные и ослабленные детки могут переносить пиелонефрит достаточно тяжело. При выраженном иммунодефиците у них может возникнуть бактериальный сепсис — массивное распространение инфекции из почек по всему детскому организму. Это состояние имеет крайне неблагоприятный прогноз. Лечение бактериального сепсиса проводится в условиях реанимационного отделения.
Профилактика
Организм новорожденного ребенка очень чувствителен к различным инфекциям, которые могут попасть в него извне. Для того чтобы избежать опасных заболеваний почек, очень важно соблюдать все санитарно-гигиенические правила. Во время прогулок с ребенком на улице старайтесь выбирать одежду по погоде. Она должна быть достаточно комфортной и не вызывать у малыша переохлаждения или перегревания.


Сохранение грудных кормлений — очень важно для правильной работы детского иммунитета. Это помогает ребенку получать все необходимые для его роста и развития питательные вещества и витамины. Содержащиеся в материнском молоке защитные иммуноглобулины предохраняют организм малыша от различных инфекций и улучшают показатели его иммунитета.
Если у ребенка есть врожденные аномалии в строении органов мочевыделительной системы и почек, то с самых первых месяцев жизни он должен обязательно наблюдаться у уролога. Таким детям проводятся общие общеклинические анализы крови и мочи. Такой контроль помогает предотвратить хронизацию процесса и опасные последствия пиелонефрита в дальнейшей жизни.
Все об анализе мочи и особенностях лечения инфекций мочевыводящих путей у детей смотрите в следующем видео.
Источник
