Внутриутробный период развития ребенка
Будущим мамам всегда любопытно, как идет развитие плода во время, когда его ждут с таким нетерпением. Поговорим и посмотрим на фото и картинки, как же растет и развивается плод по неделям.
Что же делает пузожитель целых 9 месяцев в животике у мамы? Что чувствует, видит и слышит?
Беременность: развитие плода по неделям
Начнем рассказ о развитии плода по неделям с самого начала – от момента оплодотворения. Плод возрастом до 8ми недель называют эмбрионом, это происходит до формирования всех систем органов.
Развитие эмбриона: 1-я неделя

Яйцеклетка оплодотворяется и начинает активно дробиться. Яйцеклетка направляется к матке, по пути освобождаясь от оболочки.
На 6-8й дни осуществляется имплантация яйца – внедрение в матку. Яйцо оседает на поверхность слизистой оболочки матки и используя хориальные ворсинки прикрепляется к слизистой матки.
Развитие эмбриона: 2-3 недели
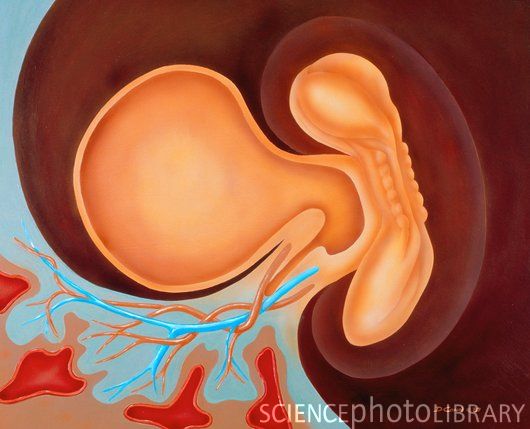
Картинка развития эмбриона на 3-ей неделе.
Эмбрион активно развивается, начиная обосабливаться от оболочек. На данном этапе формируются зачатки мышечной, костной и нервной систем. Поэтому этот период беременности считают важным.
Развитие эмбриона: 4-7 недели
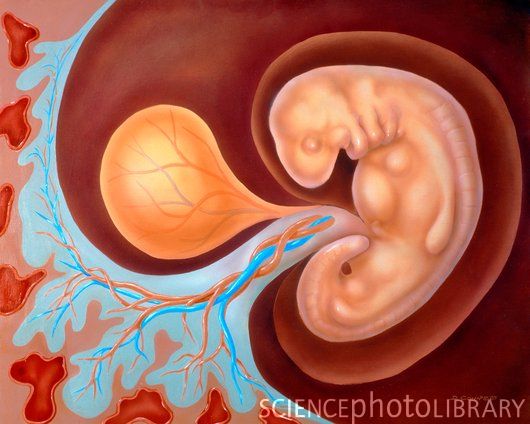
Развитие плода по неделям в картинках: неделя 4

Развитие плода по неделям фото: неделя 4
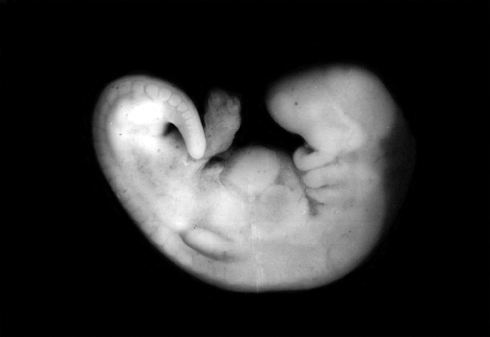
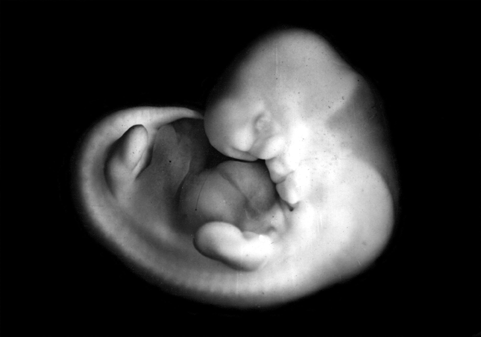
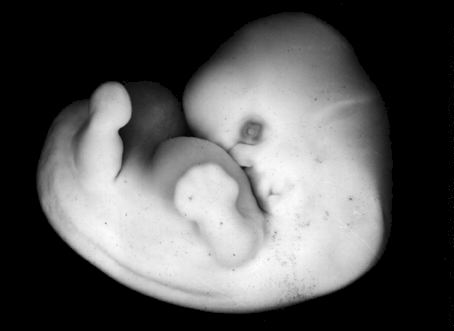
Фото эмбриона до 6й недели беременности.
У эмбриона формируется сердце, головка, ручки, ножки и хвост 🙂 . Определяется жаберная щель. Длина эмбриона на пятой неделе доходит до 6 мм.
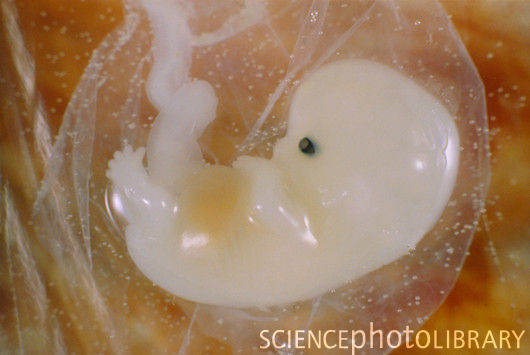
Развитие плода по неделям фото: неделя 5
На 7й неделе определяются зачатки глаз, живот и грудь, а на ручках проявляются пальцы. У малыша уже появился орган чувств – вестибулярный аппарат. Длина эмбриона – до 12 мм.
Развитие плода: 8я неделя
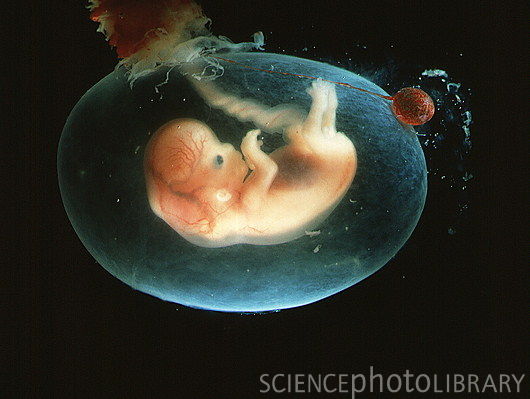
Развитие плода по неделям фото: неделя 7-8
У плода определяется лицо, можно различить ротик, носик, ушные раковины. Головка у зародыша крупная и ее длина соотносится с длиной туловища; тельце плода сформировано. Уже существуют все значимые, но пока еще не полностью сформированные, элементы тела малыша. Нервная система, мышцы, скелет продолжают совершенствоваться.
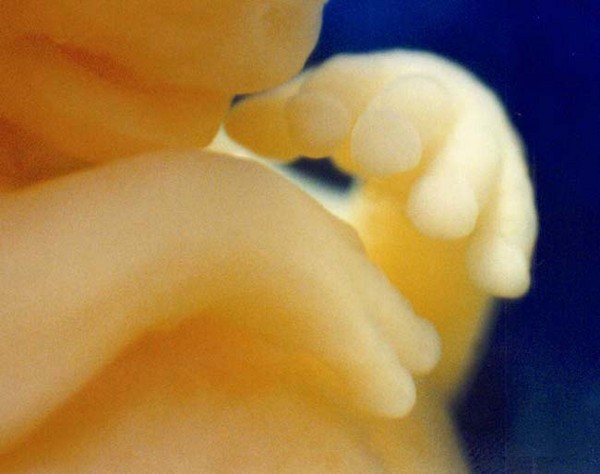
Развитие плода на фото уже чувствительные ручки и ножки: неделя 8
У плода появилась кожная чувствительность в области ротика (подготовка к сосательному рефлексу), а позже в области личика и ладошек.
На данном сроке беременности уже заметны половые органы. Жаберные щели отмирают. Плод достигает 20 мм в длину.
Развитие плода: 9-10 недели
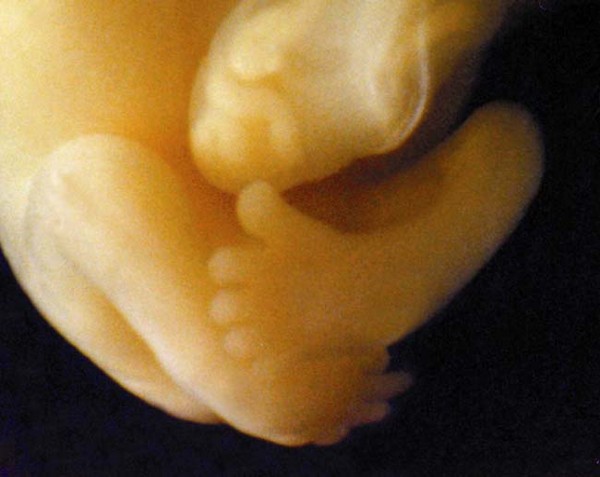
Развитие плода по неделям фото: неделя 9
Пальчики на руках и ногах уже с ноготками. Плод начинает шевелиться в животе у беременной, но мать пока не чувствует этого. Специальным стетоскопом можно услышать сердцебиение малыша. Мышцы продолжают развиваться.
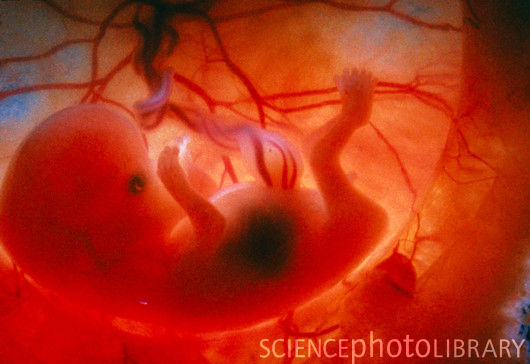
Развитие плода по неделям фото: неделя 10
Вся поверхность тела плода чувствительна и малыш с удовольствием развивает тактильные ощущения, трогая свое собственное тельце, стенки плодного пузыря и пуповину. За этим очень любопытно наблюдать на УЗИ. Кстати малыш сперва отстраняется от датчика УЗИ (еще бы, ведь он холодный и непривычный!), а потом прикладывает ладошки и пяточки пытаясь потрогать датчик.
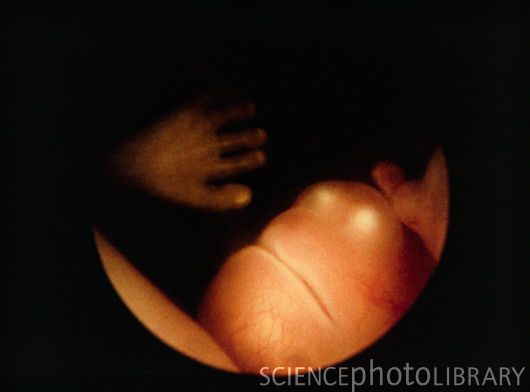
Удивительно, когда мама прикладывает руку к животу, малыш пытается освоить мир и старается прикоснуться своей ручкой «с обратной стороны».
Развитие плода: 11-14 недели
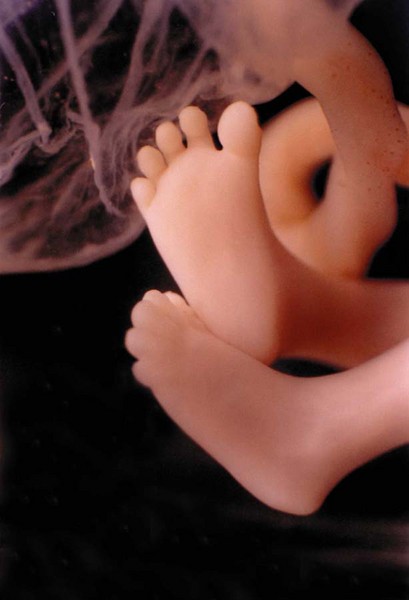
Развитие плода на фото ножки: неделя 11
У малыша сформированы руки, ноги и веки, а половые органы становятся различимы(вы можете узнать пол ребенка). Плод начинает глотать, и уж если ему что-то не по-вкусу, например, если в околоплодные воды (мама что-то съела) попало что-то горькое, то малыш станет морщиться и высовывать язык, делая меньше глотательных движений.
Кожица плода выглядит прозрачной.
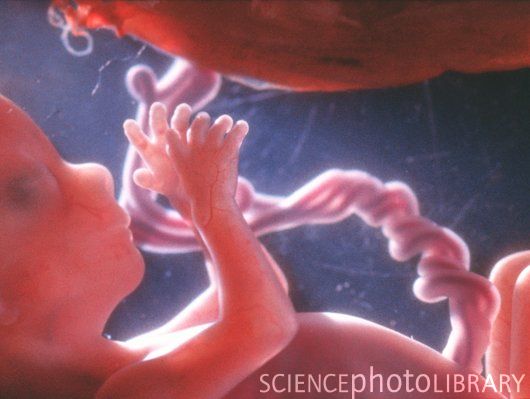
Развитие плода: неделя 12
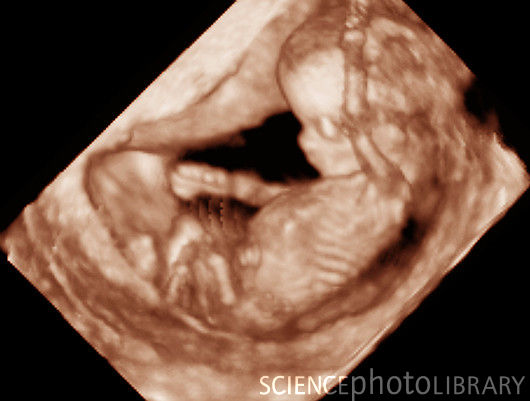
Фото плода 12 недель на 3d УЗИ
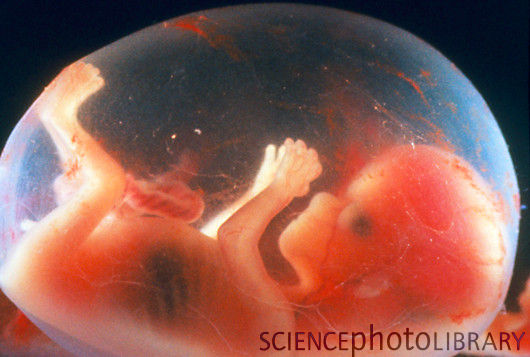
Развитие плода по неделям фото: неделя 14
Почки отвечают за производство мочи. Внутри костей образуется кровь. А на голове начинают расти волосики. Двигается уже более скоординировано.
Развитие плода: 15-18 недели
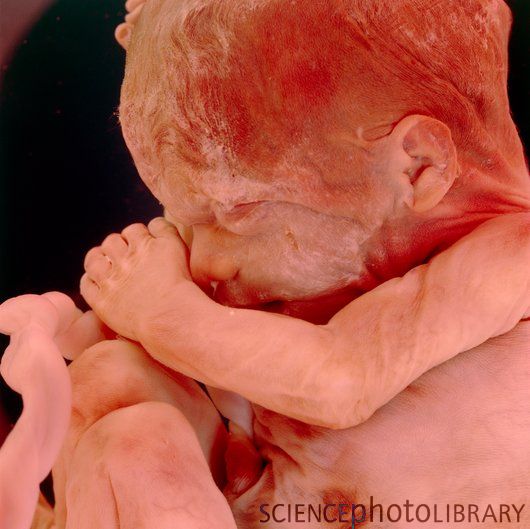
Развитие плода по неделям фото: неделя 15
Кожа розовеет, ушки и другие части тела, в том числе и лицо уже видны. Представьте, ребенок уже может открывать ротик и моргать, а также делать хватательные движения. Плод начинает активно толкаться в мамином животике. Пол плода возможно определить на УЗИ.
Развитие плода: 19-23 недели
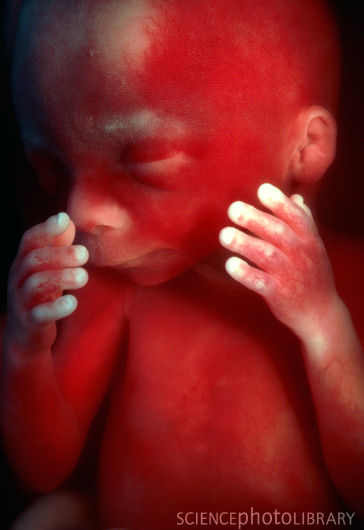
Развитие плода по неделям фото: неделя 19
Малыш сосет пальчик, становится более энергичным. В кишечнике плода образуется псевдо-кал – меконий, начинают работать почки. В данный период головной мозг развивается очень активно.
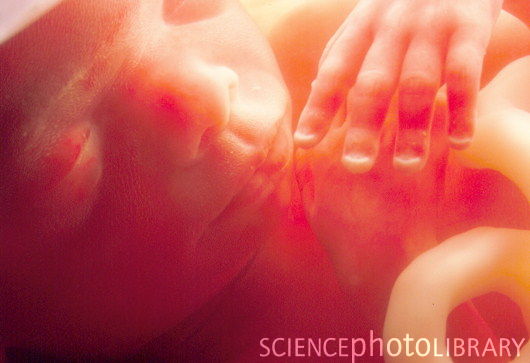
Развитие плода по неделям фото: неделя 20
Слуховые косточки костенеют и теперь способны проводить звуки, малыш слышит маму – биение сердца, дыхание, голос. Плод интенсивно прибавляет в весе, формируются жировые отложения. Вес плода достигает 650 г, а длина – 300 мм.
Легкие на данном этапе развития плода развиты настолько, что малыш в искусственных условиях палаты интенсивной терапии может выжить.
Развитие плода: 24-27 недели
Легкие продолжают развиваться. Теперь малыш уже засыпает и просыпается. На коже появляются пушковые волосики, кожа становится морщинистой и покрыта смазкой. Хрящи ушек и носика еще мягкие.
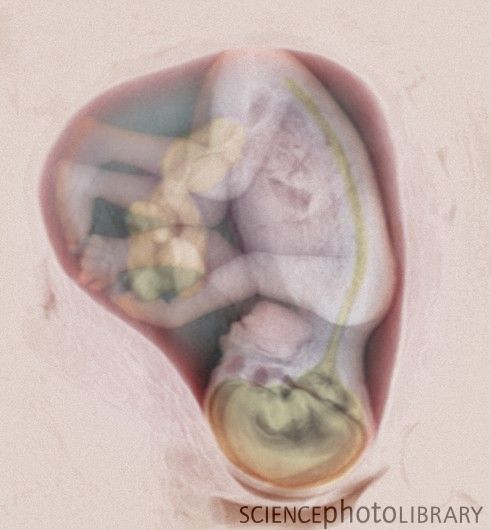
Развитие плода по неделям фото: неделя 27
Губы и ротик становятся чувствительней. Глазки развиваются, приоткрываются и могут воспринимать свет и жмурится от прямых солнечных лучей. У девочек большие половые губы пока не прикрывают малые, а у мальчиков яички пока не опустились в мошонку. Вес плода достигает 900-1200 г, а длина – 350 мм.
9 из 10 детей рожденных на данном сроке выживают.
Развитие плода: 28-32 недели
Теперь легкие приспособлены к тому, чтобы дышать обычным воздухом. Дыхание ритмичное и температура тела контролируются ЦНС. Малыш может плакать и отвечает на внешние звуки.
Ребенок открывает глазки бодрствуя и закрывает во время сна.
Кожа становится толще, более гладкой и розоватой. Начиная от данного срока плод будет активно прибавлять в весе и быстро расти. Почти все малыши преждевременно родившиеся на данном сроке жизнеспособны. Вес плода достигает 2500 г, а длина – 450 мм.
Развитие плода: 33-37 недели
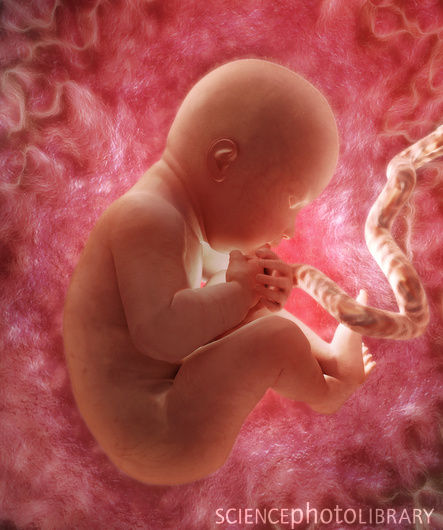
Развитие плода по неделям фото: неделя 36
Плод реагирует на источник света. Прирастает тонус мышц и малыш может поворачивать и поднимать голову. На которой, волосики становятся шелковистыми. У ребенка развивается хватательный рефлекс. Легкие полностью развиты.
Развитие плода: 38-42 недели
Плод довольно развит, подготовлен к рождению и считается зрелым. У малыша отточены более 70-ти разных рефлекторных движений. За счет подкожной жировой клетчатки кожа малыша бледно-розовая. Головка покрыта волосиками до 3 см.
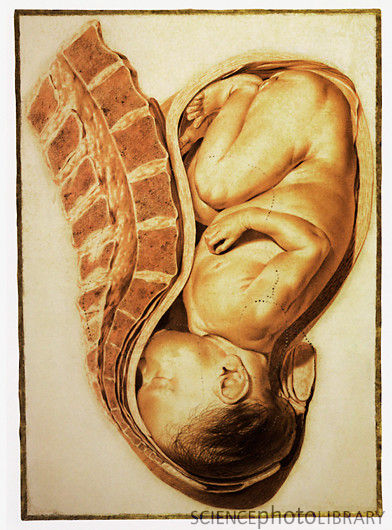
Развитие плода по неделям фото: неделя 40
Малыш отлично усвоил движения мамы, знает когда она спокойна, взволнована, расстроена и реагирует на это своими движениями. Плод за внутриутробный период привыкает к перемещениям в пространстве, поэтому малыши так любят когда их носят на руках или катают в коляске. Для младенца это совершенно естественное состояние, поэтому он успокоится и заснет, когда его покачают.
Ногти выступают за кончики пальчиков, хрящики ушек и носика упругие. У мальчиков яички опустились в мошонку, а у девочек большие половые губы прикрывают малые. Вес плода достигает 3200-3600 г, а длина – 480-520 мм.

После появления на свет малыш тоскует по прикосновениям к своему тельцу, ведь первое время он не может сам себя ощупывать – ручки и ножки не так уверенно слушаются ребенка как это было в околоплодных водах. Поэтому, чтобы ваш малыш не чувствовал себя одиноко, его желательно носить на руках, прижимать к себе поглаживая его тельце.
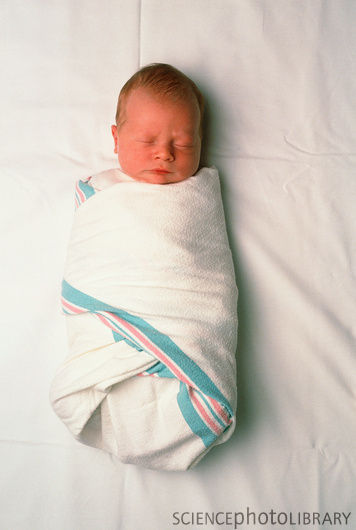
И еще, младенец очень хорошо помнит ритм и звук вашего сердца. Поэтому утешить малыша можно так – возьмите его на руки, положите на левую сторону и ваше чудо утихомириться, перестанет плакать и заснет. А для вас, наконец, наступит время блаженства 🙂 .
Источник
Внутриутробное развитие
Таблица 1.1. Срок беременности и родов
Показатель | Характеристика | |
Отсчет срока беременности | 1-й день последней менструации | |
Продолжительность нормальной беременности | 280 дней (10 лунных месяцев), 38-40 нед, 9 мес | |
Триместр | I | 1-12 нед беременности |
II | 13-28 нед беременности | |
III | 29-42 нед беременности | |
Продолжительность декретного отпуска | 140 дней – при одноплодной беременности, нормальном ее течении 156 дней – при многоплодной беременности, сложных родах | |
Рис. 1.1. Периоды внутриутробного развития
Гестационный возраст (от лат. geio – ношение) – возраст эмбриона и плода с момента оплодотворения; соответствует сроку беременности. По правилам, принятым ВОЗ и в России, ребенком считают каждый продукт зачатия, который родился с массой тела 500 г и выше примерно на 20-22-й неделе беременности.
Плод как личность: доказано, что пренейт (нерожденный ребенок) еще до рождения обладает всеми уровнями личности, присущими человеку. Нерожденные дети – не простые существа, а сложные изначально создания с неожиданно мощным интеллектом.
Таблица 1.2. Эмбриогенез (преэмбриональный период) и патология
Период | Длительность | Характеристика | Патология |
Терминальный, или собственно зародышевый | 1 нед | От момента оплодотворения яйцеклетки до имплантации в матку | Гаметопатии – патологические изменения в половых клетках, произошедшие до оплодотворения, приводящие к прерыванию беременности, врожденным порокам развития (ВПР), наследственным заболеваниям |
Период имплантации | 40 ч, около 2 сут | Имплантация бластоцита в слизистую оболочку матки | Властопатии – повреждения зиготы, приводящие к гибели зародыша, внематочной беременности, тяжелым ВПР, несовместимых с выживанием зародыша вследствие хромосомных аберраций или мутантных генов |
Эмбриональный | 5-6 нед | Закладка и органогенез внутренних органов | Эмбриопатии – повреждения зародыша от 15-го дня после оплодотворения до формирования плаценты – 75-й день. Возникают наиболее грубые анатомические и диспластические ВПР, прерывание беременности |
Эмбриофетальный | 2 нед | Формирование плаценты; окончание формирования внутренних органов, кроме центральной нервной системы (ЦНС) и эндокринной системы |
Рис. 1.2. Определение роста и массы тела плода
Таблица 1.3. Развитие плода (фетальный период) и патология
Подпериод | Длительность | Характеристика | Патология |
Ранний фетальный | От начала 9-й недели до конца 28-й недели | Рост и тканевая дифференцировка органов плода | Фетопатии: задержка внутриутробного развития плода (ЗВУР), ВПР, сохранение первоначального расположения органов, но их недоразвитие, врожденная патология, преждевременные роды, асфиксия. Ранние фетопатии: задержка роста и дифференцировки органов (гипоплазия) или нарушение дифференцировки тканей (дисплазия) |
Поздний фетальный | После 28-й недели до начала родов | До отхождения околоплодных вод | Неинфекционные и инфекционные поздние фетопатии: при инфицировании – заболевания, характерные для данного возбудителя, нарушения процессов депонирования компонентов питания, нарушения зрелости и защиты функций жизненно важных органов плода от гипоксии и травм, отсутствие созревания сурфактанта – синдром дыхательных расстройств и т.д. |
Таблица 1.4. Влияние некоторых нарушений пищевого статуса беременных на развитие плода и ребенка
Нарушение питания | Нарушение развития плода и ребенка |
Дефицит белка и энергии | ЗВУР |
Задержка развития головного мозга | |
Дефицит, нарушение соотношения ω-6 и ω-3 полиненасыщенных жирных кислот | Нарушения развития головного мозга, нейросетчатки |
Дефицит фолиевой кислоты (особенно в сочетании с дефицитом витаминов С, В6, В12) | Дефекты развития нервной трубки: анэнцефалия, мозговая грыжа, spina bifida |
Дефицит и избыток витамина А | Врожденные уродства |
Дефицит цинка | Врожденные уродства, в том числе дефекты развития нервной трубки |
Дефицит йода | Нарушения нервно-психического развития |
Рис. 1.3. Некоторые методики, используемые для антенатальной диагностики
Рис. 1.4. Критические периоды пренатального развития
Таблица 1.5. Сроки выявления внутриутробных пороков развития плода на ультразвуковом исследовании*
Обследование | Цель обследования |
I этап – 10-14 нед | Установление срока беременности. Установление характера течения беременности. Оценка толщины воротникового пространства, состояния хориона. Формирование групп риска по хромосомной патологии и некоторым ВПР у плода |
II этап – 20-24 нед | Допплеровское исследование маточно-плацентарного кровотока. Детальная оценка анатомии плода для выявления ВПР, маркеров хромосомной патологии, ранних форм задержки развития, патологии плаценты, аномального количества околоплодных вод. Формирование групп риска по развитию гестоза, задержке развития плода и плацентарной недостаточности |
III этап – 32-34 нед | Оценка темпов роста плода, выявление ВПР с поздними проявлениями. Оценка развития плода |
* Приложение № 5 к приказу Минздрава России № 457 от 28 декабря 2000 г.
Таблица 1.6. Врожденные и наследственные заболевания, выявляемые неонатальным скринингом*
Заболевание | Характеристика |
Фенилкетонурия | На 1-м году жизни судорожный синдром и развитие олигофрении, в результате гомозиготности ребенка с локализацией на хромосоме, превращающей фенилаланин в тирозин |
Врожденный гипотиреоз | Умственная отсталость, связанная с гипоплазией, дистопией или аплазией вилочковой железы; в эндемичных по дефициту йода регионах из-за йодной недостаточности у беременной |
Адреногенитальный синдром | Целый ряд клинико-биохимических вариантов врожденной гиперплазии (дисфункции) коры надпочечников. При рождении симптомы у мальчиков могут отсутствовать, у некоторых возможен «синдром потери соли». У новорожденных девочек – признаки ложного гермафродитизма, что вызывает затруднения при определении половой принадлежности ребенка |
Муковисцидоз | Кистозный фиброз поджелудочной железы, у новорожденного – мекониальный илеус, в грудном и раннем возрасте – повторные, рецидивирующие пневмонии, переходящие в хроническую пневмонию, синдром нарушенного кишечного всасывания и гипотрофию |
Галактоземия | При генетическом отсутствии способности расщеплять галактозу, содержащую в молоке; на 1-й неделе жизни новорожденного: желтуха и гипогликемия; судороги, нарушения со стороны желудочно-кишечного тракта (ЖКТ) и кожи, далее – поражение глаз (катаракта), цирроз печени и олигофрения |
* Приказ Минздрава России № 185 от 22 марта 2006 г.
Рис. 1.5. Трехступенчатый скрининг слуха с дифференциальной диагностикой и соответствующим лечением при снижении слуха <20 дБ (слуховой аппарат, кохлеарный имплантат и т.д.)
* Данные в соответствии со скрининговой программой, принятой в Баварии.
** Первый скрининг слуха проводится методом BERA при цитомегаловирусной инфекции и после проведения заменного переливания крови вследствие гипербилирубинемии. С 1996 г. приказом Минздрава и Медпрома России № 108 проводится скрининг слуховых нарушений у детей.
Источник
Периоды детского возраста.
Воспитание ребенка
Возрастные периоды – это жизненные отрезки времени, в пределах которых процесс роста и развития, а также морфофункциональные особенности организма тождественны. При характеристике каждого возрастного периода детства оцениваются законы роста и развития; морфофункциональное состояние органов и систем; особенности центральной нервной системы (ЦНС), нервно-психическое развитие; ведущие линии развития; особенности эндокринной системы; иммунологические особенности; основной характер патологии, свойственный данному возрастному периоду; инфекционные возбудители заболеваний; наиболее неблагоприятные факторы, воздействующие на организм ребенка; создание условий для гармоничного развития с учетом возраста и принципы воспитания детей. Таким образом, выделение отдельных возрастных периодов способствует дифференцированному подходу к ребенку.
В процессе развития плода и ребенка выделяют еще критические периоды в отношении роста и развития, созревания и становления функций органов и систем.
Согласно Международной конвенции защиты прав ребенка 1999 г., к детям относятся человеческие индивидуумы в возрасте от рождения до 18 лет. Выделяют следующие возрастные периоды:
I. Внутриутробный период – от момента зачатия до рождения ребенка. Продолжается 280 дней (10 лунных месяцев), начиная счет с первого дня последнего менструального цикла у женщины.
II. Период новорожденности – от момента перевязки пуповины по 28-й день жизни. В пределах его различают: ранний неонатальный период – до окончания 7-х суток (всего 168 часов); поздний неонатальный период – с 8-го по 28-й день жизни новорожденного; перинатальный период – с 24-й недели беременности до окончания первой недели после рождения.
По рекомендации экспертов ВОЗ (1960) его исчисляли с 28 недель внутриутробного развития до окончания первой недели после рождения. В настоящее время перинатальный период исчисляют с 24-й недели беременности, так как исследования показали, что с 23-24 нед гестационного возраста ребенок жизнеспособен внеутробно при совершенствовании современных методов выхаживания недоношенных новорожденных.
III. Период грудного возраста – от 29-го дня жизни ребенка до 1 года.
IV. Период раннего детского возраста – от 1 года до 3 лет.
V. Период дошкольного возраста – от 3 до 7 лет.
VI. Период младшего школьного возраста – от 7 до 11 лет.
VII. Период старшего школьного возраста – с 12 до 17-18 лет.
Внутриутробный период – это важнейший период, определяющий биологическую судьбу организма человека на последующие годы, состояние здоровья, адаптационные реакции, риск развития болезней. В настоящее время можно говорить о возрастающей значимости отклонений в здоровье плода на формирование болезней человека. Отсюда большое значение перинатальной диагностики, и плод выступает как пациент. Для прямой оценки исследования функционального состояния плода используется биофизический профиль, мониторный контроль за сердечной деятельностью плода, исследование маточно-плацентарного и плодо-плацентарного кровотока; синхронное исследование компьютерной интервалограммы матери и плода.
Определение биофизического профиля включает сосательные движения плода, глотание, сон и целенаправленные движения, рефлексы.
Особенности роста и развития. Характерен бурный рост и тканевая дифференцировка плода. На сроке 8 нед сформированы рудименты всех основных органов и систем. С 4-й недели определяется у эмбриона сердцебиение, на 8-й неделе наблюдается мышечная реакция в ответ на стимуляцию, к 9-й неделе рефлексогенными становятся ладони и подошвы, отмечается спонтанная моторика кишечника. Система кровообращения плода достигает окончательного развития между 8 и 12 нед беременности. К 12 нед определяется кора больших полушарий головного мозга. К 13-14 нед появляются плавные движения в ответ на стимуляцию различных зон. На 14-й неделе начинаются глотательные движения. К 17-й неделе появляется хватательный рефлекс. На 18-й неделе отмечаются дыхательные движения. С 20-й по 28-ю недели устанавливается костно-мозговое кроветворение (вместо печеночного). С 28-29 нед плод может активно сосать.
К концу второго триместра беременности масса плода составляет 1000 г, а длина тела – 35 см, а к концу беременности масса тела 3200-3500 г, длина тела 48-50 см и более.
Критические периоды в отношении роста и развития:
первые 7-9 дней – период имплантации яйцеклетки;
3-12-я недели – ранний фетальный период – интенсивный рост и тканевая дифференцировка плода;
после 28 нед и до начала родов – поздний фетальный период, когда отмечаются исключительно быстрый рост и накопление клеточной массы; обеспечиваются процессы депонирования многих компонентов питания: депо солей кальция, железа, фтора, меди, витаминов D и В12. В этот же период происходит созревание сурфактанта в органах дыхания. В это время отмечается высокий уровень пассивного иммунитета, созревания ферментных систем, неспецифических факторов защиты организма.
Развитие плода определяет функциональная система мать-плацента-плод; это нервные, гуморальные, иммунные связи (прямые и обратные).
Главными факторами, определяющими и регулирующими рост плода, являются маточный кровоток и плацентарная перфузия. Особую роль играют инсулин, гормоны гипофиза. Одним из основных факторов, обеспечивающих нормальное развитие и рост организма до рождения, являются гемодинамические процессы в функциональной системе мать-плацента-плод. С помощью допплеровского исследования сердцебиение плода можно определить с 10-12 нед беременности.
Особенности ЦНС плода. Темпы роста мозга до 33-й недели превышают темпы роста остальных систем и органов, особенно быстрое нарастание массы мозга в последние недели перед рождением. Созревание коры головного мозга происходит на 12-16-й неделе. На 12-й неделе отмечается время появления электрических импульсов в дыхательные центры в ответ на внешние раздражители. С 13-14-й недели фиксируются плавные грациозные движения плода в ответ на стимуляцию всех зон за исключением областей спины, затылка, темени. С 17-й недели формируются и хорошо развиты хватательные рефлексы рук. К 27 нед зафиксировано влияние двигательной активности и эмоций матери на плод. К 28-й неделе у плода созревает моторно-кардиальный рефлекс, и к 32-й неделе фиксируется реакция плода на звук, передающийся через брюшную стенку изменением частоты пульса.
Критический период созревания головного мозга – это время появления электрических сдвигов в коре больших полушарий и ее ответов на внешние раздражители – 12-16-я недели.
Электроэнцефалограмма плода с 5 мес имеет однотипный и прерывистый характер. С 7 мес наблюдается межзональная дифференциация. С 8 мес ЭЭГ приобретает непрерывный характер, далее появляются качественные различия сна и бодрствования.
Регуляция моторики и позы плода. Основное значение спинального уровня рефлекторной деятельности – обеспечивание позы плода. С 9-й недели отмечены импульсы с рецепторов скелетных мышц. С 20-й по 40-ю недели быстрое увеличение мозжечка (в 12 раз), регуляция моторики и позы. Кора мозжечка принимает непосредственное участие в регуляции общего уровня активности плода, пространственной ориентации, модуляции вегетативной нервной системы, обеспечивая адаптивное поведение во внешней среде уже новорожденного.
Особенности эндокринной системы плода. Отмечается преобладание функции надпочечников. Корковая зона надпочечников очень широкая, пучковая зона выражена неотчетливо; мозговое вещество надпочечников не выявляется – это так называемый эмбриональный тип. С 25-й недели плод образует кортикостероиды из собственных субстратов.
Инсулин определяется в b-клетках поджелудочной железы к 12-й неделе, синтез его нарастает к середине внутриутробного периода и концентрация инсулина в крови плода не отличается от таковой в крови матери.
Инсулин и соматомедины под влиянием соматотропного гормона гипофиза определяют рост плода. Гипофиз закладывается у эмбриона на 4-й неделе, а с 9-10-й недели определяются следы адренокортикотропного гормона (АКТГ). Соматотропный гормон гипофиза через инсулиноподобные факторы роста влияет на метаболизм и рост.
Щитовидная железа к 4-му месяцу сформирована структурно, функционально активна и по внутритиреоидному обмену йода не отличается от взрослых. Регуляция щитовидной железы плода осуществляется собственным тиреотропным гормоном гипофиза, так как аналогичный гормон матери через плацентарный барьер не проникает.
У плода с 27 нед сформирована функциональная система гипофиз-надпочечник-гипоталамус. Благодаря этой системе плод способен отвечать на стрессовые воздействия
Особенности иммунитета плода. Пассивный иммунитет – перенос IgG материнского через плаценту с 26-й недели. Синтез иммуноглобулинов плода ограничен, усиливается при наличии антигенной стимуляции. Способность к самостоятельному синтезу IgM и IgG появляется с 3 мес гестации, IgM с 7 мес; IgE c 11 нед в легких и печени; с 21-й недели- в селезенке. Первые В-лимфоциты появляются на 7-8-й неделях, а к 14-й неделе число их в крови плода достигает уровня взрослого. Первые Т-лимфоциты образуются на 10-11-й неделях. К моменту рождения их число выше, чем у взрослого. С 6-й недели начинают типироваться HLA антигены – создается индивидуальный конституциональный «портрет».
Неспецифические факторы резистентности плода. Синтез лизоцима плодом зафиксирован с 9-й недели, к моменту рождения уровень лизоцима превышает уровень взрослого человека. Содержание пропердина у плода низкое, нарастает быстро в течение первой недели жизни новорожденного. Становление системы комплемента у плода отмечено на 8-15-й неделях, к моменту рождения общий уровень комплемента составляет 50% его уровня в крови матери; к концу первой недели жизни ребенка количество комплемента быстро нарастает. Лейкоциты на всем протяжении фетального периода и полученные из пуповинной крови новорожденных обладают низкой способностью к фагоцитозу и низкой подвижностью. Первые периферические лимфатические железы формируются, начиная с 3 мес гестации, «заселение» их лимфоидными элементами происходит в течение 4-го месяца.
Лимфатические железы и образования желудочно-кишечного тракта формируются после 21-й недели.
Нервно-психическая активность плода. В работах конца XX века приводят аргументы в пользу наличия своеобразной нервно-психической активности плода уже в III триместре беременности. Слуховая и вестибулярная система у плода структурно созревает к 6-му месяцу беременности. Доказано, что плод способен воспринимать особенно интонации звуков, при этом необходимы более частые повторения фонетических раздражений. Плод реагирует на голос матери, музыкальные мелодичные звуки, что фиксируется учащением сердцебиения, характерным для моторно-кардиального рефлекса; при этом отмечена позитивная и негативная реакция на тоны. Играет роль упомянутая выше система плода гипоталамус-гипофиз-надпочечники, способная отвечать на стрессовые воздействия.
Выявлены наиболее информативные показатели нарушений развития ЦНС плода. Основные из них – продолжительность промежуточного и спокойного состояния цикла «активность-покой», величина моторно-кардиального рефлекса и осцилляций сердечного ритма плода в активном состоянии цикла «активность-покой», а также особенности дыхательных движений плода.
В отношении развития нервно-психической активности плода большое значение имеет система мать-дитя. Воздействие на плод и его развитие осуществляется опосредованно через организм, психику, восприятие, образ жизни и деятельности женщины-матери, а также через генетический код. Полагают, что акустические раздражения, которым подвергается плод в конце беременности, оставляет в нервных клетках след реакции, являющейся основой развития кратковременной памяти.
Отсутствие материнского чувства, искаженность или недостаточность его являются самым распространенным источником стресса для ребенка на антенатальном этапе развития. Уже на этапе внутриутробного развития несомненна важнейшая роль матери, семьи в рациональном развитии ребенка. Система пренатального воспитания предполагает проведение коррекции психоэмоционального состояния беременной женщины и воспитание ребенка, начиная с внутриутробного развития.
Профилактические меры. Задача активной защиты плода – одна из важнейших целей в период внутриутробного развития. Достигается эта цель путем воздействия на плод через организм матери. Установлено, что уже с 5-5.5 мес внутриутробной жизни у плода могут функционировать вкусовой, слуховой, вестибулярный, тактильный и другие анализаторы, что позволяет начать дородовое воспитание будущего ребенка. Это перестройка уклада семьи с постоянным акцентом на интересы ожидаемого ребенка, любовь к нему и доброта.
Важное значение имеет режим беременной женщины: достаточный сон, прогулки, гигиеническая гимнастика. Особую роль играет двигательная активность, ходьба. Процессы жизнеобеспечения плода зависят от двигательной активности беременной женщины (энергетическое правило скелетных мышц). Уменьшение мышечной активности сочетается с уменьшением импульсации в ЦНС, дыхательные мышцы плода. Творческий контакт матери и отца с плодом, беседы с ним, ласковое пение необходимы. Отмечено, что головка ребенка в утробе матери движется за рукой отца, поглаживающего живот беременной. Огромную роль играет мелодичная музыка. Описаны примеры дифференцированного отношения плода к музыке в III триместре беременности: музыка Моцарта, Вивальди, Чайковского успокаивает плод; рок-музыка действует плохо. Успокаивает плод мелодичное пение матери, а также пение родителей дуэтом. Беременной женщине необходимо отказаться от телевизионных фильмов-ужасов и передач, содержащих насилие и жестокость. Беременной следует соблюдать рекомендации по рациональному питанию.
Большое значение имеет подготовка грудных желез к лактации.
Возможный характер патологии во внутриутробном периоде. Воздействие неблагоприятных факторов в зародышевой стадии (до 8-го дня), особенно вирусов, радиации приводят к хромосомным и генным аномалиям или гибели яйцеклетки; в эмбриональной (с 8-го дня до 9-10 нед) к нарушению органогенеза: уродства, врожденные пороки.
Заболевания матери и токсические влияния (курение, алкоголь, наркотики) в эмбриональную стадию (11-12 нед) могут привести к задержке внутриутробного развития, поражению ЦНС. При воздействии неблагоприятных факторов в ранней фетальной стадии (до 28 нед) может быть задержка роста и дифференцировки органов и тканей: гипо- и дисплазии их; недоношенность; а в поздней фетальной (после 28 нед) – недостаточное образование депо в организме плода: жирового, белкового, витаминного (D, В12) и минерального – кальция, железа, меди, селена. В указанный период может быть преждевременное рождение и функциональная незрелость плода.
Одним из наиболее распространенных синдромов перинатального периода, непосредственно отражающегося на физическом, нервно-психическом развитии и заболеваемости младенца, является задержка внутриутробного развития (ЗВУР). По данным ВОЗ, в Европейских странах ЗВУР встречается в 6,5%, а в Центральной Азии – до 31%.
В патологии внутриутробного периода большую роль играет гипоксическое поражение мозга, а также при недостаточности питания беременной – уменьшение числа глиальных клеток мозга. Особенно опасна недостаточность в питании фолиевой кислоты, цинка, меди и других эссенциальных нутриентов.
Неблагоприятное влияние на развитие плода оказывают экзогенные токсиканты, особенно соли тяжелых металлов, приводящие к метаболическим нарушениям и поражениям органов и систем плода. Магнитно-резонансная томография дает практически 100% точность визуализации состояния ЦНС плода и его аномалий.
Фетопатии могут быть вызваны гормональными расстройствами матери: сахарный диабет, гипотиреоз, недостаточность функции надпочечников.
Одно из ведущих мест в формировании пороков развития плода принадлежит группе инфекционных возбудителей: краснухе, цитомегалии, токсоплазмозу и герпес-вирусам. Исследование на антитела к краснухе, цитомегаловирусу и токсоплазме проводится обязательно.
При заражении плода до 5-6 мес беременности обычно развивается генерализованный процесс с преобладанием поражения ЦНС, печени и почек. При более позднем инфицировании, а особенно при заражении непосредственно перед рождением или в процессе родов, развиваются инфекционные заболевания, такие как пневмония, пиелонефрит, отит, конъюнктивит и т. д.
Дети с проявлениями внутриутробной инфекции (ВУИ) имеют пролонгированную желтуху, снижение мышечного тонуса, двигательной активности и сосательного рефлекса, значительную первоначальную потерю массы тела и медленное восстановление ее, повторные падения массы тела, «плоскую» кривую массы, а также субфебрильную температуру тела. Максимальную диагностическую информативность при ВУИ бактериальной этиологии имеют тесты на определение сывороточных концентраций С-реактивного белка (СРБ), интерлейкина-8 и преальбумина [Володин Н. Н. и соавт., 2001]. Повышенные концентрации СРБ и ИЛ-8 в сыворотке крови расцениваются как наличие системного воспаления и являются основанием для начала антибактериальной терапии новорожденным.
В настоящее время большое значение имеет пренатальная диагностика в I и II триместрах беременности УЗИ, ДНК-зонды, кордоцентез, амниоцентез, биопсия хориона, позволяющие выявить врожденные пороки развития в 75-80% случаев, хромосомные болезни (методы гибридизации in situ с хромосомспецифическими ДНК-зондами) в 85-95%, моногенные заболевания более 50 нозологических форм (Айламазян Э. К.), генные болезни – муковисцидоз, гемофилия А и В, болезнь Виллебранда, миотоническая дистрофия, миодистрофия Дюшена.
Плод выступает как пациент в случаях фетохирургии, при гемолитической болезни. Получены первые удачные попытки лечения фетальными тканями мозга человека, использование нейротрансплантации стволовых клеток мозга. Имеет большое значение доклиническое выявление и лечение фе?
