Увеличена щитовидная железа у ребенка 1 год
Гипертиреоз у детей – это клинический синдром, который характеризуется повышенной выработкой тиреоидных гормонов. Возникает при диффузном токсическом зобе, аденоме гипофиза, на начальных стадиях тиреоидитов. Основные симптомы: ускорение обмена веществ, психоэмоциональные нарушения, дисфункция пищеварительной и сердечно-сосудистой системы. Диагностика синдрома предполагает УЗИ и сцинтиграфию щитовидной железы, развернутый анализ тиреоидного гормонального профиля и специфических антител. Лечение состоит из тиреостатической терапии, препаратов радиоактивного йода и бета-адреноблокаторов.
Общие сведения
Гипертиреоз встречается с частотой до 20-25 больных на 100 тыс. детского населения. В основном болеют дети предпубертатного и пубертатного возраста, причем девочки в 6-8 раз чаще мальчиков. У младенцев и детей раннего возраста симптомы гипертиреоза определяются не чаще 8 случаев на 1 млн населения. Термины гипертиреоз и тиреотоксикоз обычно используются как синонимы, хотя первый обозначает гиперфункцию щитовидной железы (ЩЖ), а второй – токсические эффекты тиреоидных гормонов на ткани. Зачастую у ребенка развиваются оба состояния, но иногда гипертиреоз может быть изолированным.

Гипертиреоз у детей
Причины
У новорожденных гиперфункция ЩЖ зачастую связана с наличием токсического зоба у матери. При этом в организме беременной вырабатываются специфические антитела, которые проникают через плаценту к плоду, присоединяются к рецепторам тироцитов и усиливают синтез гормонов. У старших детей гипертиреоз провоцируется следующими причинами:
- Болезнь Грейвса. Диффузный токсический зоб составляет до 90% причин патологии в детском возрасте. Вследствие постоянной стимуляции ТТГ-рецепторов тироцитов щитовидная железа равномерно увеличивается, а ее гормональная функция усиливается. Изредка гипертиреоз формируется при многоузловом токсическом зобе.
- Тиреоидит Хашимото. Усиление синтеза и выделения тиреоидных гормонов наблюдается в гипертиреоидной фазе, которая чаще возникает у детей в начале заболевания. Аутоиммунные процессы стимулируют щитовидную железу и частично разрушают клетки, усиливая выход гормональных биомолекул в кровоток.
- Другие виды тиреоидитов. Иногда симптомы тиреоидной гиперфункции выявляются у детей с острым тиреоидитом, вызванным бактериальной флорой. Тиреоидная гиперфункция также возможна при подостром тиреоидном воспалении, которое спровоцировано вирусными агентами.
- Аденома гипофиза. При гормонально активной опухоли центрального эндокринного органа усиливается синтез ТТГ, который стимулирует тироциты и увеличивает продукцию тироксина и трийодтиронина. Подобные нарушения бывают и при патологии гипоталамуса, секретирующего тиролиберины.
Патогенез
Усиление выработки тиреоидных гормонов в щитовидной железе вызвано либо тиреостимулирующими антителами, либо повышением концентрации гормональных регуляторов (ТТГ и тиролиберинов) в крови. В результате этих механизмов в системный кровоток поступает неадекватное количество Т3 и Т4, которые связываются с клеточными рецепторами в разных тканях и оказывают негативные физиологические эффекты.
В норме тиреоидные гормоны участвуют во многих биохимических процессах, поэтому их избыток сопровождается системными нарушениями. У детей возникают патологические катаболические процессы, нарушается углеводный и липидный обмен. Гормоны оказывают токсическое влияние на сердечно-сосудистую и нервную систему, в период детства негативно воздействуют на психику.
Классификация
В зависимости от локализации патологии выделяют 3 типа гипертиреоза: первичный, который обусловлен поражением на уровне щитовидной железы, вторичный, характеризующийся нарушениями работы гипофиза, и третичный, связанный с заболеваниями гипоталамуса. В практической детской эндокринологии важна классификация синдрома по клиническим проявлениям, в которой различают 3 варианта:
- Субклинический. Представляет собой легкую степень тяжести гипертиреоза. Клинические симптомы отсутствуют или минимально выражены. Диагноз устанавливается только на основании изменений гормонального профиля.
- Манифестный. Классическое течение гипертиреоза, которое относится к среднетяжелой степени, характеризуется развернутой клинической картиной в сочетании с лабораторными изменениями.
- Осложненный. Неблагоприятный вариант течения, когда типичные симптомы гипертиреоза дополняются признаками поражения сердца, нервной системы и паренхиматозных органов.
Симптомы гипертиреоза у детей
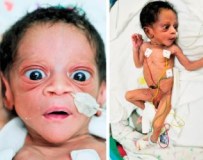
У младенцев клинические проявления возникают в первый месяц жизни. Они включают кишечные расстройства (рвоту, диарею), проблемы с грудным вскармливанием, повышенное беспокойство и нарушения сна. Иногда у новорожденного видна увеличенная щитовидная железа. Зачастую при неонатальном гипертиреозе отмечается регресс симптоматики в течение первого полугодия жизни.
По завершении периода новорожденности среди ведущих признаков гипертиреоза преобладают психоэмоциональные симптомы. У детей появляется беспричинная раздражительность, гиперактивность, капризность и склонность к агрессии. Школьники хуже успевают в учебе, поскольку им становится сложно прилагать волевые усилия и длительно концентрироваться на одном деле.
Физиологические симптомы представлены непереносимостью жары и духоты, усиленным потоотделением, дрожанием пальцев рук. Многие дети жалуются на неприятное чувство сердцебиения, головные боли, которые вызваны повышением артериального давления. Кишечные признаки включают учащение дефекации, периодически спазмы в кишечнике. Ребенок стремительно худеет, хотя аппетит у него не нарушен.
Еще одна группа клинических проявлений включает симптомы основной патологии, которая спровоцировала тиреоидную гиперфункцию. При остром тиреоидите – фебрильная лихорадка, сильные боли по передней поверхности шеи, нарушения глотания, при подострой форме – субфебрильная температура, умеренная болезненность в проекции органа. Выпячивание глаз (экзофтальм) встречается только при гипертиреозе, вызванном болезнью Грейвса.
Осложнения
У детей, страдающих неонатальным гипертиреозом с тиреотоксикозом, риск негативных последствий варьирует в пределах 10-15%. У младенцев возникают нарушения психомоторного развития, задержка роста, а также краниосиностоз – слишком раннее окостенении черепных швов, из-за чего формируется микрокрания. Несовременно диагностированный гипертиреоз у новорожденного может иметь летальный исход.
Во всех возрастных группах самым тяжелым осложнением заболевания является тиреотоксический криз, который без экстренной медицинской помощи может закончиться смертью ребенка. Неотложное состояние проявляется жизнеугрожающими аритмиями, гипертензивным кризом, острой сердечной недостаточностью. Затем начинается делирий, который переходит в кому и смерть.
Диагностика
При физикальном осмотре детский эндокринолог обращает внимание на увеличение щитовидной железы, появление функциональных шумов сердца при аускультации, наличие патологических глазных симптомов. При оценке неврологического статуса врач, как правило, выявляет снижение мышечной силы и тонуса. Затем проводится инструментальная и лабораторная диагностика гипертиреоза:
- УЗИ щитовидной железы. При аутоиммунном тиреоидите и диффузном зобе визуализируют увеличенную железу с неоднородной структурой. Для многоузлового зоба характерны отдельные патологические очаги на фоне нормальной паренхимы органа. Неблагоприятным признаком считается гипоэхогенное образование с нечеткими контурами и кальцификатами.
- Сцинтиграфия щитовидной железы. Исследование выполняется для детальной оценки функциональной активности органа. При гипертиреозе наблюдается повышенный захват радиофармпрепарата, изредка на результатах сцинтиграфии видны отдельные «горячие узлы».
- ЭКГ. Данные электрокардиографии необходимы, чтобы оценить, как функционирует сердечно-сосудистая система и выявить ее вторичное поражение. Если эндокринолог видит патологические признаки на ЭКГ, он дополнительно назначает ЭхоКГ, консультацию детского кардиолога.
- Гормональные исследования. При гипертиреозе в крови повышены уровни свободного Т3, Т4, увеличен титр антител к тиреопероксидазе (ТПО), тиреоглобулину (ТГ), рецепторам ТТГ. Уровень гипофизарного гормона ТТГ снижен при первичной форме расстройства, повышен при вторичном и третичном гипертиреозе.
Лечение гипертиреоза у детей
Консервативная терапия
При тиреотоксикозе ограничивают физическую активность, чтобы не усугублять нарушения терморегуляции и не создавать чрезмерную нагрузку на сердечную мышцу. Детям запрещено давать кофе и крепкий чай, подросткам категорически нельзя употреблять энергетики и спиртные напитки. До нормализации гормонального фона ограничивают поступление в организм йода с контрастными веществами. Медикаментозное лечение гипертиреоза включает:
- Тиреостатики. Препараты используются для подавления гормональной продукции и нормализации состояния здоровья ребенка. Терапия проводится 1-1,5 года. Лечение предполагает постоянный контроль уровня свободного Т4 и постепенное введение заместительного лечения левотироксином.
- Радиоактивный йод. Такая схема используется после длительного и безуспешного применения терапии тиреостатиками. Назначение йода возможно у детей старше 5 лет с выраженным гипертиреозом и тиреотоксикозом.
- Бета-адреноблокаторы. Лекарства нормализуют частоту сердечных сокращений и повышают эффективность работы миокарда. Они устраняют симптомы, предупреждают развитие тяжелых кардиальных осложнений гипертиреоза.
Хирургическое лечение
Оперативное вмешательство (тиреоидэктомия) выполняется детям с рецидивирующим гипертиреозом, при неэффективности медикаментозной терапии на протяжении 12-18 месяцев, наличии крупных узловых новообразований. Перед хирургическим лечением ребенку рекомендована терапия тиреостатиками до достижения состояния эутиреоза. После операции проводят контроль паратгормона и кальция, по показаниям назначают витамин D.
Прогноз и профилактика
При своевременном начале лечения стойкая ремиссия наступает у 75% детей. Прогноз зависит от причины и степени повышения уровня тиреоидных гормонов, скорости уменьшения зоба и наличия у пациента сопутствующих заболеваний. Первичная профилактика гипертиреоза заключается в предупреждении эндокринных болезней, сопровождающихся нарушением функции щитовидной железы.
Источник
Щитовидная железа находится на передней стороне шеи. Она вырабатывает гормоны, регулирующие скорость, с которой протекают химические реакции в организме (уровень обмена веществ).
Некоторые заболевания, которые поражают щитовидную железу, могут сопровождаться ее увеличением – возникает состояние, называемое зобом. Он может образоваться и в том случае, если функция щитовидной железы снижена (вырабатывается недостаточно гормонов щитовидной железы), и в том, если она повышена (вырабатывается слишком много гормонов). Увеличение щитовидной железы, которое существует уже при рождении, называется врожденным зобом. У некоторых детей выявляют так называемый синдром Пендреда – наследственное заболевание, при котором сочетаются глухонемота и врожденный зоб.
Когда щитовидная железа не вырабатывает гормоны в количестве, необходимом для обеспечения потребностей организма, развивается гипотиреоз. Симптомы гипотиреоза у детей и подростков отличаются от проявлений этого состояния у взрослых. У новорожденных гипотиреоз вызывает кретинизм (гипотиреоз новорожденных), который характеризуется желтухой, плохим аппетитом, запором, хриплым плачем, выпячиванием пупочной области (пупочная грыжа) и замедленным ростом костей. Если гипотиреоз не диагностирован и лечение не начато в течение первых нескольких месяцев после рождения, развивается задержка умственного развития. Гипотиреоз, который начинается в детстве (ювенильный гипотиреоз), сопровождается замедлением роста; конечности бывают непропорционально короткими. Развитие зубов позднее. Гипотиреоз, который начинается в подростковом периоде (подростковый гипотиреоз), сходен по своим проявлениям с аналогичным состоянием у взрослых; у подростков возможна задержка полового созревания. Обычные симптомы – хриплый голос, замедленная речь, опущенные веки, отечность лица, выпадение волос, сухость кожи, редкий пульс и увеличение веса. Всем новорожденным в течение 2 дней после рождения измеряют уровень гормонов щитовидной железы в крови. Новорожденным с гипотиреозом негё&дленно назначают гормоны щитовидной железы для восполнения их дефицита. Это предотвращает повреждение мозга. При гипотиреозе, который начинается в детстве или подростковом периоде, также назначают заместительную терапию гормонами.
Следствием избыточной функции щитовидной железы является гипертиреоз. Самая распространенная причина гипертиреоза у новорожденных – диффузный токсический зоб, или болезнь Грейвса (в быту также известна как базедова болезнь). Это потенциально угрожающее жизни заболевание встречается у детей первого года жизни, если мать имеет или имела диффузный токсический зоб. Эта болезнь – форма гипертиреоза. Она представляет собой аутоиммунное заболевание, при котором в организме вырабатываются антитела, стимулирующие щитовидную железу. У беременных женщин эти антитела проникают через плаценту и активизируют щитовидную железу плода. Диффузный токсический зоб у матери может приводить к мертворождению, самопроизвольному аборту (выкидышу) и преждевременным родам. Симптомы повышения функции щитовидной железы у новорожденного: недостаточная прибавка в весе, повышение частоты сердечных сокращений и артериального давления, нервозность или раздражительность, рвота и понос – могут проявиться в течение нескольких дней после рождения. Увеличенная щитовидная железа (зоб) иногда сдавливает трахею; при этом нарушается дыхание. Повышенное содержание гормонов щитовидной железы вызывает учащение сердечных сокращений, что может вести к сердечной недостаточности.
Пучеглазие – симптом, распространенный при данном заболевании у взрослых, встречается и у новорожденных.
Дети первого года жизни, получающие лечение, выздоравливают через несколько недель, хотя опасность рецидива болезни сохраняется в течение 6 месяцев – 1 года. Постоянное высокое содержание антител, стимулирующих щитовидную железу, может приводить к преждевременному закрытию костей черепа (родничков), задержке умственного развития, в старшем школьном возрасте – к гиперактивности и замедлению роста.
Гипертиреоз лечат лекарствами, которые приостанавливают выработку гормонов щитовидной железы. Лечение назначает врач- эндокринолог.
Понятие о заболеваниях щитовидной железы Плохая экология, пища, содержащая канцерогены, а самое главное, дефицит йода в нашем питании и воде, приводят к различным заболеваниям щитовидной железы у детей.
Заболевания щитовидной железы могут отражаться и на части головного мозга, в частности гипофизе (так называемая гипофизарная зависимость), т.к. между состоянием щитовидной железы и гипофизом прямая и обратная связь. Даже при незначительных нарушениях функционирования щитовидной железы могут возникать любые побочные заболевания, вызванные неправильной работой щитовидной железы, часто при абсолютно нормальных показаниях гормонов.
Щитовидная железа – железа внутренней секреции, вырабатывающая три гормона (тироксин, трийодтиронин и кальцитонин). Два первых гормона контролируют процессы роста, созревания тканей и органов ребенка, обмен веществ и энергии, кальцитонин – один из факторов управления обменом кальция в клетках, участник процессов роста и развития костного аппарата (наряду с другими гормонами). Как избыточная (гипертиреоз, тиреотоксикоз), так и недостаточная (гипотиреоз) функциональная активность щитовидной железы является причиной разнообразных заболеваний в детском возрасте.
Уровень секреции гормонов щитовидной железы непосредственно связан с активностью других желез внутренней секреции (гипофиза, гипоталамуса, надпочечников, половых желез), наличия в пище достаточного количества йода, состояния нервной системы (центральной и периферической). Кроме этого, на деятельность щитовидной железы влияют гормоны, которые вырабатывают два других органа: гипофиза – тиреотропный гормон и гипоталамуса – тиреолиберин.
Симптомы гипертиреоза и гипотиреоза Дефицит йода – один из основных факторов, предрасполагающих к заболеваниям щитовидной железы. Особенно актуально это в детском и подростковом возрасте.
Состояние, связанное с повышением продукции гормонов щитовидной железы называется гипертиреозом или тиреотоксикозом.
Основные симптомы тиреотокситоза: Сердцебиение, потливость, дрожь, двоение, чувство «песка» в глазах, давление за глазами, в запущенных случаях – экзофтальм (выпячивание глазных яблок),раздражительность, плохой сон, агрессивность, повышенная утомляемость, общая слабость, снижение либидо, потенции, нарушение менструального цикла, снижение или повышение массы тела.
Гипертиреоз требует лечения, т.к. всерьез нарушает самочувствие ребенка и может вызвать изменения в сердечной мышце.
Состояние, связанное со снижением продукции гормонов щитовидной железы называется гипотиреозом.
Возможные симптомы гипотериоза:
слабость и повышенная утомляемость, снижение памяти,снижение либидо, потенции нарушение менструального цикла у девочек, сухость кожи, ломкость, тусклость волос и ногтей, нарушение сердечного ритма, перебои в работе сердца, отеки лица, конечностей повышение холестерина в крови, плохой сон, колебания артериального давления, сосудистая дистония, депрессия, запоры, повышение массы тела.
Тяжелые, длительно текущие формы гипотиреоза ведут к необратимым изменениям организма, а поскольку гормон является универсальным, страдают все органы и системы организма. До появления лекарственных форм гормонов щитовидной железы наблюдались смертельные исходы заболевания.
Тиреоидиты
Тиреоидиты – это группа заболеваний, которая объединяет несколько заболеваний, различных по происхождению.
Аутоиммунный тиреоидит обусловлен частичным генетическим дефектом иммунной системы. В этом случае вырабатываемые иммунной системой антитела принимают клетки собственной щитовидной железы за чужеродные и повреждают их. Такая активность со временем приводит к снижению способности щитовидной железы вырабатывать гормоны, т.е. к гипотиреозу. На фоне аутоиммунного тиреоидита возможно и временное повышение продукции гормонов – гипертиреозу (тиреотоксикозу).
Подострый тиреоидит обусловлен вирусной инфекцией. Заболевание возникает остро. В области щитовидной железы возникают боли, усиливающиеся при поворотах головы, глотании, поэтому пациенты часто обращаются к ЛОР врачу, невропатологу, стоматологу.
Возможно повышение температуры, ухудшение общего самочувствия. Требуется безотлагательное лечение, т.к. подострый тиреоидит может привести к стойкому снижению функции щитовидной железы – гипотиреозу.
Узлы щитовидной железы
Узлы щитовидной железы (узловой зоб) – это опухолевые образования щитовидной железы, отличающиеся от ткани железы по строению, структуре, составу, могут быть доброкачественными или злокачественными. Основная опасность узлов щитовидной железы – их малигнизация (от лат. таПдпиз – злой, вредный, гибельный), т.е. перерождение в злокачественную опухоль.
Причины образования узлов щитовидной железы:
дефицит йода воздействие токсических веществ на щитовидную железу (лаки и краски, растворители, бензины, фенолы, свинец), доброкачественные или злокачественные образования, наследственная предрасположенность, токсическая аденома.
Узлы щитовидной железы требуют планомерного лечения. Наблюдать и лечить узлы – обязательно. Подбор лечения индивидуальный, по результатам обследования, в зависимости от природы узлов.
Присутствие узлов в щитовидной железе (щитовидке) или увеличение объёма щитовидной железы (щитовидки) принято называть узловым и диффузным зобом.
Увеличение ткани щитовидной железы и образование узлов может происходить не только при дефиците поступления йода, но и при достаточном (физиологическом, 50-100-150 мкг/сут) уровне йода.
Лечение заболеваний щитовидной железы у детей
Применение гормональных препаратов может быть обоснованным или в качестве временной меры (для оценки состояния щитовидной железы, поддержания её в условиях невозможности проведения иного лечения, или с диагностической целью), а также в связи с хирургически удалённой щитовидной железой (по причине, например, злокачественности узла). В последнем случае, употребление гормональных препаратов становится обязательным всю оставшуюся жизнь.
При этом, важно помнить, что приём препаратов, содержащих гормоны щитовидной железы, ускоряет потерю костной массы (т.е. способствует остеопорозу) и может приводить к изменениям в клетках сердца, и других органов, увеличивая к пожилому возрасту риск фибриляции предсердий (состоянию, граничащему с остановкой сердца), а также к некрозу тканей любых внутренних органов.
Удаление узлов (не редко, всей доли щитовидной железы) не исключает функциональной нагрузки на щитовидную железу, то есть не исключает того, из-за чего щитовидная железа пришла в такое состояние. Поэтому образование узлов продолжается. И если удалена одна доля, то узлы щитовидной железы развиваются в другой доле. А дальше хирурги могут предложить следующую операцию. Не следует забывать и о маленьких, но очень важных паращитовидных железах, располагающихся обычно рядом со щитовидной железой. Вовсе не редки случаи удаления их вместе с долями щитовидной железы. Это может привести ещё к большим неприятностям.
Второй путь лечения следует относить к востановительному, поскольку устранение причин, условий и факторов, провоцирующих функциональную напряженность щитовидной железы (проявляющуюся в узлообразовании и увеличении объёма), и ведёт к стойкому восстановительному преобразованию ткани щитовидной железы.
Разработанный и практически опробированный способ лечения узлового и диффузного зоба щитовидной железы включает коррекцию энергетического состояния, восстановление гармоничного баланса во взаимоотношениях между внутренними органами, устранение и/или уменьшение влияния вредоносных факторов, и функциональное «поддержание» собственно щитовидной железы. Эти мероприятия осуществляются посредством рефлекторного воздействия, оценки образа жизни и рекомендаций по необременительной (но необходимой) коррекции питания, ряда привычек, и прочего, влияющего на патологию.
Врач Т.А.Конон
Источник
