Строение черепа ребенка 2 года
Своеобразие патогенеза, особенности клинических проявлений, течения, диагностики, методов лечения, а также осложнений и отдаленных последствий черепно-мозговой травмы у детей определяется анатомо-физиологическими особенностями детского возраста.
Организм ребенка в каждый период его жизни претерпевает непрерывный процесс функционально – морфологических перестроек органов и систем, подчиняясь особым законам роста и неравномерного развития частей его тела – головы, туловища, конечностей. Однако, несмотря на многообразие явлений, лежащих в основе развития детского организма вообще, черепа и головного мозга в частности, выделяют три основных взаимосвязанных процесса – роста, дифференцировки и формообразования.
Диспропорция роста, особенно выраженная в первые годы жизни ребенка, проявляется бурным увеличением относительного увеличения объема головы. Объем черепа в среднем составляет 375 см 3 у мальчиков и 350 см 3 у девочек. В первые 6 месяцев жизни он удваивается (750 см 3 и 700 см3), до взрослого состояния он возрастает в 4 раза (1500 – 1550 см3 и 1350 – 1400 см3). Окружность ее, равная в среднем у новорожденного 34 см, достигает к концу 1-го года жизни 46 см, к 6 годам окружность головы увеличивается до 51 см, изменяясь в дальнейшем лишь на 5 – 6 см.
Покровы черепа
Послойная топография мягких тканей, покрывающих свод черепа не отличается, как таковой от взрослых и содержат несколько слоев: – кожу (Skin), слой плотной соединительной ткани(textus Connectivus), апоневроз (Aponeurosis), слой неплотной соединительной ткани (Loose connectiv tissue) и надкостницу (Pericranium). Объединение начальных букв дает общепринятую аббревиатуру мягких тканей головы – «SCALP». Первые три слоя скальпа плотно приращены друг к другу, а надкостница к наружной поверхности кости.
Собственно кожа характеризуется слабым развитием соединительной, эластичной ткани и мышечных слоев. Подкожная клетчатка у детей сравнительно хорошо выражена. Артерии покровов головы тонкие, при травме они не зияют, легко спадаются из-за отсутствия соединительнотканных перемычек. Вены также сравнительно тонки, просвет их узок, диаметр основного ствола и ветвей почти одинаков, а венозные анастомозы многочисленны. Особенностью кровоснабжения головы является и то, что к ней направляется около 20% сердечного выброса. Поэтому кровотечение при ранах скальпа может быть массивным.
Череп
Для черепа ребенка характерно преобладание мозговой части над лицевой. У новорожденных оно составляет 8 : 1, у взрослых – 2 : 1.Основание черепа сравнительно малое и длинное, а свод его большой. Кости свода черепа, минуя хрящевую стадию, развиваются по эндесмальному типу и являются первичными. К моменту рождения ребенка процесс окостенения не завершается, вследствие чего на местах стыка отдельных костей сохраняются участки соединительной ткани – роднички. Различают непарные – передний родничок (fonticulus anterior) ромбовидной формы, с большой переднезадней осью. Родничок размером 2,5 – 5,0 см прогрессивно уменьшается до 6 месяца жизни, когда обе половины лобной кости окончательно срастаются, и исчезает в 80% случаев к концу второго года жизни.
Задний родничок (fonticulusposterior) имеет треугольную форму с каудальным основанием и диаметр – 1,0см. Обычно ко времени рождения этот родничок закрыт. Они расположены по средней линии. Первый находится на месте соединения лобной и теменных костей, второй – на заднем конце сагитального шва между теменными и затылочной костями. Парные – боковые роднички, по два с каждой стороны, расположены у нижних углов теменных костей. Различают основные роднички – переднебоковые (fonticulus sphenoidalis), в месте соединения теменной кости с лобной, большим крылом основной кости и височной костью, и сосцевидные – заднебоковые (fonticulus mastoideus). Он расположен около сосцевидного угла теменных костей, в месте соединения между теменными костями, чешуей затылочной кости и височной костью.
Сосцевидные роднички закрываются ко второму году жизни, а основные через 2 – 3 месяца после рождения. Кроме этих постоянных родничков, могут существовать непостоянные роднички, добавочные: продольный родничок ромбовидной формы, расположенный между двумя теменными костями на одинаковом расстоянии от переднего и заднего родничков; родничок надпереносья (носолобный), расположенный между двумя половинами лобной кости, исчезающий одновременно с образованием метопического шва; теменной родничок наблюдается очень редко и совпадает с разделенной на две части теменной костью; он расположен в средней трети межтеменного шва.
Роднички имеют важное функциональное значение. Они увеличивают « резервное пространство » в полости черепа при изменении объема мозга при различных патологических состояниях. Диплоические вены и их анастомозы, лишенные клапанов, обеспечивают беспрепятственный ток крови из полости черепа и в обратном направлении, играя важную роль в окольном кровообращении и регуляции гемодинамики.
Между костями свода имеются пространства для швов; одни из этих пространств прямые узкие, другие более широкие (3-5мм), покрытые фиброзными перепонками, становящимися впоследствии швами. Швы и роднички исчезают в процессе окостенения, начинающемся всегда между внутренними пластинками составных костных частей крыши и происходящем в следующем порядке: сначала на уровне продольного шва, затем венечного, ламбдовидного и чешуйчатого. Костное сращение в чешуйчатых швах обычно асимметричное. На черепе новорожденного расположены пять швов; некоторые из них имеют отличительные черты: а) продольный шов (sutura sagittalis) более длинный, чем у взрослого.
Он начинается от лобно-носового шва (sutura frontonasalis), распространяется до верхнего угла чешуи затылочной кости и состоит из двух сегментов: переднего (или средне-лобного) и заднего (или межтеменного). б) Венечный шов (sutura coronalis) между лобной и теменными костями пересекается с предыдущим швом по средней линии на уровне переднего родничка. в) Ламбдовидный шов (sutura lambdoides) между теменными костями и чешуей затылочной кости пересекает продольный шов по средней линии на уровне заднего родничка. г) и д) Чешуйчатые швы (sutura sguamosa) расположены между теменными костями и чешуей височной кости.
Передняя черепная ямка уплощена вследствие недоразвития лицевой части черепа, в частности глазниц, относительно больших размеров решетчатой кости и более высокого ее стояния.
Средняя черепная ямка сравнительно глубже и шире. Размеры естественных отверстий относительно больше, чем у взрослых. Турецкое седло уплощено. Каменистая часть височной кости у детей недостаточно развита. Канал лицевого нерва короткий и в верхнем отделе пирамиды не имеет костных стенок. Вследствие отсутствия стенок канала возможно сдавление лицевого нерва субдуральной гематомой.
Задняя черепная ямка у детей уплощена. С возрастом объем ее увеличивается, изменяется форма большого затылочного отверстия от грушевидного и овального до круглого, как у взрослых. Затылочный бугор выпячивается кзади с 7 – летнего возраста, принимая округлую форму к 18 годам.
Оболочки головного мозга
Головной мозг окружен тремя оболочками (твердая, паутинная и мягкая). Все три оболочки обладают обширными зонами чувствительной иннервации, тесными связями с сосудами головного мозга и ликворной системой, посредством ликворных каналов и периваскулярных пространств, играют важную роль в регуляции мозгового кровообращения и ликвороциркуляции, в контроле за химическим составом спинномозговой жидкости, являющейся непосредственной питательной средой для центральной нервной системы.
Твердая мозговая оболочка (dura mater encephali) имеет тоже строение, что и у взрослого и представляет собой крепкое соединительнотканное образование, в котором различают наружную и внутреннюю поверхности. Наружная поверхность ее шероховата, богата сосудами и прилегает непосредственно к костям черепа, являясь их внутренней надкостницей. Проникая в отверстия черепа, через которые выходят нервы, она обхватывает их в виде влагалища.
С костями свода черепа твердая мозговая оболочка (ТМО) головного мозга связана слабо, за исключением мест прохождения швов.
У детей до заращения родничков соответственно их расположению ТМО плотно срастается с перепончатым черепом и тесно связана с костями свода черепа. Площадь сращения ее в области основания черепа относительно больше и прочнее, чем у взрослых. Вследствие этого переломы основания черепа, как правило, сопровождаются повреждениями твердой мозговой оболочки. Внутренняя поверхность ТМО головного мозга обращена к мозгу. Она гладкая и блестящая, покрыта эндотелием. ТМО образует отростки, которые располагаются между частями мозга, отделяя их одну от другой.
По линии прикрепления отростков ТМО в ней образуются пространства, имеющие на поперечном разрезе призматическую или треугольную форму – пазухи или синусы твердой мозговой оболочки (sinus duraematris). Верхний продольный синус (sinus sagittalis superior) имеет среднюю длину 20 см и начинается на уровне слепого отверстия (foramen cecum) , проходит за срединным лобным швом, еще открытым, за передним родничком, где имеет высоту 4 мм и ширину 3,5 мм; на уровне продольного шва синус имеет одинаковые ширину и высоту – 7 мм и оканчивается на уровне заднего родничка.
Поперечный синус (sinus transversum) пересекает шов mendosa на уровне сосцевидного родничка и оканчивается в сигмовидном синусе (sinus sigmoideum). Последний очень широк (высота 5мм, ширина 6мм), проходит краниально от сосцевидной части височной кости и достигает сзади до затылочно-сосцевидного шва. Между верхним каменистым синусом и сигмовидным существует анастомоз в виде большой вены, пересекающей среднюю черепную ямку. Нижнийпродольный синус (sinus sagittalis inferior), прямой синус (sinus rectum) и кавернозный синус (sinus cavernosus) не представляют особенностей. Между надкостницей и твердой мозговой оболочкой находится эпидуральное пространство (cavum epidurale), а между твердой и мозговой оболочкой и паутинной – субдуральное пространство (cavum subdurale).
Паутинная и мягкая оболочки головного мозга (arachnoidea encephali et pia mater encephali) тонкие и нежные. В отличие от твердой мозговой оболочки с возрастом в них не наблюдается развития эластической ткани, количество коллагеновых волокон нарастает. В 4-летнем возрасте в мягкой мозговой оболочке появляется пигмент.
Интерес вызывают возрастные особенности, связанные с пахиновыми грануляциями. Последние представляют собой выросты паутинной ткани в виде кругловатых телец, соединяющие ликворную и венозную системы. Врастая в твердую мозговую оболочку, они проникают за ее пределы и открываются в просвет венозных синусов или лежащие рядом «кровяные озера», оставляя заметные углубления , так называемые зернистые ямочки (foveolae granulares)на внутренней поверхности костей черепа взрослого человека, которых особенно много возле стреловидного шва крыши черепа.
Субдуральное пространство в детском возрасте почти не выражено, субарахноидальное, наоборот, очень большое. Объем образования ликвора варьирует в пределах 0,3-0,4 мл/мин. и 350-750 мл/сут, очень часто 500 мл/сут. Количество спинномозговой жидкости – 30 см3 у грудного, 40 – 60 см3 у дошкольника, 100- 140 см3 у 8-летнего ребенка. У взрослых людей общее количество ликвора составляет 110-160 мл.
Головной мозг (encephalon)
Форма головного мозга близка к форме черепа. Вес мозга у новорожденного составляет 389 г у мальчиков и 355 г у девочек. До 5-летнего возраста он быстро увеличивается и в 6-летнем возрасте составляет 85 – 90% окончательного веса, затем увеличивается медленно до 24 – 25 лет. Средняя масса его у мужчин 1375 г, у женщин – 1275 г. Все поверхности полушарий большого мозга покрыты плащом(pallium), образованным серым веществом – корой головного мозга. Толщина ее составляет 1,5 – 3,0 мм. Процесс дифференцировки нервных клеток сводится к росту аксонов, их миелинизации, росту и увеличению разветвленности дендритов, образованию непосредственных контактов между отростками нервных клеток (межневральные синапсы). Дифференцировка нервных клеток в основном заканчивается к 3 годам, а к 8 годам кора головного мозга по строению похожа на кору взрослого человека.
Миелинизация нервных путей происходит в том порядке, в каком они развивались в филогенезе и имеет свои закономерности: раньше всего заканчивается миелинизация тех систем, которые раньше начинают функционировать. Так двигательные волокна миелинизируются раньше чувствительных, но в переднем мозгу раньше миелинизируются чувствительные пути и области. Наиболее интенсивно миелинизация происходит в конце первого – начале второго года жизни. В целом она заканчивается к 3 – 5 годам. Мозг у детей находится в лучших условиях кровоснабжения, чем у взрослых. Это объясняется богатством капиллярной сети. Отток крови от головного мозга у детей первого года жизни затруднен из-за неразвитости диплоитических вен, которые образуются после закрытия родничков.
Для детей характерна более высокая, чем у взрослых, проницаемость гематоэнцефалического барьера. Это создает условия для легкого проникновения и накопления токсических веществ и метаболитов в ЦНС при различных патологических состояниях.
Таким образом, ориентировка в приведенных данных имеет важное практическое значение для оценки клинического состояния, понимания особенностей методов диагностики, обоснования наиболее рациональных методов и видов лечения детей в различные периоды травматической болезни головного мозга.
Бычков В.А., Манжос П.И., Бачу М.Рафик Х., Городова А.В.
Опубликовал Константин Моканов
Источник
В разные периоды жизни череп ребенка подвергается изменениям. Функционально-морфологические перестройки сопровождают ребенка на протяжении периода роста и развития. Специалисты выделяют несколько взаимосвязанных процессов, которые лежат в основе развития детского организма, в частности черепа и головного мозга – рост, дифференцировка и формообразование.
Особенности строения черепа ребенка
 Череп ребенка сразу после рождения имеет определенный вид и строение, которые сильно отличается от черепа взрослого человека. Черепная коробка ребенка имеет мягкие кости. Они обладают подвижной структурой, поскольку в процессе родов такая особенность значительно облегчает прохождение новорожденного через родовые пути.
Череп ребенка сразу после рождения имеет определенный вид и строение, которые сильно отличается от черепа взрослого человека. Черепная коробка ребенка имеет мягкие кости. Они обладают подвижной структурой, поскольку в процессе родов такая особенность значительно облегчает прохождение новорожденного через родовые пути.
Форма черепа во многом зависит от способа рождения. Череп маленьких детей, рожденных путем кесарева сечения, имеет ровную форму. При естественных родах детский череп немного вытянутый.
Одна из особенностей строения черепа новорожденного ребенка – несоразмерность головы и тела. Голова малыша выглядит непропорционально большой. Окружность ее на пару сантиметров больше грудной клетки. Это является возрастной особенностью и показателем здоровья ребенка.
Кости черепа сильно разобщены. Пространство между костями заполняет некая прослойка, которая состоит из соединительной ткани и неокостеневшей хрящевой ткани. При этом мозговой отдел значительно преобладает над лицевым. Если у взрослого человека соотношение объема лицевого отдела к мозговому составляет 1:2, то у новорожденного ребенка этот показатель равен 1:8.
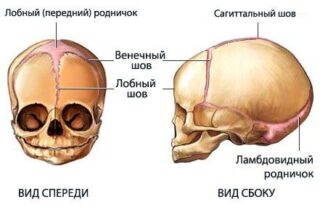 Детский череп имеет еще одну важную отличительную особенность – наличие родничков. Родничками принято называть некие неокостеневшие участки черепа, которые расположены в местах образования будущих швов.
Детский череп имеет еще одну важную отличительную особенность – наличие родничков. Родничками принято называть некие неокостеневшие участки черепа, которые расположены в местах образования будущих швов.
Специалисты отмечают полное отсутствие швов у новорожденных детей, а также слабое развитие диплоэ – губчатого вещества костей свода черепа, слабо выраженный рельеф на внешней и внутренней стороне черепа.
Недоразвиты у родившихся детей воздухоносные пазухи. Мышечные бугры, линии, гребни также остаются мало выраженными, поскольку для их развития и нормального функционирования требуется мускулатура, а она на этот момент еще не работает в полную силу.
Неразвитыми остаются и челюсти, поскольку жевательная функция не сформирована. Отсутствуют альвеолярные отростки, нижняя челюсть представляет собой две несросшиеся половины. По этой причине лицо новорожденного малыша почти не выступает вперед, как у взрослого человека.
Формирование родничков
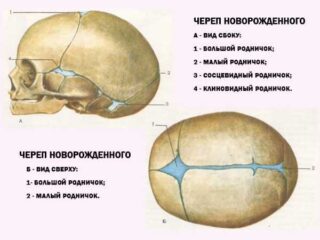 На начальных этапах развития эмбриона верхняя часть черепа имеет перепончатое образование, которое покрывает головной мозг. После стадии хряща, приблизительно на 2-3 месяце внутриутробного развития начинают формироваться костные ядра. Впоследствии они срастаются друг с другом, образуя костные пластины или основу костей крыши черепа.
На начальных этапах развития эмбриона верхняя часть черепа имеет перепончатое образование, которое покрывает головной мозг. После стадии хряща, приблизительно на 2-3 месяце внутриутробного развития начинают формироваться костные ядра. Впоследствии они срастаются друг с другом, образуя костные пластины или основу костей крыши черепа.
К моменту рождения между уже сформировавшимися костями остаются участки узких полос и довольно широких пространств – родничков. С помощью этих участков перепончатого черепа, которые обладают способностью выпячиваться и западать, происходит значительное смещение костей черепа. Именно эта особенность обеспечивает прохождение головы ребенка через узкие родовые пути матери в процессе рождения.
Череп маленького ребенка имеет несколько родничков:
- передний или большой родничок;
- малый;
- клиновидный;
- сосцевидный.
Передний или большой родничок расположен в области соединения теменной и лобной костей. Имеет форму ромба. Процесс окостенения большого родничка завершает к 2 годам.
Малый или задний родничок расположен между теменной и затылочной костями. Его окостенение завершается на третий месяц после рождения.
Клиновидный родничок является парным. Он находится по бокам черепа в переднем отделе между несколькими костями: клиновидной, лобной, теменной и височной. Окостенение этого родничка происходит сразу после рождения.
Сосцевидный родничок также является парным. Процесс окостенения происходит вместе с клиновидным родничком. Место расположения – позади клиновидного, в месте соединения височной, теменной и затылочной костей.
Примечательно, что клиновидные и сосцевидные роднички чаще наблюдаются у недоношенных детей. У малышей, родившихся в срок, часто отсутствует затылочный.
Сроки закрытия зависят от следующих факторов:
- наследственная предрасположенность к быстрому или долгому закрытию родничков;
- особенности питания;
- сроки рождения;
- генетические аномалии внутриутробного развития;
- обменные процессы в организме малыша;
- избыток или недостаток витамина D;
- патологии пищеварительного тракта, в результате которых материнское молоко плохо усваивается.
Скорость закрытия родничков зависит от интенсивности роста ребенка.
Передний и задний роднички нередко прощупываются акушеркой во время родов. Когда голова ребенка входит в родовой канал, по расположению этих родничков врачи определяют размещение головы в родовых путях. Нормальное положение, когда родничок впереди. Изменение нередко указывает на нежелательный поворот плода в матке.
Отклонения от нормы
 Самая распространенная причина отклонений от нормы – аномалии развития, врожденные патологии и родовые травмы. Зачастую травмы происходят, если голова плода не соответствует размерам родовых путей матери. Однако практически все последствия можно исправить к первому году жизни.
Самая распространенная причина отклонений от нормы – аномалии развития, врожденные патологии и родовые травмы. Зачастую травмы происходят, если голова плода не соответствует размерам родовых путей матери. Однако практически все последствия можно исправить к первому году жизни.
В этот период необходимо выполнять ряд рекомендаций, связанных с уходом за малышом. Нередко неправильная форма головы (затылочной части) – это следствие долгого лежания на спине. Плоский затылок иногда указывает на недостаток витамина D, из- за чего у маленьких детей развивается рахит. Когда родничок еще открыт, не рекомендуется направлять на голову малыша струю воды.
Врожденные заболевания вылечить гораздо сложнее. Особенно опасным является водянка головного мозга или гидроцефалия. Выявить его можно еще в период беременности и сразу приступить к лечению.
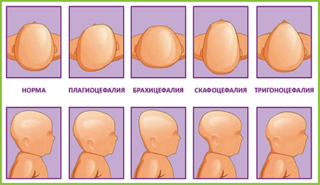
Иногда встречается патологическая деформация головы у ребенка:
- скошенный затылок (плагиоцефалия);
- искривление затылочного и лобного участка (скафоцефалия);
- вытянутая форма (акроцефалия).
Асимметрия и искривление черепа часто приводят к неврологическим патологиям, а также отставанию в физическом и умственном развитии.
Периоды развития черепа
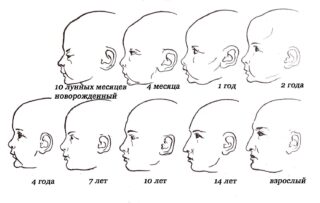
Процесс формирования черепа
Выделяют несколько периодов развития. Первый продолжается до 7 лет от момента рождения. В это время череп интенсивно растет и активно увеличивается в объеме. Швы сужаются, а роднички постепенно уменьшаются. Происходит оформление полостей глазниц и носа, изменяется форма нижней челюсти.
С 7 до 14 лет продолжается второй период, во время которого форма черепа и его частей меняется не настолько интенсивно, однако полости глазниц и носа, сосцевидный отросток значительно увеличиваются.
С 14 до 25 лет длится третий период, захватывая половое созревание. За эти годы немного удлиняется лицевой череп и формируются лобные отделы. Область дуговых скул значительно увеличивается, а лобные бугры заметнее.
Для четвертого периода (25-45 лет) характерно окостенение швов. Специалистами было замечено, что раннее окостенение стекловидного шва приводит к образованию коротких, а венечного шва – длинных по форме черепов.
Пятый период начинает приблизительно с 45 лет. Происходит постепенная атрофия лицевого и мозгового отдела. Поскольку у многих в это время уменьшается количество зубов, меняется форма челюстей. Альвеолярные отростки и другие части сглаживаются, угол нижней челюсти несколько увеличивается, а лицевой отдел уменьшается в объеме.
Внешний вид черепа ребенка до выпадения молочных зубов
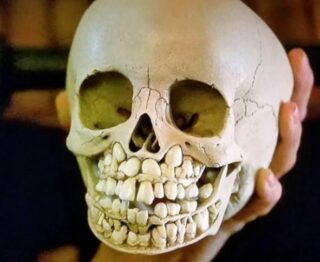
Череп до выпадения молочных зубов
Дети рождаются без зубов. В первые годы жизни они малышам не нужны, поскольку в их рационе нет твердой пищи. По мере введения более твердых продуктов питания у детей появляются молочные зубы.
Приблизительно с 5 лет молочные зубы начинают выпадать, уступая место коренным. До выпадения молочных зубов череп имеет несколько иную форму. Череп человека постепенно увеличивается в размерах, тогда как молочные зубы остаются мелкими. Коренные зубы появляются сразу большого размера и остаются такими на всю жизнь.
На рентгеновском снимке взрослого человека видно, что за коренными зубами в верхней и нижней челюсти нет дополнительного ряда зубов. Череп с молочными зубами, снятый на рентгене, нередко пугает неподготовленных людей.
Молочные зубы уже сформированы на момент рождения, но прорезываются постепенно, каждый в определенном месте, начиная с 5-7 месяцев. При этом зачатки постоянных (коренных зубов) расположены в верхней и нижней челюсти малыша. Когда они заканчивают формирование, они выталкивают временные зубы. Так начинается замена молочных зубов на коренные.
Периоды смены зубов
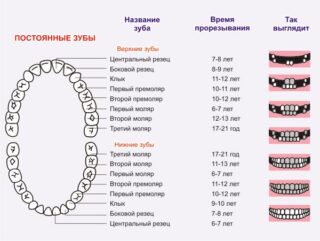 Рост молочных зубов, их дальнейшая замена на коренные – обязательный физиологический процесс, через который проходит каждый ребенок. Начиная с пятимесячного возраста у ребенка появляются временные зубы. Это продолжается до тех пор, пока не сформируется полностью весь зубной ряд.
Рост молочных зубов, их дальнейшая замена на коренные – обязательный физиологический процесс, через который проходит каждый ребенок. Начиная с пятимесячного возраста у ребенка появляются временные зубы. Это продолжается до тех пор, пока не сформируется полностью весь зубной ряд.
Приблизительно с 5 лет начинается этап смены временных зубов на постоянные. Он продолжается до 13-15 лет, поскольку зубы меняются постепенно, один за другим.
Периоды формирования молочных зубов:
- 6-12 месяцев – центральные резцы;
- 7-8 месяцев – боковые резцы;
- 12-16 месяцев – первый моляр;
- 16-20 месяцев – клык;
- 20-30 месяцев – второй моляр.
В 5-6 лет начинается процесс резорбции, и корни молочных зубов постепенно рассасываются.
Периоды формирования коренных зубов:
- 6-7 лет – центральный резец;
- 7-8 лет – боковые резцы;
- 9-12 лет – клык;
- 9-11 лет – первый премоляр;
- 10-12 лет – второй премоляр.
Формирование молочных зубов имеет несколько важных функций. Прежде всего, временные зубы способствуют нормальному развитию черепа и системы полости рта. Кроме этого, они защищают коренные образования от различных аутоиммунных заболеваний.
Источник
