Щитовидная железа ребенка 2 года размер
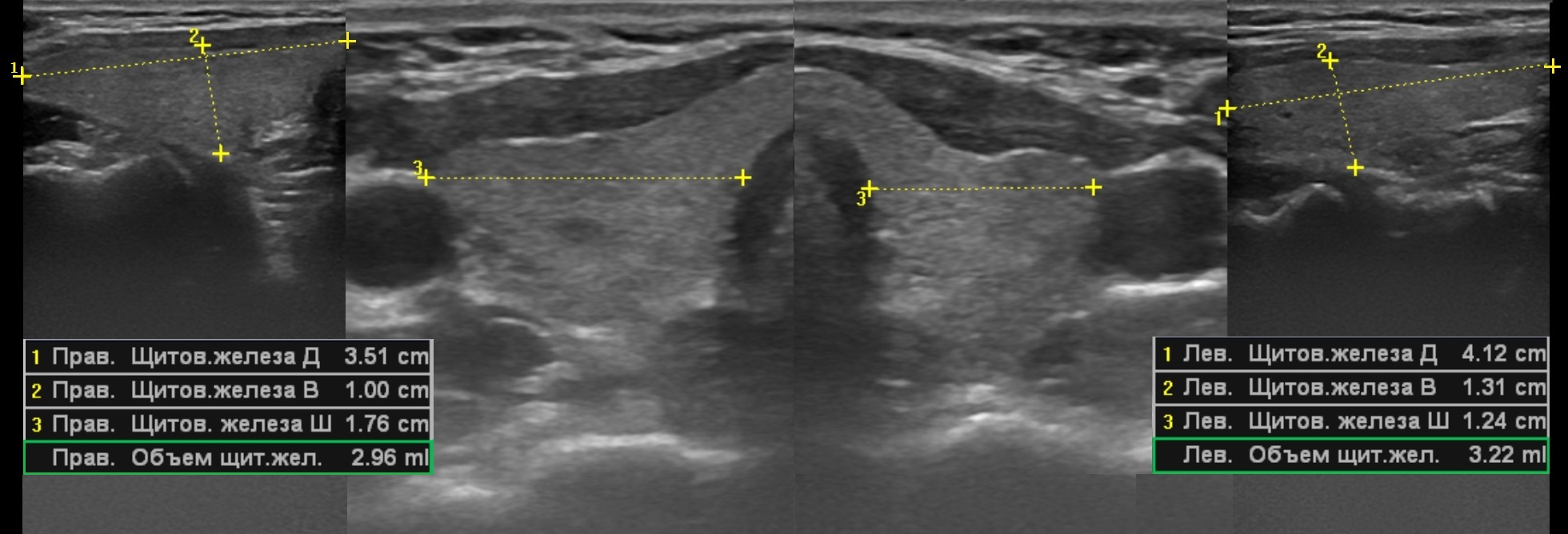
Объем щитовидной железы равен сумме объемов правой и левой доли, перешейком пренебрегают. Требуется вывести продольное и поперечное изображение доли щитовидной железы в плоскости максимального сечения. Измеряют длину, высоту и ширину каждой доли. Объем доли щитовидной железы большинство УЗИ-аппаратов вычисляет по формуле объема для эллипсоида вращения: Длина*Высота*Ширина*π/6, где π/6=0,523.
Исследуя трупный материал, в 1984 году Brunn вычислил поправочный коэффициент, наиболее точно соответствовавший реальному объему щитовидной железы – 0,479 (вместо 0,523).
Если тиреоидный объем больше нормы – это гиперплазия, а если меньше нормы – гипоплазия. Когда объем железы у верхней границы нормы, учитывают передне-задний размер перешейка: если перешеек более 3 мм до 10 лет или более 5 мм после 10 лет, то железу признают увеличенной.
Размер щитовидной железы на УЗИ у взрослых
Максимальный нормальный объем щитовидной железы для женщин 18-20 мл, а для мужчин 20-25 мл. Минимальный нормальный объем щитовидной железы для женщин около 4 мл, а для мужчин – 7 мл.
Таблица. Максимальный размер щитовидной железы у взрослых с учётом веса – для печати

Размер щитовидной железы на УЗИ у детей
Минимальный нормальный объем щитовидной железы у детей весом до 20-25 кг – 1,5 мл. Предельный объем щитовидной железы зависит от пола, возраста, наличия полового созревания и площади поверхности тела.
В 1997 г профессор Франсуа Деланж рассчитал максимальные значения (97-й перцентили) объема щитовидной железы на группе из 3-х тысяч детей 6-15 лет, проживающих в йодобеспеченных районах Австрии, Нидерландов, Словакии и Франции.
Таблица. Объем щитовидной железы у детей в зависимости от пола и возраста (Деланж, 1997) – для печати

Таблица. Объем щитовидки у детей в зависимости от пола и ППТ (Деланж, 1997) – для печати

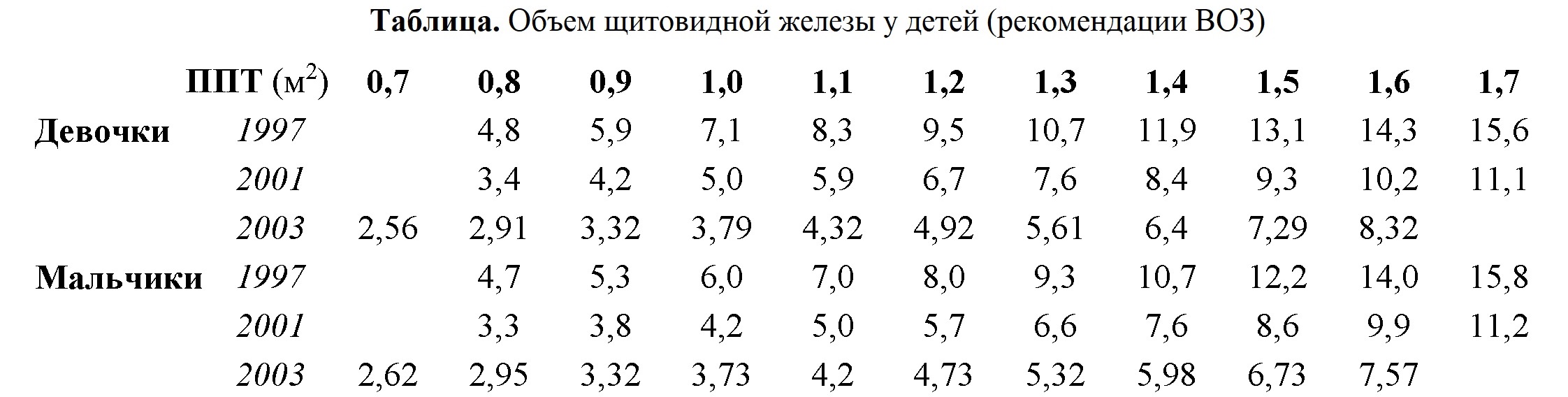
Ниже представлены нормальные размеры щитовидной железы у детей в зависимости от пола и площади поверхности тела по данным Всемирной организации здравоохранения (ВОЗ) разных лет. Обратите внимание, как отличаются данные за разные годы. Между 1997 и 2003 гг просто «пропасть»! Как быть??? В передовом Эндокринологическом научном центре РАМН используют нормы 1997 года.
Таблица. Объем щитовидной железы у детей для УЗИ и эндокринологов (рекомендации ВОЗ) – для печати

Приведенные выше нормы не учитывают существенные различия объема щитовидной железы в зависимости от физического развития ребенка и наличия полового созревания у подростка.
Размер щитовидной железы на УЗИ у детей по Пыкову
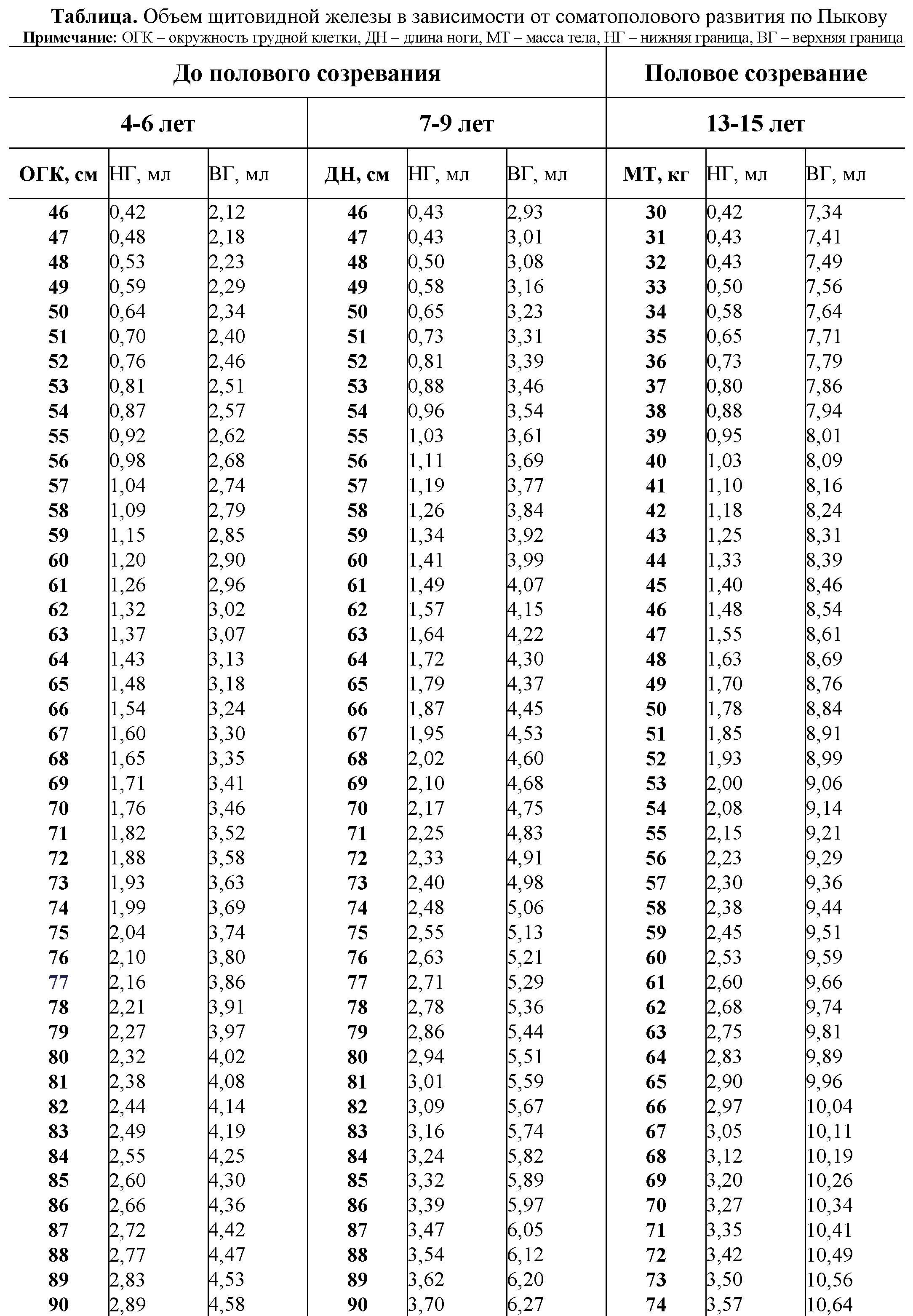
Главным УЗИ-экспертом по детям в России считают Пыкова М.И. Расчет нормального размера щитовидной железы по Пыкову разработан при обследовании более 12 тыс. детей 4-15 лет, проживающих в условиях крупного промышленного города (г. Москва, г. Клин Московской области), сельской местности средней полосы России с умеренной йодной недостаточностью (г. Бобров Воронежской области, пос. Колпны Орловской области), а также в пяти зонах радиационного контроля, пострадавших в результате аварии на Чернобыльской АЭС (г. Валуйки и пос. Ровеньки Белгородской области, пос. Репьевка Воронежской области, г. Волхов и пос. Нарышкино Орловской области).
По методу Пыкова дополнительно измеряют один из антропометрических показателей (АП). Верхнюю и нижнюю границы нормального тиреоидного объема (НТО) рассчитывают с учетом индивидуального АП по формуле: НТО=АПхИ1-И2, где
- у детей 4-6 лет: АП – окружность грудной клетки на выдохе; И1 0,056; И2 для нижней границы нормы 2,152, а для верхней границы нормы 0,456;
- у детей 7-9 лет и детей старше 10 лет без признаков полового созревания: АП – длина ноги (расстояние от большого вертела до подошвы); И1 0,076; И2 для нижней границы нормы 3,144, а для верхней границы нормы 0,566;
- у детей 10-15 лет с признаками полового созревания: АП – масса тела; И1 0,075; И2 для нижней границы нормы 1,976, а для верхней границы нормы -5,088.
Таблица. Объем щитовидной железы у детей в зависимости от соматополового развития по Пыкову – для печати
Объем щитовидной железы на УЗИ у новорожденных по Пыкову
Все случаи тиреоидного объема со значениями 0,9 мл и более на первой неделе жизни следует признать признаком зобного увеличения щитовидной железы, а при значениях 0,4 мл и менее – констатировать уменьшение размеров щитовидной железы.
Для точной диагностики неонатального зоба и гипоплазии щитовидной железы у новорожденного используют нормативы с учетом массы тела ребенка: НТО(мл) = масса тела (кг) х 0,088 + К, где К для нижней границы нормы 0,182, для верхней границы нормы -0,602.
Анализ проведен на двух группах детей: 23 младенца с неонатальным зобом (мальчики/девочки = 16/7) и 361 ребенок (199/162) с нормальным тиреоидным объемом.
Таблица. Объем щитовидной железы (М+2σ) у новорожденных в зависимости от веса по Пыкову – для печати

Берегите себя, Ваш Диагностер!
Источник

В настоящее время на вооружении эндокринологов есть все для успешного лечения заболеваний щитовидной железы у детей. Однако число пациентов с гипофункцией щитовидной железы по-прежнему не снижается.
Врачи видят проблему в том, что мы редко обращаемся к специалисту на ранних стадиях заболевания, занимаемся самолечением и тем самым теряем драгоценное время. А когда дело касается ребенка, промедление становится особенно опасным. Итак, учимся распознавать первые признаки гипотиреоза и обсуждаем, какие на сегодняшний день существуют меры профилактики.
Заболевания щитовидной железы у детей.
Говоря о заболеваниях щитовидной железы, нельзя не признать, что длительное отсутствие лечения весьма опасно, особенно в детском возрасте. При снижении функции щитовидной железы страдает в первую очередь головной мозг, что негативно влияет на умственное развитие и интеллект ребенка. Щитовидная железа у детей, как и другие органы эндокринной системы, регулирует работу всех систем организма. Гормоны, которые она вырабатывает, отвечают за обмен веществ в организме. Кроме того, при изучении различных болезненных состояний у людей, в том числе и детского возраста, учеными было выявлено, что практически в каждом болезненном состоянии в той или иной степени участвует щитовидная железа.
Какие внешние признаки должны насторожить родителей и стать поводом для обращения за направлением на анализ?
Прежде всего, в группу риска развития данного заболевания входят так называемые часто болеющие дети. Если раньше обнаружение симптомов, указывающих на наличие гипофункции щитовидной железы, было находкой врача, то сейчас появились определенные показания к обследованию функции щитовидной железы у часто болеющих детей. Дело в том, что при гипофункции снижается деятельность иммунной системы, не позволяя справляться со многими бактериальными и вирусными заболеваниями. Эндокринологи и физиологи, занимающиеся изучением строения щитовидной железы, установили, что в большом количестве иммунных реакций участвует йод. Например, такие клетки, как нейтрофилы и макрофаги, функция которых поймать и обезвредить вирусы и бактерии, участвующие в болезнетворном процессе, резко снижают свою активность при дефиците йода в организме.
Нарушение ритма сердца
Родители достаточно легко могут самостоятельно подсчитать число сердцебиений у ребенка. Единственная техническая сложность этой процедуры у детей заключается в том, что пульс нужно считать за минуту. Это простое исследование дает много информации. Как замедление сердечного ритма, так и избыточное его учащение или постоянно высокий сердечный ритм, говорят о том, что гормон гипофиза, отражающий состояние щитовидной железы – ТТГ – обязательно нужно проверить. Данное исследование сразу же даст картину.
Внешний вид ребенка
Еще один фактор, который должен насторожить родителей и сдать анализ крови ребенка на ТТГ. При снижении функции щитовидной железы ребенок становится вялым, речь замедляется, кожа его становится сухой, склонной к развитию атопического дерматита или, наоборот, влажной, холодной и отечной.
Сонливость, апатия, нежелание учиться
или отсутствие результата после интенсивных занятии не всегда говорят о нежелании ребенка сконцентрировать внимание на учебе. Часто это может быть тревожным симптомом, который внимательные педагоги научились распознавать.
Низкорослость
Если ребенок имеет отставание в росте от сверстников (ежегодная прибавка роста ребенка составляет 4 см), не лишним будет проверить функцию щитовидной железы, хотя бы для того, чтобы исключить эндокринологическую составляющую этой проблемы.
Запоры
Гастроэнтерологическая система очень чувствительна к гормонам щитовидной железы. Кроме функциональных запоров, которые могут быть достаточно тяжелыми для ребенка, существуют еще и запоры вторичные. В алгоритм обследования детей с данной проблемой обязательно включается исследование гормона щитовидной железы. Также, если ребенок страдает какими-либо заболеваниями печени (вирусные гепатиты, паразитозы), если при обследовании ребенка выявляются изменения в биохимическом анализе печени, это весомый аргумент в пользу того, чтобы проверить работу щитовидной железы.
Анемия
Синдром, являющийся вторичным по отношению к гипотиреозу. Анемия может быть сигналом того, что снижение функции уже произошло. Снижение гемоглобина в крови, которое плохо лечится традиционными схемами с железосодержащими препаратами, – повод обратить внимание на фактор участия в этом состоянии железы.
Еще одним из симптомов нарушения работы щитовидной железы является интенсивное выпадение волос.
Плохая экология
На сегодняшний день, по официальной статистике 6 % населения нашей страны – люди с уже выставленным диагнозом гипотиреоза. На этом фоне достаточно много людей еще не дошли до доктора и не имеют этого диагноза. К сожалению, они неравномерно распределяются по регионам – есть регионы с заранее ожидаемым низким содержанием йода по экологическим причинам. Те дополнительные техногенные воздействия, которые происходят в них, еще больше утяжеляют ситуацию.
Наш регион является эндемичным, т.е. в нем изначально недостаточен запас йода в продуктах, воде, что угрожает развитием так называемых субклинических гипотиреозов, когда нет явной клинической картины, а при исследовании уровня гормонов выявляется пограничное состояние.
Данная проблема может коснуться любой семьи, если не заниматься профилактикой этих состояний.
Какие профилактические меры могут быть предприняты родителями?
При выявлении изменения уровня ТТГ наблюдаться у детского эндокринолога по месту жительства 2 раза в год. Один раз в полгода делать анализ крови (ТЗ, Т4, ТТГ, антитироидные антитела), УЗИ щитовидной железы.
К сожалению, большинство родителей недооценивают эту опасность.
Стремление к максимально скорейшему развитию интеллекта ребенка не должно выражаться в развитии его компьютерной грамотности. Ребенок сможет изучить компьютер, связанные с ним программы в соответствующее время, зато это не нанесет вред его здоровью. Важнее больше времени уделить прогулкам на свежем воздухе.
Употребляйте в пищу йодсодержащие продукты. Известно откуда можно получить йод. К сожалению, список невелик. В него входят, прежде всего, морская рыба и морская капуста.
Самый доступный продукт, обогащенный йодом, – это йодированная соль. Если семья не страдает каким-либо эндокринным заболеванием, употребление ее будет достаточно для того, чтобы оно не развилось в дальнейшем. Эндокринологи советуют покупать йодированную соль в аптеках, поскольку условия хранения в магазинах не соответствует требованиям сохранения в ней йода. Йод – очень летучая субстанция, которая боится света, поэтому йодированная соль должна храниться в темном месте, быть герметично упакованной. И, соответственно, дома соль также необходимо держать в плотно закрытой таре, подальше от света. Кроме того, нужно понимать, что когда мы добавляем йодированную соль в процессе приготовления горячего блюда, йод в ней разрушается. Солить пищу йодированной солью нужно в конце приготовления пищи и использовать в салатах.
Больше времени проводить на свежем воздухе. Эндокринологи отмечают, что прогулки в солнечную погоду с апреля по сентябрь благотворно влияют на состояние щитовидной железы у детей. Даже пациенты, имеющие хроническую патологию, но ежедневно гуляющие, нуждаются в гораздо меньших дозах заместительных гормонов, чем в зимнее время. Минимальная продолжительность прогулок должна составлять 2 часа в день в холодное время года и 4 часа летом.
Разнообразить пищевой рацион, без злоупотребления продуктами, обладающими антитироидным действием, т.е. способствующими выведению йода из организма (арахис, репа, цветная и краснокочанная капуста, брюква, турнепс, бобовые, горчица).
Избегать использования жесткой фторированной воды. С экологической точки зрения состояние воды имеет существенное значение. В частности, известно, что в регионах с жесткой водой, излишне фторированной водой количество пациентов с гипотиреозом, снижением функции щитовидной железы значительно больше.
Норма поступления йода в организм человека – 150-300 мг в сутки. Если в организм попадает меньше 80 мг йода в составе пищи в сутки, это свидетельствует о возможном наличии проблемы снижения функции щитовидной железы.
Какие факторы, помимо нехватки йода в детском организме, могут повлечь за собой развитие гипотиреоза?
В возможности появления диагноза гипотиреоза у ребенка нельзя исключить генетический фактор и индивидуальные риски. Родители, имеющие алкогольную зависимость, помимо других заболеваний, могут передать своим будущим детям еще и эту проблему, поскольку в момент эмбрионального развития щитовидной железы плода очень чувствительна к поступлению алкоголя в организм.
Анализы и процедуры
Анализ гормона ТТГ позволяет понять, есть ли нарушения в работе щитовидной железы. УЗИ проводится по показаниям и достаточно информативно позволяет выявить патологию в основном ближе к подростковому возрасту. В случаях, когда требуется более детальное исследование, для точного определения функции щитовидной железы по назначению врача-эндокринолога проводится радиоизотопное исследование в специальных лабораториях.
Лечение щитовидной железы у детей
В настоящее время, благодаря новейшим разработкам ученых-фармакологов в арсенале эндокринологов имеется целый ряд препаратов, которые позволяют вести эффективную заместительную терапию, дающую хорошие результаты.
Поэтому здесь, как и при любом другом заболевании, важно, чтобы родители вовремя заметили, что с их ребенком происходят какие-то изменения, и привести его на прием к детскому эндокринологу.
Препараты йода, дозировку может назначить только врач.
Нельзя безоглядно верить рекламе и, не зная гормонального статуса ребенка (или взрослого), самостоятельно их применять, поскольку есть неприятная тенденция развития аутоиммунных тиреоидитов, когда есть гипофункция щитовидной железы у детей, но, тем не менее, препараты йода противопоказаны. Исследованиями доказано, что применение беременными поливитаминов, содержащих йод, тем не менее может вызвать гипофункцию у плода, т.к. извне в его организм поступают превышающие нормальные потребности дозы йода.
Соответственно, щитовидная железа не получает сигнал для выработки собственных гормонов, и такая заместительная терапия может оказаться вредна. Организм человека достаточно сложен и имеет очень тонкую регуляцию, и бесконтрольные вмешательства могут привести к ее нарушениям.
При наличии одного или нескольких симптомов тревоги, перечисленных выше, родители должны сами проявить инициативу и обратиться за помощью либо к педиатру, либо к детскому эндокринологу.
В этой связи хотелось бы обратить внимание родителей на то, что алгоритм осмотра ребенка у педиатра должен включать осмотр области шеи с ее пальпацией. Этот момент очень важен, поскольку узловые образования, опухолевые процессы в начале заболевания могут протекать скрытно.
Воспаление щитовидной железы, как и другого органа, может проявляться покраснением, болезненностью при пальпации, увеличением региональных лимфоузлов. Но врач может не заметить данных изменений, поскольку осмотр области шеи часто пропускается при спешке или в силу того, что мама не дает раздеть своего ребенка из-за того, что на нем свитер с высоким, тесным воротником или водолазка. Мама должна быть заинтересована в качественном и подробном осмотре ребенка, и перед тем, как пойти к врачу, одеть ребенка так, чтобы на приеме его можно было быстро раздеть и одеть, не причиняя неудобств ни ребенку, ни врачу.
Источник
Введение
Дефицит йода в окружающей среде и обусловленные им нарушения в состоянии здоровья – йоддефицитные заболевания (ЙДЗ) – являются серьезной медико-социальной проблемой в связи с высокой распространенностью и широким спектром клинических проявлений и последствий [1, 2]. Большинство исследователей стран СНГ отмечают рост напряжения зобной эндемии и обоснованно связывают с ослаблением массовых противозобных мероприятий и ухудшением экологической обстановки [3-5].
Известно, что дефицит йода обуславливает снижение интеллектуального потенциала всего населения, проживающего в регионе йодной недостаточности. Исследования, проведенные в последние годы в разных странах мира, где отмечена различной степени йодная недостаточность, показали, что средние показатели умственного развития населения (IQ-индекс) достоверно ниже таковых (на 15-20%) в регионах без дефицита данного галогена [6]. Однако даже умеренный дефицит йода клинически ничем не проявляет себя, в связи с чем он наиболее четко определяется, как «скрытый голод».
Общеизвестно, что материнский организм как в физиологических, так и в патологических условиях является внешней средой для развивающегося плода и оказывает существенное влияние на становление всех его жизненно важных функций. Признается, что щитовидная железа является центральным звеном в регуляции взаимодействия двух подсистем – организма матери и плода [7, 8]. Даже в условиях достаточного потребления йода беременность приводит к той или иной степени эндогенно обусловленной йодной недостаточности, которая благодаря физиологической адаптации компенсируется. Когда потребление йода в дефиците, на смену физиологической адаптации приходят патологические изменения, которые соответствуют «избыточной» хронической стимуляции щитовидной железы. Данная ситуация чревата последствиями как для матери, так и для плода [9].
Дефицит тиреоидных гормонов любого генеза приводит к нарушению процессов дифференцировки ЦНС плода, к глубоким гистологическим изменениям центральной нервной системы, недоразвитию коры головного мозга. Йод необходим на всех этапах формирования и функционирования нервной системы плода, ребенка и взрослого. Наличие йодной недостаточности в регионе, высокая частота зоба и нарушение функции ЩЖ у беременных женщин оказывают неблагоприятное воздействие на состояние здоровья не только плода, новорожденного, но и детей в постнатальный период [10, 11].
Целью нашего исследования явилась оценка объемных параметров щитовидной железы новорожденных в динамике развития до 3-х лет, родившихся от матерей с патологией щитовидной железы.
Материалы и методы
Ультразвуковая биометрия щитовидной железы (ЩЖ) проведена среди 2594 новорожденных по единой методике, предложенной Brunn и соавт (1981). Определяли линейные размеры каждой доли щитовидной железы (длина, ширина и толщина) с помощью сонографа Siemens Sonolaer Versa рro линейными датчиками 7,5 МГц (Германия).
Проведена сравнительная оценка объема ЩЖ у обследованных детей с учетом пола и площади поверхности тела [8]. Площадь поверхности тела (ППТ в м2) рассчитывали по формуле:
ППТ = М0,425 х Р0,725 х 71,84 х 10-4,
где М – масса тела (в кг), Р – рост (в см).
Результаты
Предыдущими нашими исследованиями [10], проведенными в 1992-1994 гг., было выявлено, что в 75% случаях объем щитовидной железы (ЩЖ) новорожденных составляет 1,0 до 2,0 см3. Этот объем ЩЖ был предложен нами как вариант «нормы» для новорожденных. При этом не было выявлено ни одного случая аномалии развития или расположения ЩЖ у ребенка.
Спустя 10 лет проведенный нами УЗИ скрининг щитовидной железы среди 2594 новорожденных, не зависимо от структурной патологии ЩЖ у матери, также не выявил ни одного случая аномально расположенной паренхимы железы или ее отсутствия. Однако было установлено, что детей с объемом тиреоидной паренхимы от 1 до 2 см3 (35,9%) родилось меньше в 2 раза. При этом в 2 раза снизилось и число детей с увеличенной тиреоидной паренхимой (7,6%), но в 6 раз возросла частота детей с меньшим объемом ЩЖ (табл.1).

При этом индивидуальные значения объема органа при рождении варьировались от 0,34 до 5,4 см3. Наибольшая плотность распределения полученных данных (56,5 ± 1,5%) отмечена в интервале от 0,34 до 1,0 см3. Средний объем щитовидной железы в этой группе новорожденных составил 0,85 ± 0,1 см3. В 35,9 ± 1,4% случая объем органа варьировался от 1,0 до 2,0 см3, при этом средний объем паренхимы составил 1,44 ± 0,2 см3. У 7,6 ± 0,8% новорожденных установлен объем тиреоидной паренхимы более 2,0 см3 со средним значением объема 2,47 ± 0,1 см3.
Для выяснения зависимости объема ЩЖ детей от объема ЩЖ матери мы попытались сопоставить средние объемы ЩЖ матери и новорожденного, представленные в табл. 2.

Так, у детей, родившихся от матерей с 0 степенью ЩЖ, средний объем ЩЖ составил 0,96 ± 0,25 см3. При этом только 37,3% из них имели объем ЩЖ от 1 до 2 см3. У 2,3% детей этой группы выявлен объем ЩЖ, превышающий 2 см3 и у 60,3% – менее 1 см3.
У детей, родившихся от матерей с I степенью увеличения ЩЖ, средний объем ЩЖ составил 0,54 ± 0,12 см3, при этом лишь 1,2% из них имели соответствующий нормативным показателям объем ЩЖ.
У детей, родившихся от матери со II степенью увеличения ЩЖ, средний объем ЩЖ составил 1,13 ± 0,35 см3. Из них у каждого второго ребенка (42,3%) объем железы соответствовал нормативным показателям, у 52,4% малышей объем органа был меньше нормы, а у 5,3% – больше нормы.
Среди детей от матерей с гипоплазией органа 41,4% из них имели объем ЩЖ, соответствующий нормативным показателям, у остальных – 58,9%, т. е. меньше нормы. Средний объем железы в этой группе детей составил 0,89 ± 0,18 см3.
Таким образом, при I степени увеличения ЩЖ у матери средний объем ЩЖ новорожденного был достоверно в 2 раза меньше объема данного органа детей других групп. В то же время объем ЩЖ детей от матерей со II степенью ЩЖ был самым большим и как бы укладывался в пределы нормативных показателей. Однако при этом превышал показатели детей, рожденных от матерей с 0 степенью и гипоплазией ЩЖ, но не имел статистически достоверных различий.
Мы провели попытку оценить объем ЩЖ у обследованных детей с учетом пола и площади поверхности тела и сравнить с результатами, полученными при исследовании детей в йодообеспеченных регионах Европы [6].
Так, сравнительный анализ показал, что у обследованного нами ребенка с массой тела 3000 г и ростом 50 см ППТ в среднем равнялся 0,2, а по УЗИ выявлен объем ЩЖ равный 2,92 см3. При этом объем железы по стандартным нормативам тиреоидного объема в зависимости от площади поверхности тела должен был быть 0,85 см3. В другом случае при аналогичных показателях веса и роста у ребенка выявлен объем ЩЖ 0,54 см3, т. е. достоверно меньше должного объема. Это свидетельствует о том, что у первого ребенка сформировался внутриутробно зоб, а у второго – гипоплазия ЩЖ.
Более того, на этом фоне выявлено, что формируется отрицательная корреляционная зависимость объема ЩЖ ребенка от объема железы матери с гипоплазией ЩЖ (r = – 0,4, P < 0,05) и имеется высокая зависимость от объема железы матери со II степенью увеличения ЩЖ (r = 0,5, P < 0,001). У детей, родившихся от матери с 0 степенью ЩЖ и I степенью ЭУЩЖ, зависимость объема железы ребенка от объема ЩЖ матери не прослеживается.
Обследование объемных параметров тиреоидной паренхимы у детей раннего возраста установило динамическое увеличение размеров железы. При этом выявляется отчетливая зависимость этого показателя от уровня ТТГ при рождении. Так если в пуповинной крови младенцев содержание ТТГ было нормальным, то объем щитовидной железы у них к концу первого года жизни удваивался – с 1,5 ± 0,32 см3 до 3,05 ± 0,28 см3. У детей, родившихся в состоянии гипотиреоза, объем железы через год увеличивался в 3 раза – с 1,6 ± 0,40 см3 до 4,56 ± 0,55 см3 и достоверно превышал на 32-46% объем ЩЖ детей, родившихся с нормальными показателями ТТГ в пуповинной крови. В дальнейшем темп роста тиреоидной паренхимы несколько замедлялся, однако различия между средними значениями объема органа у детей сравниваемых групп сохранялся и был статистически значимым.
Заключение
Наши исследования показали, что на сегодняшний день отмечается тенденция к внутриутробному формированию гипоплазии фетальной щитовидной железы у 56,5% и врожденного зоба у 7,6% детей. Динамическое наблюдение за развитием ЩЖ у детей, перенесших транзиторную форму гипотиреоза, свидетельствует о формировании зоба у 37% из них уже к концу первого года жизни. При этом выявляется отчетливая зависимость этого показателя от уровня ТТГ при рождении. Так если в пуповинной крови младенцев содержание ТТГ было нормальным, то объем щитовидной железы у них к концу первого года жизни удваивался. У детей, перенесших транзиторный гипотиреоз, объем железы через год увеличивался в 3 раза и достоверно превышал на 32-46% объем ЩЖ детей, родившихся с нормальными показателями ТТГ в пуповинной крови.
По вопросам литературы обращайтесь в редакцию.
Т. М. Алиева, кандидат медицинских наук
НИИАиГ, Ташкент
Источник
