Родинка ребенок 5 лет

Не существует людей, у которых нет на теле ни одной родинки. При этом собственные образования на коже родителей волнуют куда меньше, чем аналогичные проявления у детей.
Дело в том, что почти все мамы наслышаны о том, что родинка может стать причиной рака кожи, а потому и ведут детей к педиатрам с вопросами о том, опасны ли на самом деле милые точечки на коже малышей. На такие вопросы приходится отвечать и известному доктору и телеведущему Евгению Комаровскому.
Что это и почему появляются?
В медицине родинки называются невусами. Комаровский призывает отличать родимые пятна, которые тоже невусы, но всегда — врождённые, от родинок, которые во всех без исключения случаях появляются уже после рождения. Образования на коже у детей бывают разными: большими и маленькими, выступающими над кожей и находящимися на её уровне. С точки зрения медиков, родинка представляет собой скопление клеток меланоцитов. Скопиться эти клетки могут внутри дермы, в этом случае говорят о внутридермальном образовании. При эпидермальном невусе скопление меланоцитов происходит в наружном слое кожи. Также выделяют так называемые висячие невусы: сильно выступающие и очень травмоопасные.
Цвет может быть любым, от коричневого до чёрного и даже фиолетового.
Если у ребёнка родинка красная, то это говорит о том, что невус имеет иное происхождение — это скопление разрастаний сосудов: ангиома.


Чаще всего невусы проявляются на лице. И если новорождённый практически не может похвастать наличием родинок, то уже в первые годы жизни они могут появиться, и в этом нет ничего удивительного. Есть теория, что родинки есть и у новорождённых, но они такие маленькие, что рассмотреть их без увеличительного оптического оборудования возможным не представляется.
Причины, по которым у детей начинают появляться такие образования, до конца науке, увы, неизвестны. Но есть несколько предрасполагающих факторов, которые напрямую влияют на то, насколько много будет родинок и насколько яркими они будут.
- Генетическое наследование. Замечали, что часто у мамы и дочки родинки находятся в одном и том же месте? Это и есть проявление генетических родинок, из-за которых, собственно, невусы и получили называние «РОДинки». Информация о них заложена на уровне ДНК.
- Частое и долгое нахождение на открытом солнце: ультрафиолетовые лучи стимулируют выработку меланина и в результате появляются новые родинки.
- Гормональные изменения и «бури»: любой период жизни человека, связанный с гормональной перестройкой (половое созревание, беременность и др.), сопровождается образованием новых невусов.
- Радиационное поражение, вирусные заболевания кожи.
В самих родинках Евгений Комаровский не видит повода для переживаний и волнения.
Но родинки у ребёнка нуждаются в контроле со стороны взрослых, которые, в свою очередь, должны уметь отличить нормальные и безопасные родинки от опасных невусов.

Опасные участки пигментации
Наличие невуса — не опасность, говорит Комаровский. Но следует знать, что теоретически появление злокачественных клеток в родинке вполне возможно, и в этом случае может начаться смертельно опасное заболевание — меланома.
Для того чтобы отличить нормальные участки пигментации от потенциально опасных, Евгений Олегович рекомендует родителям хотя бы дважды в год осматривать родинки у ребёнка, фиксировать новые, оценивать и замерять старые.
Есть пять критериев, по которым можно отличить безопасную родинку от опасной.
- Симметрия. Если мысленно прочертить через самый центр образования воображаемую линию, то обе его половинки должны быть одинаковыми. Если родинка несимметрична, следует проконсультироваться с врачом.
- Ровность края. Края безопасного невуса — сглаженные, ровные, чёткие. Размытые, заострённые края, неровные — повод опять же посещения доктора.
- Ровность цвета. Неважно, какого именно цвета родинка, важно, чтобы она была ровно окрашенной по всей площади. Наличие соседствующих ярких и тусклых пятен в рамках одного невуса — тревожный признак опасной пигментации.
- Размер. Считается, что безопасная родинка не должна превышать по площади 6 миллиметров. Если родинка больше — однозначно нужно встретиться и поговорить с доктором.
- Динамика развития. Важную роль играет «поведение» невуса. Если он появился и не растёт, ничего страшного в этом нет. Если родинка растёт слишком быстро, обязательно следует обратить на неё внимание и записаться с малышом на приём к доктору.


Даже при обнаружении тревожных признаков, говорит Евгений Комаровский, никто не говорит о смертельной патологии, речь всего лишь идёт о необходимости более пристального наблюдения и контроля за образованием на коже.
Кстати, меланома, хоть и считается одной из самых опасных онкологических проблем, довольно успешно лечится, если она обнаружена на ранней стадии. И это — ещё один веский аргумент в пользу диагностики и самодиагностики.
Если родинка травмирована
Так бывает, что дети нечаянно или по непониманию травмируют родинки. Если ребёнок содрал невус в свои 2 года или в более старшем возрасте, родители не должны впадать в панику и истерику по этому поводу. Если травмирование не носит систематического характера, говорит Евгений Комаровский, то оно совершенно неопасно для малыша. Трудно бывает удержать подвижного трёхлетнего малыша, который постигает не только мир вокруг, но и собственное тело.
Травмирование родинки может быть сопряжено с более долгим кровотечением, чем обычная ранка, и это тоже — совершенно нормально. Однако систематические сдирания и травмирования родинок могут быть опасными. Отсюда вывод: если родинка расположена неудобно, её легко повредить одеждой или чем-то ещё, стоит без лишних сомнений избавиться от неё.
Евгений Комаровский призывает всех распрощаться с мифом о том, что родинки трогать ни в коем случае нельзя.
Если удалять их в кабинете врача, лазером, то никакого вреда не будет. Если попытаться сделать это самостоятельно, поехать к знахарям, которые проводят такие операции на дому, то, естественно, вред может быть куда большим, чем кажется на первый взгляд.


Советы доктора
Евгений Комаровский советует родителям перестать паниковать и читать «страшные истории» о печально закончившихся невусах. В первую очередь нужно покопаться в собственной родословной: если в роду у малыша были люди, которые болели меланомой, страдавшие гигантским невусом и т. д., то обязательно нужно посетить генетика, чтобы оценить индивидуальные риски для ребёнка. Родинки у таких малышей, действительно, нуждаются в более внимательном отношении.
Также избежать проблем с родинками помогут следующие рекомендации.
- Меньше находитесь на открытом солнце, особенно в периоды повышенной солнечной активности (с полудня до 16–17 часов), особенно если ребёнок — блондин с нежной белой кожей и голубыми глазами. В разрешённое время загорайте с ребёнком, используя солнцезащитный крем, помните о пользе пляжного зонтика.
- Следите за динамикой невусов, даже если они относятся к безопасным.
- Старайтесь не повреждать пятнышки, не ранить.
- Если из невуса растёт волосок, его нельзя ребёнку выщипывать, нужно аккуратно срезать его ножницами, не травмируя кожные покровы и не нарушая их целостности.
- По всем сомнительным вопросам о родинках и бородавках обращаться нужно не к народным целителям, а к обычному врачу.

Подробнее о родинках доктор Комаровский рассказывает в этом видео.
Источник
После рождения малыша первые родинки появляются уже в первые месяцы жизни. Не зная причины появления невусов у новорожденных или деток постарше, родители могут сильно паниковать. Их пугает возможность перерождения в злокачественную форму. Развеять все опасения и внести ясность может детский дерматолог.
Особенности детских родинок
Родинки — это темные пятна, которые появляются на кожных покровах лица и тела большинства людей после рождения.
Особенность родинок у новорожденных заключается в том, что с возрастом они полностью исчезают или их количество значительно увеличивается. Родинки у детей формируются, когда в одном месте скапливаются пигментные клетки, содержащие меланин.
Предрасположенность к пигментным элементам возникает еще во время эмбрионального развития. Невусы могут локализоваться в различных местах, а также имеют разнообразную форму, окрас и размеры. Эти доброкачественные образования иногда склонные к процессу малигнизации. За всю жизнь количество невусов много раз изменяется.
Видео
Родинки на теле
Почему они появляются у детей и какие являются нормой
Когда у детей появляются родинки, дерматологи связывают это с одной из причин:
- Генетическая предрасположенность. Наследственный фактор — самый распространенный и естественный. Количество, локализация детских невусов напрямую зависит от этих параметров, характерных для его папы, мамы или прародителей.
- Внутренние причины. Пигментные образования нередко появляются или исчезают на фоне гормональной перестройки организма. Сильнее всего это выражено после двух лет, а затем во время пубертатного периода. Естественное усиленное образование родинок характерно для периода, когда женщина вынашивает ребенка.
- Внешние причины. Кроме факторов созревания ребенка, пребывание его под прямыми солнечными лучами также изменяет деятельность меланоцитов.
Под действием ультрафиолета родинка может видоизменять свой размер, цвет и даже перерождаться в онкологическую патологию — меланому.
Медики также пытаются связать возникновение пигментных элементов с травмами кожных покровов. Есть предположение, что повышенная детская пигментация развивается в период, сопряженный с травмами, укусами насекомых или перенесенными вирусными инфекционными заболеваниями.
У новорожденных
Родинки у новорожденных выглядят как светлые, еле заметные, родимые пятна. Они считаются безопасными, если их диаметр не превышает 6 мм. А спровоцировать развитие меланомы могут элементы диаметром свыше 10 см. Визуально такие образования напоминают пятна, узелки, узлы или бородавчатые образования темно-коричневого цвета или с другим окрасом (монгольское пятно, голубой невус).
От шести месяцев до двух лет
Активно начинают проявляться родинки у полугодовалых детей, а продолжаются до двухлетнего возраста. Это свойственно этому возрасту у детей, поскольку они проводят много времени под открытым солнцем. 1 % детей этого возраста сталкивается с меланоцитарными невусами.
С пяти до семи лет
Дальше родинки у детей начинают активно образовываться в 5-7 лет. Для этой возрастной категории характерны кардинальные изменения веса, роста. Излюбленная локализация невусов у деток — нижняя часть туловища, верхняя часть спины, предплечья, грудь, проксимальные отделы верхних и нижних конечностей.
В подростковом возрасте
Чаще всего появляются родинки у подростков во время пубертатного периода. При половом созревании, когда сильно изменяется гормональный фон, родинки приобретают яркий окрас и становятся более крупными. На теле подростков можно обнаружить много мелких родинок, появляющихся с огромной скоростью.
Виды
Среди большого количества родинок у ребенка выделяют 2 основные категории таких образований: сосудистые и пигментные. Пограничная и сложная форма невусов может появляться во множественном числе. Сложные пигментные образования могут достигать 10 мм и имеют шарообразную форму с плотной консистенцией.
К пограничным невусам относят равномерные, пигментированные пятна, имеющие овальную или округлую форму. Такие структуры гладкие, имеют четкие границы с отсутствием волосяного покрова.
Сосудистые родинки у ребенка
Нередко диагностируют сосудистые родинки у ребенка. Они состоят из множества кровеносных сосудов. Цвет таких образований варьирует от розового до ярко-красного. Сосудистые невусы бывают плоскими или выпуклыми. Эти новообразования не имеют злокачественных клеток. Их удаляют не с целью предотвратить развитие меланомы, а из эстетических соображений.
Обычные невусы
Особой тревоги у родителей не должны вызывать обычные невусы, появляющиеся на теле у их малышей. Они имеют гладкую поверхность, а цвет их варьирует от светлого коричневого до черного. Такие образования не склонны к малигнизации и не доставляют выраженного дискомфорта. Количество родинок у каждого человека вариабельно, но если их насчитывается более 20 штук, то они нуждаются в тщательном наблюдении.
Гемангиомы
Если тело малыша покрыто сосудистыми точками или пятнами — это признак гемангиомы. Их окрас может быть розовым или темно-бордовым, а иногда они синюшные или багровые. Это зависит от того, какие сосуды были поражены. При пальпации пятно плоское или бугристое. Это зависит от разновидности образования.
Размеры гемангиомы бывают разнообразными (от 1 мм до 20 см). Патология быстро прогрессирует. При нажатии новообразование бледнеет, а затем быстро возвращается к исходному цвету. Детская капиллярная гемангиома может самопроизвольно исчезнуть или же станет динамично разрастаться.

Винные пятна
Когда у малыша появляются пурпурно-красные пятна со слегка выпуклой структурой, то такие образования называют винными пятнами или огненным невусом. Такое пятно кожного покрова новорожденных остается неизменным с возрастом. Любая часть тела или лица подходит для локализации таких пятен.
Огненный невус — это участок кожного покрова с расширившимися мелкими кровеносными сосудами.
Когда лицо покрывается винными пятнами, то целесообразно обследовать ребенка у невропатолога, поскольку в клинической практике имеются случаи взаимосвязи огненного невуса на лице и патологических отклонений головного мозга.
Прикусы аиста
Плоские красные пятна на кожных покровах малыша имеют народное название — прикусы аиста. Для них характерно появление у грудничка на лбу, веках, между бровями, вокруг носа или рта, в области затылка. По мере взросления ребенка они светлеют и к двум годам визуализировать их не возможно. Они проступают лишь при капризах ребенка, когда он сильно напрягается.
Чем могут быть опасны
Родинки — это вполне безопасные образования, но они нуждаются в целенаправленном контроле. Родителям рекомендуется время от времени осматривать тело ребенка, чтобы анализировать состояние уже имеющихся невусов, и фиксировать образование новых. Регулярно консультироваться с детским дерматологом должны пациенты, имеющие большое количество крупных пигментных элементов.
Врачи выделяют подозрительные и потенциально опасные родинки у детей. К подозрительным они относят новообразования, которые появились не сразу после рождения, а в более старшем возрасте. Потенциально опасными считаются те образования, диаметр которых более 10 мм или те, что резко поменяли свой цвет (почернели, стали пятнистыми).
В каких случаях необходимо обратиться ко врачу
За состоянием невусов рекомендуется регулярно наблюдать и вести учет новых образований. Если появляются любые, даже незначительные изменения, лучше все же записаться на прием к онкологическому дерматологу. Визит к врачу не откладывают, если появляется следующая симптоматика:
- на поверхности родинки исчезает кожный рисунок;
- образование приобретает глянцевый блеск;
- края патологического элемента становятся неровными, а форма асимметричной;
- родинка динамично увеличивается или уменьшается в размере;
- невус зудит и в нем появляется жжение;
- вокруг пигментного элемента появляется шелушение;
- на кожных покровах смежных с невусом выпадают волосы;
- родинка изменяет свой окрас или на ней появляются язвочки;
- образование начинает кровоточить;
- появляются дочерние патологические элементы;
- вокруг невуса появляется красный ободок или белое пятно.
Если на теле у ребенка больше 10 родинок, это повод обратиться к врачу-дерматологу. Для малыша будет заведен паспорт кожи, содержащий количество и размеры самых больших новообразований. Во время осмотра с помощью дерматоскопа врач изучает изменения кожных покровов. Каждые 6 месяцев профилактические осмотры позволяют выявлять новые опасные элементы и видеть динамику развития старых.
Врачи рекомендуют удаление родинок у детей, если они растеклись по коже под глазом или имеют неравномерную окраску. Выпуклый патологический элемент удаляют, когда он полностью или частично меняет окрас, а также имеет другие патологические симптомы. Степень опасности малигнизации любого пигментного новообразования оценивает онколог.
Дети имеют преимущественно нормальные невусы, не приносящие особого дискомфорта (отсутствует зуд, кровотечение, шелушение, изменение цвета или размера). Однако бдительные родители предпочитают даже насчет таких образований консультироваться с врачом, который обследует ребенка и пояснит, что необходимо выбрать средство от солнца и использовать его для профилактической защиты.
Если тело или лицо малыша имеет множественные невусы, то родителям следует показать его дерматологу и онкологу.
Если образование оказывается доброкачественным, то родители смогут спать спокойно. А при выявлении меланоцитарных невусов удастся вовремя начать адекватную терапию.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
(1 оценок, среднее: 5,00 из 5)
Загрузка…
Источник
Нередко родители так обеспокоены, что с каждым пятнышком на коже бегут к врачу. Другие, напротив, не обращают внимания ни на какие изменения и травмы пигментных образований. Давайте разберемся, кто из них прав?
Строение кожного покрова
Кожа представляет собой крупнейший целостный многофункциональный орган, взаимосвязанный со всеми другими органами и системами организма. Непосредственно соприкасаясь с внешней средой, он выполняет барьерно-защитную функцию. На поверхности кожи наблюдается сложный рисунок в виде треугольных и ромбических полей, сформированный многочисленными бороздками. Более грубые бороздки образуют складки в области ладоней, подошв, мошонки, а также морщины на лице.
Гистологически выделяют три слоя кожи (рис. 1):
- эпидермис (epidermis);
- дерм (dermis);
- подкожная жировая клетчатка (subcutis), или гиподерма (hypodermis).
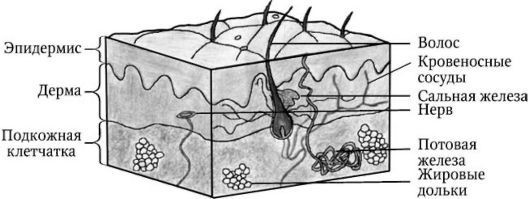
Рис. 1. Строение кожи
Эпидермис является эпителиальной частью кожи, а дерма и гиподерма — соединительнотканной. Пограничная зона между эпидермисом и дермой имеет вид волнистой линии вследствие наличия в дерме выростов — сосочков, обусловливающих образование на поверхности кожи гребешков и борозд, формирующих кожный рисунок. В соединительнотканной части кожи (дерме и гиподерме) располагаются нервы, кровеносные и лимфатические сосуды, мышцы. Кроме того, кожа имеет собственные придаточные образования, к которым относятся волосы, сальные и потовые железы, а также ногти.
Пигментные образования
Все пигментные образования на коже можно разделить на две группы: неопасные (меланомонеопасные) и опасные (меланомоопасные) пигментные невусы (табл.).
Табл. 1. Классификация опухолей кожи меланоцитарного генеза
| Опухоли кожи меланоцитарного генеза | |
|---|---|
Меланомонеопасные невусы
| Меланомоопасные невусы
|
Меланомонеопасные невусы
Врожденнй меланоцитарный невус
Все врожденные невусы являются неопасными. Среди них выделяют мелкие, средние и гигантские образования:
1. Врожденный мелкий меланоцитарный невус (рис. 2).
Элементы сыпи. Пятно или приподнятая над кожей бляшка размерами до 1,5 см. Форма невуса округлая или овальная, границы — четкие или размытые. Поверхность невуса гладкая или морщинистая, бугристая, складчатая, дольчатая.
Цвет. Светло и темно-коричневый. В редких случаях отмечается депигментированный ободок.
Локализация. Любая.
Течение и прогноз. Риск развития меланомы до наступления половой зрелости практически отсутствует, в дальнейшей жизни он составляет от 1 до 5%.
Рис. 2. Врожденный мелкий меланоцитарный невус
2. Врожденный средний меланоцитарный невус (рис. 3).
Элементы сыпи. Приподнятая над кожей бляшка округлой или овальной формы от 1,% до 20 см. Поверхность образования гладкая или морщинистая, бугристая, складчатая, дольчатая, покрыта сосочками или полипами.
Цвет. Светло- или темно-коричневый, могут быть мелкие темные вкрапления на более светлом фоне.
Локализация. Любая.
Течение и прогноз. Риск наступления меланомы до наступления половой зрелости практически отсутствует. Средние врожденные невусы в течение жизни изменяются незначительно. За счет роста ребенка происходит пропорциональное увеличение образования. Целесообразно удаление невуса до достижения пубертатного периода.
Рис. 3. Врожденный средний меланоцитарный невус
3. Врожденный гигантский меланоцитарный невус (рис. 4).
Элементы сыпи. Бляшка, приподнятая над уровнем кожи размерами более 20 см в диаметре. Возможно наличие очагов — сателлтов по периферии основного очага. Характерно нарушение кожного рисунка. На поверхности образования — узлы, папулы и, как правило, грубые темные волосы. Границы могут быть как ровные, так и неровные.
Цвет. Темно-пигментированное образование.
Локализация. Любая.
Течение и прогноз. По данным различных источников риск трансформации врожденного гигантского меланоцитарного невуса в злокачественную меланому достигает 5%. Хирургическое иссечение образования с последующей пластической коррекцией необходимо проводить как можно раньше, однако, нередко, операция не представляется возможной из-за размера или расположения образования.
Рис. 4. Врожденный гигантский меланоцитарный невус
Приобретенный меланоцитарный невус
Приобретенный меланоцитарный невус может быть представлен пограничным (переходным) или сложным (смешанным) невусом. Переход из пограничного невуса в сложный, а затем в интрадемальный с течением времени демонстрирует нормальную эволюцию невогенеза.
1. Пограничный невус
Элементы сыпи. Круглое или овальное пятно, иногда незначительно возвышающееся над поверхностью кожи, размером до 1 см, с четкими ровными границами.
Цвет. Однородный (различные оттенки коричневого).
Локализация. Любая.
Течение и прогноз. Невус пограничный, который возник в раннем детстве, в результате пролиферации невусных клеток и продвижения их в дерму становится смешанным. Обычно это происходит в пубертатном периоде. После исчезновения пограничного компонента невус становится интрадермальным. Эта естественная трансформация обычно происходит в возрасте до 30 лет. В некоторых случаях обычные пограничные невусы остаются неизменными в течение всей жизни человека.
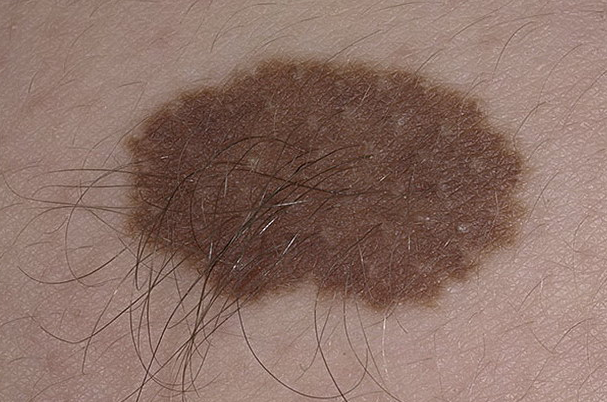
Рис. 5. Пограничный невус
2. Сложный невус
Элементы сыпи. Образование в виде папулы или узла размером, как правило, до 1 см. Поверхность гладкая, реже бородавчатая, часто с ростом щетинистых волос. По форме сложные невусы являются преимущественно равномерно возвышающимися над кожей образованиями.
Цвет. Как правило, однородный: темно-коричневый.
Локализация. Любая.
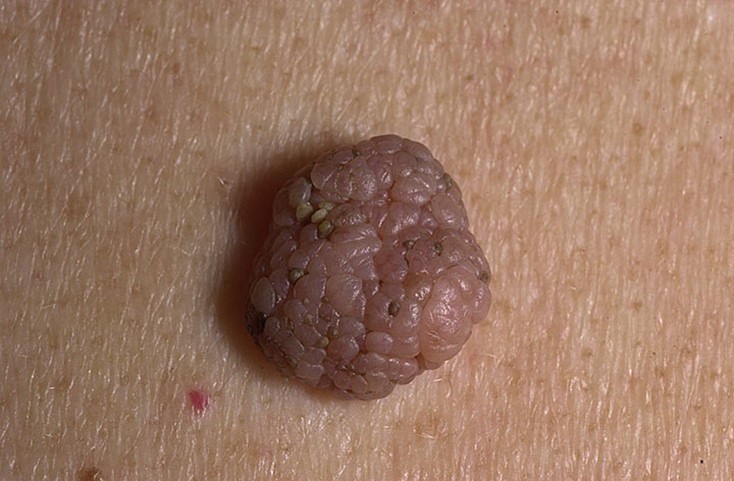
Рис. 6. Сложный невус
Дермальный (интрадермальный, «отдыхающий») невус
Элементы сыпи. Округлое, куполообразное образование размером, как правило, до 1 см, возвышающееся над поверхностью кожи. С течением времени у невуса может появиться ножка и он может приобрести вид бородавчатого (папилломатозного) невуса. Данное явление наиболее характерно для образований, локализованных в области туловища.
Цвет. Желто-коричневый, коричневый или с коричневыми вкраплениями, могут наблюдаться телеангиоэктазии.
Локализация. Наиболее частая – лицо, шея. Образования данной группы на туловище, конечностях встречаются реже.
Течение и прогноз. Лечение внутридермальных невусов в большинстве случаев не проводится. Показаниями для удаления образования являются: локализация, при которой отмечается постоянное травмирование очага поражения.
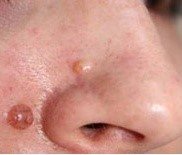
Рис. 7. Дермальный невус
Профилактикой возникновения приобретенных невомеланоцитарных невусов является снижение воздействия солнечных лучей (особенно в ранний период жизни человека). Это достигается за счет уменьшения времени пребывания на солнце (особенно в период наибольшего солнцестояния с 11 до 16 часов) и применения солнцезащитных очков.
Голубой невус
Голубой невус может быть как врожденным, так и приобретенным, чаще он появляется в детстве или подростковом периоде. Данные поражения кожи встречаются значительно реже, чем невусы эпидермального меланоцитарного происхождения. Развивается голубой невус из эктопированных меланоцитов дермы. Свойственная голубому невусу окраска обусловлена феноменом Тиндаля – рефракцией света глубоко расположенным в дерме пигментом клеток опухоли.
В настоящее время в нозологической форме «голубой невус» рассматривают несколько видов дермальных меланоцитарных невусов: простой голубой невус, клеточный, клеточный беспигментный, комбинированный и глубоко пенетрирующий.
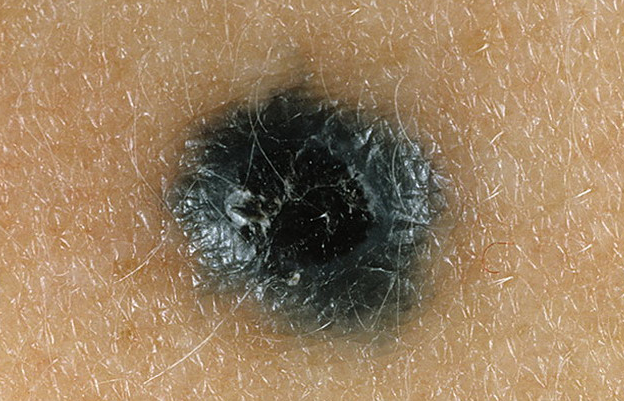
Рис. 8. Голубой невус
1. Невус голубой простой (невус синий, невус Ядассона – Тиче
Элементы сыпи. Узелок, как правило, размером до 1 см, резко отграничен от окружающей кожи, округлой формы, полусферически выступающий над уровнем кожи, с гладкой поверхностью.
Цвет. Синий, голубой, темно – синий, серый, иссиня – черный.
Локализация. Возможна любая, но характерной локализацией для голубых невусов является тыльная поверхность кистей и стоп. Редкое расположение – мягкое и твердое небо.
Течение и прогноз. Данное образование растет достаточно медленно, нередко оставаясь незамеченным на протяжении нескольких лет. С течением времени голубой невус может приобретать более плоскую форму, терять пигмент. Трансформация голубого невуса в меланому наблюдается крайне редко.
2. Невус голубой клеточный (пролиферирующий)
Элементы сыпи. Развитие невуса начинается с образования пятна или уплотнения в дерме, которое затем трансфомируется в узел или бляшку размером до 2,5 см в диаметре.
Цвет. Синий.
Локализация. Возможна любая. Достаточно частая локализация невуса данной группы – ягодичная, пояснично – крестцовая области, реже на тыльная поверхность кистей и стопах. Описаны редкие локализации опухоли – коньюнктива и волосистая часть головы.
Диагноз ставится на основании клинических, гистологических признаков, необходимо проведение иммуногистохимического исследования.
Течение и прогноз. В зависимости от клинической картины, патоморфологических признаков, течения и прогноза процесса выделяют две формы голубого клеточного невуса: типичную (классическую) и атипичную с неопределенным биологическим потенциалом. Злокачественная трансформация происходит, как правило, через длительный период времени у лиц зрелого или пожилого возраста и проявляется быстрым ростом опухоли, изъязвлением и изменением цвета. При клеточном голубом невусе в регионарных лимфатических узлах могут наблюдаться клетки, аналогичные данному образованию. Этот процесс получил название «доброкачественное метастазирование». Лечение – хирургическое иссечение с патоморфологическим исследованием.
Шпиц – невус (атипичный веретеноклеточный, ювенильный, меланома доброкачественная юношеская)
Элементы сыпи. Небольшой одиночный куполообразный безволосый узел размером до 1 см в диаметре. Образование, как правило, единичная.
Цвет. Розово–красный при обильной васкуляризации, желто-коричневый, темно – коричневый, возможна неравномерная окраска.
Локализация. Возможна любая. У детей и подростков частой локализацией является волосистая кожа головы, лицо.
Диагноз ставится на основании гистологического исследования. Быстро выросшее куполообразное образование у ребенка позволяет заподозрить Шпиц – невус.
Течение и прогноз. Шпиц – невус характеризуется внезапным появлением. С момента появления образованию характерен быстрый рост, затем оно уплощается и сохраняется неизменным годами. Некоторые невусы могут претерпевать морфологическую трансформацию в дермальные меланоцитарные невусы, также возможна трансформация в меланому. Риск злокачественного перерождения опухоли наступает в пубертатном периоде. Злокачественное перерождение встречается редко, однако такие образования требуют тщательного наблюдения. Данное образование подлежит удалению до окончания пубертатного периода. Затем в послеоперационном периоде целесообразно динамическое наблюдение.
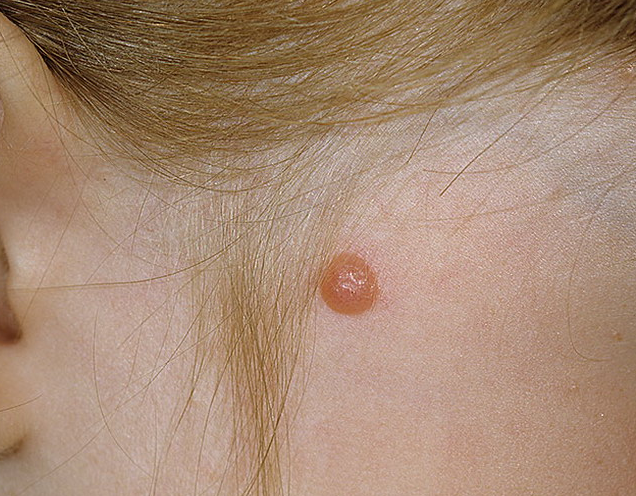
Рис. 9. Шпиц–невус
Гало–невус (невус Саттона)
Элементы сыпи. Незначительно возвышающийся над уровнем кожи и малоинфильтированный узелок красновато-коричневого цвета округлой или овальной формы, диаметром в среднем 4-5 мм. Гало–невус окружен венчиком депигментации. Диаметр ободка, как правило, в 2-3 раза превышает размеры гиперпигментированного узелка. Характерно множественное поражение кожи.
Локализация. Возможна любая, но наиболее частая – спина.
Течение и прогноз. В течении и разрешении гало-невуса выделяют несколько стадий:
- меланоцитарный невус с окружающим ободком,
- центральный элемент теряет пигментацию и приобретает розовую окраску,
- исчезновение центрального элемента,
- полная репигментация всего невуса в течение нескольких месяцев или лет.
Лечения не требуется.
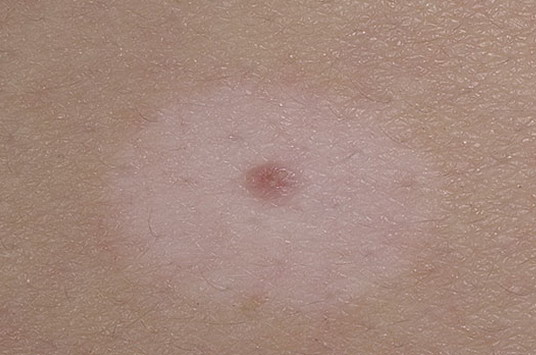
Рис. 10. Гало-невус
Меланомоопасные невусы
Фенотипически данные невусы не выявляют клинических признаков злокачественности, но отличаются дисплазией меланоцитов и склонной потенцией к озлокачествлению, давая, таким образом, повод рассматривать их как предзлокачественные или пограничные образования. Это единственные опухоли, которые нуждаются в обязательном профилактическом удалении с морфологической верификацией патологического процесса. При множественном характере целесообразно относить эту группу больных в группу риска и подвергать обязательной диспансеризации с динамическим наблюдением у онколога.
Диспластический невус
Элементы сыпи. Пятно с отдельным слегка приподнятым, как правило, в центре, над уровнем кожи участком. Форма округлая, овальная или неправильная с «изрезанными» краями. Границы неправильные, размыты?
