Регургитация митрального клапана 1 степени у ребенка 1 года

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Митральная регургитация – несостоятельность митрального клапана, приводящая к возникновению потока из левого желудочка (ЛЖ) в левое предсердие во время систолы. Симптомы митральной регургитации заключается в сердцебиении, одышке и голосистолическом шуме на верхушке сердца. Диагноз митральной регургитации устанавливают при физикальном обследовании и эхокардиографически. Пациенты с умеренной, бессимптомной митральной регургитации должны находиться под наблюдением, но прогрессирующая или симптоматическая митральная регургитация – показание к восстановлению или замене митрального клапана.
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
I05.1 Ревматическая недостаточность митрального клапана
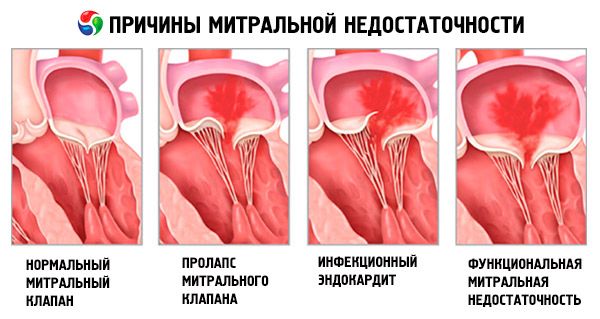
Причины митральной регургитации
Частые причины включают пролапс митрального клапана, ишемическую дисфункцию сосочковых мышц, ревматическую лихорадку и расширение кольца митрального клапана, вторичное по отношению к систолической дисфункции и расширению левого желудочка.
Митральная регургитация может быть острой или хронической. Причины острой митральной регургитации включают ишемическую дисфункцию сосочковых мышц или их разрыв; инфекционный эндокардит, острую ревматическую лихорадку; спонтанные, травматические или ишемические разрывы или отрывы створок митрального клапана или подклапанного аппарата; острое расширение левого желудочка из-за миокардита или ишемии и механический отказ протезированного митрального клапана.
Частые причины хронической митральной регургитации идентичны причинам острой митральной регургитации, а также включают пролапс митрального клапана (ПМК), расширение кольца митрального клапана и неишемическую дисфункцию сосочковых мышц (например, из-за дилатации левого желудочка). Редкими причинами хронической митральной регургитации бывают миксома предсердия, врожденный дефект эндокарда с расщеплением передней створки клапана, СКВ, акромегалия и кальциноз митрального кольца (главным образом у пожилых женщин).
У новорожденных наиболее вероятные причины митральной регургитации – дисфункция сосочковых мышц, эндокардиальный фиброэластоз, острый миокардит, расщепленный митральный клапан с эндокардиальным дефектом основания (или без него) и миксоматозная дегенерация митрального клапана. митральная регургитация может сочетаться с митральным стенозом, если утолщенные створки клапана не смыкаются.
Острая митральная регургитация способна вызвать острый отек легких и недостаточность обоих желудочков с кардиогенным шоком, остановкой дыхания или внезапной сердечной смертью. Осложнения хронической митральной регургитации включают постепенное расширение левого предсердия (ЛП); дилатацию и гипертрофию левого желудочка, которая первоначально компенсирует поток регургитации (сохраняя ударный объем), но в конечном счете наступает декомпенсация (уменьшение ударного объема); мерцательную аритмию (МА) с тромбоэмболией и инфекционный эндокардит.
[9], [10], [11], [12], [13], [14], [15], [16]
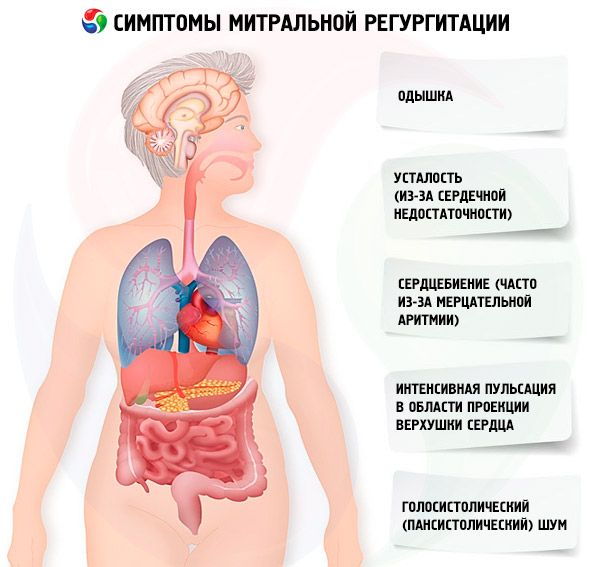
Симптомы митральной регургитации
Острая митральная регургитация вызывает такие же симптомы, как острая сердечная недостаточность и кардиогенный шок. Большинство больных с хронической митральной регургитацией сначала не имеют симптомов, и клинические проявления появляются постепенно, по мере увеличения левого предсердия, нарастания легочного давления и ремоделирования левого желудочка. Симптомы включают одышку, усталость (из-за сердечной недостаточности) и сердцебиение (часто из-за мерцательной аритмии). Иногда у больных развивается эндокардит (лихорадка, потеря в массы тела, эмболия).
Симптомы появляются, когда митральная регургитация становится умеренной или тяжелой. При осмотре и пальпации можно выявить интенсивную пульсацию в области проекции верхушки сердца и выраженные движения левой парастернальной области из-за увеличенного левого предсердия. Сокращения левого желудочка, которые усилены, увеличены и смещены вниз и влево, свидетельствуют о гипертрофии и дилатации левого желудочка. Разлитой прекардиальный подъем тканей грудной клетки встречается при тяжелой митральной регургитации вследствие увеличения левого предсердия, вызывающего смещение сердца кпереди. Шум регургитации (или дрожание) может ощущаться в тяжелых случаях.
При аускультации I сердечный тон (S1) может быть ослабленным или отсутствовать, если створки клапана ригидны (например, при сочетанном митральном стенозе и митральной регургитации на фоне ревматической болезни сердца), но обычно он есть, если створки мягкие. II сердечный тон (S2) может быть расщеплен, если не развилась тяжелая легочная артериальная гипертензия. III сердечный тон (S3), громкость которого на верхушке пропорциональна степени митральной регургитации, отражает выраженную дилатацию левого желудочка. IV сердечный тон (S4) характерен для недавнего разрыва хорд, когда левый желудочек не имел достаточно времени для дилатации.
Главный признак митральной регургитации – голосистолический (пансистолический) шум, который слышен лучше всего на верхушке сердца через стетоскоп с диафрагмой, когда больной лежит на левом боку. При умеренной митральной регургитации систолический шум имеет высокую частоту или дующий характер, но по мере увеличения потока он становится низко- или среднечастотным. Шум начинается с S1 в условиях, вызывающих несостоятельность створок в течение всей систолы (например, деструкция), но часто начинается после S (например, когда расширение камеры в систолу искажает аппарат клапана, а также когда ишемия миокарда или фиброз изменяют динамику). Если шум начинается после S2, он всегда продолжается до S3. Шум проводится вперед к левой подмышечной впадине; интенсивность может оставаться такой же или изменяться. Если интенсивность изменяется, шум имеет тенденцию к нарастанию в объеме к S2. Шум митральной регургитации усиливается при рукопожатии или приседании, потому что периферическое сопротивление сосудов нарастает, увеличивая регургитацию в левой предсердие. Интенсивность шумов уменьшается, когда больной стоит или при пробе Вальсальвы. Короткий неопределенный средний диастолический шум, возникающий из-за обильного митрального диастолического потока, может следовать сразу за S2 или казаться его продолжением.
Шум митральной регургитации можно спутать с трикуспидальной регургитацией, однако при последней шум увеличивается на вдохе.
[17], [18], [19], [20], [21]
Осложнения и последствия
Осложнения включают прогрессирующую сердечную недостаточность, аритмии и эндокардит.
[22], [23], [24], [25], [26], [27], [28], [29], [30], [31], [32]
Диагностика митральной регургитации
Предварительный диагноз ставят клинически и подтверждают эхокардиографией. Допплеровскую эхокардиографию используют для обнаружения потока регургитации и оценки степени ее выраженности. Двухмерную эхокардиографию применяют для выявления причины митральной регургитации и обнаружения легочной артериальной гипертензии.
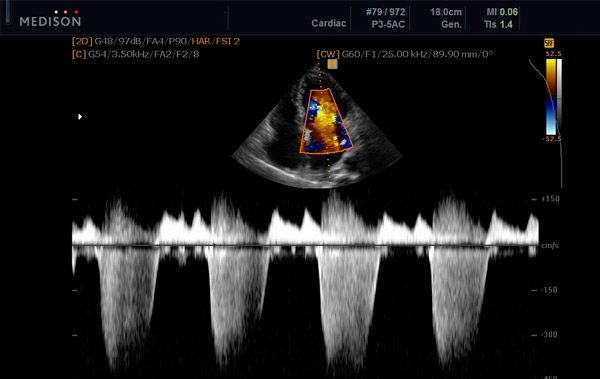
При подозрении на эндокардит или клапанные тромбы чреспищеводная эхокардиография (ЧПЭ) может обеспечить более детальную визуализацию митрального клапана и левого предсердия. Также ЧПЭ назначают в тех случаях, когда планируют пластику митрального клапана вместо его замены, поскольку исследование позволяет подтвердить отсутствие тяжелого фиброза и кальциноза.
Первоначально обычно выполняется ЭКГ и рентгенография грудной клетки. При ЭКГ можно выявить расширение левого предсердия и гипертрофию левого желудочка с ишемией или без нее. Обычно присутствует синусовый ритм, если митральная регургитация острая, поскольку времени для растяжения и ремоделирования предсердия не было.
Рентгенография грудной клетки при острой митральной регургитации может продемонстрировать отек легких. Изменения тени сердца не обнаруживают, если нет сопутствующей хронической патологии. Рентгенография грудной клетки при хронической митральной регургитации может показать расширение левого предсердия и левого желудочка. Также возможны сосудистое полнокровие и отек легких при сердечной недостаточности. Сосудистое полнокровие в легких ограничивается правой верхней долей приблизительно у 10 % больных. Вероятно, такой вариант связан с расширением правых верхнедолевых и центральных легочных вен вследствие избирательной регургитации в эти вены.
Перед хирургическим вмешательством выполняют катетеризацию сердца, главным образом, чтобы выявить ИБС. Выраженную предсердную систолическую волну выявляют при определении давления окклюзии легочной артерии (давление заклинивания в легочных капиллярах), во время систолы желудочков. Вентрикулографию можно использовать для количественного определения митральной регургитации.
[33], [34], [35], [36], [37], [38]
Лечение митральной регургитации
Острая митральная регургитация – показание к экстренной пластике митрального клапана или его замене. Больные с ишемическим разрывом сосочковых мышц могут также нуждаться в коронарной реваскуляризации. Перед выполнением хирургического вмешательства можно ввести нитропруссид натрия или нитроглицерин для уменьшения постнагрузки, таким образом улучшая ударный объем и уменьшая объем желудочка и выраженность регургитации.
Радикальным лечением хронической митральной регургитации служит пластика или протезирование митрального клапана, но в отношении больных с бессимптомной или умеренной хронической митральной регургитации и отсутствием легочной артериальной гипертензии или МА можно ограничиваться периодическим контролем.
В настоящее время не определено идеальное время для хирургического вмешательства, но проведение операции до развития желудочковой декомпенсации (определяемый во время эхокардиографии конечный диастолический диаметр > 7 см, конечный систолический диаметр > 4,5 см, фракция выброса
Антибиотикопрофилактика показана перед процедурами, способными вызвать бактериемию. При ревматической митральной регургитации, которая бывает умеренно тяжелой, рекомендованы препараты пенициллина постоянно до достижения приблизительно 30 лет для профилактики повторной острой ревматической лихорадки. В большинстве западных стран ревматизм встречается крайне редко после 30 лет, что ограничивает длительность необходимой профилактики. Поскольку длительная антибиотикотерапия может привести к развитию устойчивости микроорганизмов, способных вызвать эндокардит, пациентам, постоянно получающим препараты пенициллина, можно назначать дополнительно другие антибиотики для профилактики эндокардита.
Для предотвращения тромбоэмболии применяют антикоагулянты у больных с сердечной недостаточностью или МА. Хотя при тяжелой митральной регургитации имеется тенденция сепарировать предсердные тромбы и таким образом в какой-то степени предотвращать тромбоз, большинство кардиологов рекомендуют применение противосвертывающих средств.
Прогноз
Прогноз зависит от функций левого желудочка, серьезности и продолжительности митральной регургитации, от остроты и причины митральной регургитации. Как только митральная регургитация становится выраженной, каждый год после этого приблизительно у 10 % больных появляются клинические проявления митральной регургитации. Приблизительно 10 % больных с хронической митральной регургитацией, вызванной пролапсом митрального клапана, нуждаются в хирургическом вмешательстве.
[39]
Источник
2185 просмотров
5 мая 2020
Ребенку 3 года, ничего не беспокоит, сделали узи внутренних органов и сердца. На узи сердца получили вот такую картину, фото прилагаю. Хочу понять какие мои дальнейшие действия.
Заключение: Уплотнение некоронарной створки аортального клапана. Аортальная регургитация 0-1 степени. Митральная регургитация 0-1 степени. Трикуспидальная регургитация 1 степени. Полости сердца не расширены. ДЛА систолическое 16мм Hg. Общая и локальная сократительная способность мокарда левого желудочка удовлетворительная. ФВ 85% по Симпсон 80%. Открытое овальное окно (слева направо; 1,5 мм. Дополнительная хорда левого желудочка.
Хронические болезни: нет
На сервисе СпросиВрача доступна консультация кардиолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Кардиолог
Здравствуйте, Ольга
Показатели регургитации на клапанах (митральном, аортальном, трикуспидальном) 0-1 ст являются физиологической нормой для ребенка. О том, что это не патология, также говорит нормальный размер полостей сердца
На что нужно обратить внимание, так это на МАРС (малые аномалии развития сердца): открытое овальное окно до 1,5 мм и дополнительную хорду: дополнительная хорда в левом желудочке, это особенность строения сердца Вашего малыша. А открытое овальное окно может либо “закрыться”, либо человек живет с ним всю жизнь и на гемодинамику (работу сердца) это не влияет
Кардиолог
Ваша тактика: контроль ЭХО КГ через 6 месяцев – если изменений (динамики) нет – контроль 1 раз в год (или с периодичностью, рекомендованной Вашим педиатром)
Кардиолог, Терапевт
Здравствуйте, по эхокг все в пределах нормы. Есть овальное окно гемодиначески не значимый. Контроль эхокг 1 раз в 6 месяцев.
Кардиолог, Терапевт
Здравствуйте,Оля.
Обратить своё внимание нужно только на открытое овальное окно. Это отверстие между предсердиями, в период внутриутробного развития участвует в кровоснабжении плода. Обычно закрывается в первые часы, дни, месяцы жизни, к 1 году. И это не порок сердца, а малая аномалия развития сердца, то есть является индивидуальной особенностью строения сердца.
По наблюдением, если ООО не закрылось к 4-5 годам, вероятно, оно будет сопровождать ребёнка всю жизнь. Дефект у Вашего ребёнка совсем небольшой, есть вероятность, что закроется в скором времени. Но если и не закроется, то в это никак не является угрозой жизни.
Обычно рекомендуют с ООО выполнять ЭХОКГ контроль 1 р в год. Никакие препараты, БАДы для закрытия ООО не эффективны, только стандартные общеукрепляющие процедуры.
Будьте здоровы!
Педиатр
Здравствуйте ООО только следует наблюдать
Педиатр, Терапевт, Массажист
Диагнозов много, Но все они на функциональность совершенно не влияют. Сердце ребенка исполняет свои обязанности полностью, и продолжит исполнять полном объёме. Всё что здесь написали, это небольшое завихрение крови в камерах, которое может быть физиологическими. За створкой клапана уплотненного нужно следить. Хорда не имеет никакого значения. Открытое овальное окно если не закроется скорее всего не будет влиять на гемодинамику. Самое главное чтобы сердце выполнялл свои функции, А какого строения оно при этом неважно совершенно. Если нарушение кровообращения нет, значит всё хорошо
Педиатр, Терапевт
Здравствуйте. Наблюдение и раз в 6 месяцев ЭХО КГ. С уважением. Здоровья и удачи.
Кардиолог
Здравствуйте, Ольга . По данным эхо-кг : приклапанная регургитация (аортальная, митральная, трикуспидальнвя) не является патологией. Для ребёнка этого возраста- это физиологическая особенность!!! Не переживайте!!! Обращает внимание открытое овальное окно , но оно совсем небольших размеров, минимально!!! Я думаю, оно на стадии регресса ( тоесть, скоро закроется !!! И это хорошо!! Так и должно быть !!! Через год сделайте контрольное эхо- кг , чтобы оценить динамику!!! Повода для беспокойства абсолютно нет!!! Здоровья Вам и Вашему ребёнку!!!????
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Пролапс митрального клапана у детей – выбухание створок атриовентрикулярного клапана в полость левого предсердия при сокращении левого желудочка. Клиническими проявлениями пролапса митрального клапана служат утомляемость, головокружения и обмороки, кардиалгии, приступы сердцебиения и перебоев в работе сердца. Диагноз пролапса митрального клапана у детей устанавливается детским кардиологом с учетом данных рентгенографии, ЭКГ, ЭхоКГ. Лечебная тактика при пролапсе митрального клапана у детей предполагает ограничение физической нагрузки, индивидуальную ЛФК, симптоматическую терапию; при выраженной митральной недостаточности – пластику или протезирование клапана.
Общие сведения
Пролапс митрального клапана у детей – нарушение замыкательной функции предсердно-желудочкового (митрального) клапана в систолу левого желудочка, приводящее к пролабированию его створок в полость левого предсердия. Частота выявления пролапса митрального клапана у детей и подростков составляет у 2-16%; при этом в возрасте старше 10 лет порок сердца в 2 раза чаще обнаруживается у девочек.
Пролапс митрального клапана можно диагностировать у ребенка любого возраста (даже у новорожденного), однако большинство случаев выявления аномалии клапанного аппарата сердца приходится на возраст 7-15 лет. Высокая распространенность пролапса митрального клапана среди детей ставит перед детской кардиологией и педиатрией задачи повышенной клинической настороженности, ранней диагностики и профилактики осложнений.
Пролапс митрального клапана у детей
Классификация
По происхождению пролапс митрального клапана у детей может быть первичным (идиопатическим) и вторичным, врожденным или приобретенным пороком сердца.
С учетом объективных данных принято выделять «немую» и аускультативную форму порока. «Немая» форма обнаруживается случайно при эхокардиографии; аускультативная – путем выявления систолических звуковых феноменов (среднесистолических щелчков, среднесистолических, телесистолических или голосистолических шумов) с помощью выслушивания сердца или фонокардиографии.
При данной форме клапанной аномалии может пролабировать передняя, задняя или обе створки митрального клапана. Выделяют 3 степени выраженности выбухания створок митрального клапана: I – от 3 до 6 мм; II – от 6 до 9 мм; III – более 9 мм. По клиническим проявлениям пролапс митрального клапана у детей может быть бессимптомным, малосимптомным и клинически значимым.
При пролапсе митрального клапана у детей могут иметь место следующие величины систолической регургитации:
- регургитация в области митрального клапана
- регургитация распространяется до 1/3 полости левого предсердия
- регургитация распространяется до 1/2 полости левого предсердия
- регургитация распространяется более чем на половину объема полости левого предсердия.
Причины
В развитии первичных форм пролапса митрального клапана у детей ведущая роль принадлежит дисплазии соединительной ткани. При этом у детей отмечаются различные микроаномалии клапанного аппарата (изменение структуры сосочковых мышц, размеров, прикрепления и количества хорд и пр.). Развитию соединительнотканной дисплазии в немалой степени способствует нарушение обмена веществ, дефицит магния и цинка, гестозы и инфекции беременной, экологическое неблагополучие, наследственность.
Причины вторичного пролапса митрального клапана у детей многообразны. Прежде всего, следует отметить роль наследственных заболеваний (синдрома Марфана, Элерса-Данлоса, несовершенного остеогенеза и др.), которые сопровождаются накоплением кислых мукополисахаридов в строме клапана, миксоматозной дегенерацией створок и хорд, дилатацией атриовентрикулярного кольца. Пролапс митрального клапана у детей может выступать осложнением различных заболеваний: ревматизма, неревматического кардита, инфекционного эндокардита, травмы сердца, кардиомиопатии. миокардита, аритмии, перикардита.
Нередко пролапс митрального клапана является следствием других ВПС у детей, способствующих изменению гемодинамики левых отделов сердца – дефекта межпредсердной перегородки, дефекта межжелудочковой перегородки, аномального дренажа легочных вен, открытого атриовентрикулярного канала.
Кроме этого, пролапс митрального клапана у детей может быть обусловлен нейроэндокринной, психо-эмоциональной, метаболической дисфункцией, нарушающей вегетативную иннервацию клапанного аппарата. Такое состояние может быть следствием неврозов, вегето-сосудистой дистонии, тиреотоксикоза и пр.
Симптомы пролапса митрального клапана у детей
Проявления пролапса митрального клапана у детей могут быть весьма вариабельны и неспецифичны. Большинство детей предъявляет жалобы на слабость, плохую переносимость физических нагрузок, головокружения, головные боли, одышку, нарушения сна. Нередко отмечаются кардиалгии, тахикардия, ощущения перебоев в работе сердца, артериальная гипотензия, склонность к возникновению синкопальных состояний. Характерны психо-вегетативные расстройства – астения, необоснованные страхи, повышенная тревожность, психомоторная возбудимость.
У многих детей с пролапсом митрального клапана выявляются различного рода диспластические стигмы: «готическое» нёбо, дисплазия тазобедренных суставов, паховые и пупочные грыжи, нарушения осанки, деформация грудной клетки, вальгусная деформация стоп, плоскостопие, ранний остеохондроз, стрии на коже, близорукость, нефроптоз и т. д.
При вторичном пролапсе митрального клапана на первый план выходит симптоматика ведущего заболевания. Осложнениями пролапса митрального клапана у детей могут стать отрыв хорды, перфорация створки клапана, нарушения ритма, бактериальный эндокардит, сердечная недостаточность, тромбоэмболии, синдром внезапной сердечной смерти и др.
Диагностика
Наличие у ребенка пролапса митрального клапана может быть заподозрено педиатром или детским кардиологом на основании типичной аускультативной триады: наличия щелчков (кликов), характерных шумов и «хордального писка». Правильно оценить характер сердечных шумов помогает фонокардиография.
Инструментальное обследование детей с пролапсом митрального клапана включает проведение электрокардиографии, рентгенографии сердца, ЭхоКГ. На ЭКГ у ребенка обычно встречаются нарушения ритма и проводимости (блокада правой ножки пучка Гиса, синусовая тахикардия или брадикардия, экстрасистолия и др.). При этом электрокардиографические нарушения могут быть обнаружены как в покое, так и во время ортостатической пробы или процессе холтеровского мониторирования.
Допплер-ЭхоКГ у детей с пролапсом митрального клапана выявляет изменения в структуре клапана и подклапанного аппарата, позволяет оценить степень пролабирования створок, выраженность регургитации и степень нарушения гемодинамики. На рентгенограммах размеры сердца не изменены или уменьшены, дуга легочной артерии умеренно выбухает, что свидетельствует о неполноценности соединительной ткани.
Дифференциальная диагностика пролапса митрального клапана у детей проводится с митральной недостаточностью, аневризмой межпредсердной перегородки.
Лечение пролапса митрального клапана у детей
При бессимптомной форме пролапса митрального клапана дети в специальном лечении не нуждаются. В этом случае достаточно ограничиться мерами общего характера: нормализацией режима дня, чередованием умственных и физических нагрузок и пр. В случае выявления митральной регургитации и нарушений ритма необходимо ограничение физических нагрузок с назначением индивидуального комплекса ЛФК.
При пролапсе митрального клапана у детей проводится, главным образом, симптоматическое лечение. Так, при вегетативных расстройствах назначаются седативные препараты; физиотерапевтические процедуры (гальванизация, электрофорез, дарсонвализация, массаж).
Нарушения реполяризации миокарда желудочков служат основанием для проведения кардиотрофической и метаболической терапии (инозином, аспарагинатом калия и магния, витаминами группы В, L-карнитином и др.). При нарушениях ритма целесообразно применение β-адреноблокаторов (атенолола, пропранолола) и других антиаритмических препаратов.
С целью профилактики развития инфекционного эндокардита до и после малых хирургических вмешательств назначается антибактериальная и иммуномодулирующая терапия.
При клинически значимой митральной регургитации, а также осложненном течении пролапса митрального клапана дети должны быть проконсультированы кардиохирургом для решения вопроса о хирургической коррекции порока – проведении пластики или протезирования митрального клапана.
Прогноз и профилактика пролапса митрального клапана у детей
В детском возрасте пролапс митрального клапана обычно протекает доброкачественно; осложнения редки. Отсутствие должного лечения и наблюдения может привести к прогрессированию клапанной недостаточности и митральной регургитации, развитию трудно корригируемых нарушений в зрелом возрасте. Именно поэтому своевременная диагностика и лечебно-профилактические меры так важны в детские годы.
Профилактические мероприятия в основном сводятся к предупреждению прогрессирования клапанных нарушений и развития осложнений. Детям с пролапсом митрального клапана необходим подбор индивидуальной физической нагрузки, лечение сопутствующей патологии сердца; диспансерное наблюдение педиатра, кардиолога и детского ревматолога, детского невролога; регулярное проведение ЭКГ, ЭхоКГ и др.
Источник
