Ребра у ребенка 3 года

1833 просмотра
2 февраля 2021
Здравствуйте, ребёнок девочка 1г.3 мес. 3 недели назад заметила, что нижние ребра слева выпирают вверх и в сторону. Грудная клетка не симметрична из-за этого. Родничок ещё не полностью закрылся примерно 0,5см.8 зубов. Были у хирурга, его диагноз генетическая особенность.Ребёнок третий, у старших двух такого не наблюдалось. Меня смутил осмотр, врач быстро посмотрел на ребёнка на расстоянии 2 метров. Нужен ли рентген?
На сервисе СпросиВрача доступна консультация ортопеда по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Терапевт
Здравствуйте, на рахит похоже
Сдайте кровь на кальций
Ортопед, Травматолог
Большинство деформаций грудной клетки у детей являются генетической патологией или рахит.
То, что у старших детей деформации нет, еще ни о чем не говорит. В общем, нужно исключать рахит. Если рахита нет, легкие и сердце работают нормально, то беспокоиться не о чем. Это действительно, особенность.
Рентгенографию сделать обязательно.
Педиатр, Терапевт, Массажист
Признаков рахита у ребёнка я не вижу, Нет не браслетов ни четок на рёбрах, скорее всего эта деформация генетическая особенность, А возможно с ростом ребенка Она практически перестанет быть заметной. Покажите ортопеду в другой клинике, пусть посмотрит более пристально на предмет рахита и на Предмет деформации, скорее всего необходимо сделать рентген
Ортопед, Травматолог
Добрый вечер.Такая форма грудной клетки говорит о признаках рахита.Выпирания на грудной клетке это изменённый реберный хрящ.В некоторых случаях в старшем возрасте 17-18 лет выполняют удаление деформированных рёберных хрящей.Возможно ребёнок вырастит и деформация частично исправится и ничего не будет беспокоить.Сделайте обзорный снимок грудной клетки ,чтобы исключить проблемы костного характера,режим выполнения снимка нелегочный.
Ортопед, Травматолог
Добрый день. По одному только признаку поставить диагноз рахит не возможно. Грудная клеика у маленьких детнй пластична как и все кости и легко поддается изменениям от внешних воздействий. Т.е. деформация может быть как генетический признак, т.к. при воздейсивии внешних факторов (ношение ребенка спиной к себе держа одной рукой в области нижней трети грудной клетки- что часто наблюдается, так же большой живот у грудного ребенка способствует деформаций такого вида). Рентген грудной клетки выполнять не нужно, т.к. это просто ненужное облучение ребенка. Необходим комплексгый осмотр (голова, грудная клетка, ноги и руки), пр наличии более 2х признаков рахита необходимо сдать кровь для определения уровня кальция и вит д в организме. Если же ничего не находят то отстать от ребенка, он с ростом выравнит грудную клетку.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Деформации грудной клетки у детей – врожденное или рано приобретенное искривление грудины и сочленяющихся с ней ребер. Деформации грудной клетки у детей проявляются видимым косметическим дефектом, нарушениями со стороны деятельности дыхательной и сердечно-сосудистой систем (одышкой, частыми респираторными заболеваниями, быстрой утомляемостью). Диагностика деформации грудной клетки у детей предполагает проведение торакометрии, рентгенографии (КТ, МРТ) органов грудной клетки, позвоночника, грудины, ребер; функциональных исследований (ФВД, ЭхоКГ, ЭКГ). Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
Общие сведения
Деформации грудной клетки у детей – патологическое изменение формы, объема, размеров грудной клетки, приводящее к уменьшению грудино-позвоночного расстояния и нарушению положения внутренних органов. Деформации грудной клетки встречаются у 14% населения; при этом у детей (преимущественно у мальчиков) врожденные аномалии диагностируются с частотой 0,6-2,3%. Деформации грудной клетки у детей представляют собой косметический дефект, могут вызывать функциональные проблемы со стороны дыхания и сердечной деятельности, причинять психологический дискомфорт ребенку. Эти обстоятельства неблагоприятно сказываются на гармоничном развитии детей и их социальной адаптации. Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.
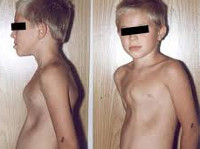
Деформации грудной клетки у детей
Причины деформаций грудной клетки у детей
По времени развития и воздействующим причинным факторам различают врожденные и приобретенные деформации грудной клетки у детей. Врожденные деформации могут быть обусловлены генетическими причинами или возникать в результате нарушения развития скелета (грудины, ребер, позвоночника, лопаток) во внутриутробном периоде.
Наследственные деформации грудной клетки в определенных семьях возникают у детей в 20-65% случаев. В настоящее время известно множество синдромов, одним из компонентов которых служат пороки грудино-реберного комплекса. Наиболее распространенным среди них является синдром Марфана, характеризующийся астеническим телосложением, арахнодактилией, воронкообразной и килевидной деформацией грудной клетки, расслаивающейся аневризмой аорты, подвывихом и вывихом хрусталиков, биохимическими изменениями обмена гликозаминогликанов и коллагена. В основе формирования наследственных деформаций грудной клетки у детей лежит дисплазия хрящевой и соединительной ткани, развивающаяся в результате различного рода ферментативных нарушений.
Причины возникновения ненаследственных (спорадических форм) пороков передней грудной стенки неизвестны. К этому могут приводить любые тератогенные факторы, действующие на развивающийся плод. Наиболее часто врожденные деформации грудной клетки у детей обусловлены неравномерным ростом грудины и реберных хрящей, патологией диафрагмы (короткие мышечные волокна могут втягивать грудину внутрь), патологией развития хрящей и соединительной ткани.
Приобретенные деформации грудной клетки у детей, как правило, развиваются в результате перенесенных заболеваний костно-мышечной системы – рахита, туберкулеза, сколиоза, системных заболеваний, опухолей ребер (хондром, остеом, экзостозов), остеомиелита ребер и др. В ряде случаев приобретенная деформация грудной клетки вызывается гнойно-воспалительными заболеваниями мягких тканей грудной стенки (флегмоной) и плевры (хронической эмпиемой), опухолями средостения (тератомой, нейрофиброматозом и т.д.), травмами и ожогами грудной клетки, эмфиземой легких. Кроме этого, деформации грудной клетки у детей может являться следствием неудовлетворительных результатов торакопластики, срединной стернотомии по поводу врожденных пороков сердца.
Классификация деформаций грудной клетки у детей
По виду деформации грудной клетки у детей могут быть симметричными и асимметричными (правосторонними, левосторонними). Среди врожденных деформаций грудной клетки у детей в педиатрии чаще встречаются воронкообразная грудь (pectus excavatum) и килевидная грудь (pectus carinatum). К редким врожденным деформациям грудной клетки (около 2%) относятся синдром Поланда, расщелина грудины и др.
Воронкообразная деформация грудной клетки у детей («грудь сапожника») составляет порядка 85-90% врожденных пороков развития грудной стенки. Ее характерным признаком служит различное по форме и глубине западение грудины и передних отделов ребер, сопровождающееся уменьшением объема грудной полости, смещением и ротацией сердца, искривлением позвоночника.
Выраженность воронкообразной деформации грудной клетки у детей может носить 3 степени:
- I – вдавление грудины до 2 см; сердце не смещено;
- II – вдавление грудины 2-4 см; смещение сердца менее 3 см;
- III – вдавление грудины более 4см; смещение сердца более 3 см.
Килевидная деформация грудной клетки («голубиная», «куриная» грудь) у детей встречается реже, чем воронкообразная; при этом 3 из 4-х случаев аномалии приходятся на мальчиков. При килевидной грудной клетке ребра присоединяются к грудине под прямым углом, «выталкивая» ее вперед, увеличивая передне-задний размер грудной клетки и придавая ей форму киля.
Степени килевидной деформации грудной клетки у детей включают:
- I – выпячивание грудины до 2 см над нормальной поверхностью грудной клетки;
- II – выпячивание грудины от 2-х до 4 см.;
- III – выпячивание грудины от 4-х до 6 см.
Приобретенная деформация грудной клетки у детей подразделяется на кифосколиотическую, эмфизематозную, ладьевидную и паралитическую.
Симптомы деформаций грудной клетки у детей
Клинические проявления воронкообразной деформации грудной клетки различаются в зависимости от возраста ребенка. У грудничков вдавление грудины обычно малозаметно, однако отмечается «парадокс вдоха» – грудина и ребра западают при вдохе, при крике и плаче ребенка. У детей младшего возраста воронка становится более заметной; отмечается склонность к частым респираторным инфекциям (трахеитам, бронхитам, рецидивирующим пневмониям), быстрая утомляемость в играх со сверстниками.
Своей наибольшей выраженности воронкообразная деформация грудной клетки достигает у детей школьного возраста. При осмотре определяется уплощенная грудная клетка с приподнятыми краями ребер, опущенные надплечья, выпяченный живот, грудной кифоз, боковые искривления позвоночника. «Парадокс вдоха» заметен при глубоком дыхании. Дети с воронкообразной деформацией грудной клетки имеют пониженную массу тела, бледные кожные покровы. Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
Килевидная деформация грудной клетки у детей обычно не сопровождается серьезными функциональными нарушениями, поэтому основным проявлением патологии служит косметический дефект – выпячивание грудины вперед. Степень деформации грудной клетки у детей может прогрессировать с возрастом. При изменении положения и формы сердца могут иметь место жалобы на быструю утомляемость, сердцебиение и одышку.
Дети-школьники с деформацией грудной клетки осознают свой физический недостаток, стараются скрыть его, что может привести к вторичным психическим наслоениям и потребовать помощи со стороны детского психолога.
Синдром Поланда или реберно-мышечный дефект включает комплекс пороков, среди которых отсутствие грудных мышц, брахидактилия, синдактилия, амастия или ателия, деформация ребер, отсутствие подмышечного оволосения, уменьшение подкожно-жирового слоя.
Расщелина грудины характеризуется ее частичным (в области рукоятки, тела, мечевидного отростка) или тотальным расщеплением; при этом перикард и покрывающая грудину кожа интактны.
Диагностика
Физикальное обследование ребенка педиатром позволяет выявить видимое изменение формы, размеров, симметричности грудной клетки; обнаружить функциональные шумы в сердце, тахикардию, хрипы в легких и т. д. Нередко при осмотре детей с деформацией грудной клетки выявляются различные дизэмбриогенетические стигмы: гипермобильность суставов, нистагм, готическое небо и др. Наличие объективных признаков деформации грудной клетки требует углубленного инструментального обследования детей под руководством торакального хирурга или детского травматолога-ортопеда.
Степень и характер деформации грудной клетки у детей определяется с помощью торакометрии, дающей представление о глубине и ширине грудной клетки, ее косых размерах, торакальном индексе, а также позволяющей проследить эти показатели в динамике. Более точные сведения получают после проведения рентгенографии и КТ грудной клетки, грудины, ребер, позвоночника. Эти исследования позволяют оценить костную структуру грудной клетки, изменения в легких, степень смещения органов средостения.
Для определения тяжести вторичных изменений со стороны сердечно-легочной системы проводится электрокардиография, ЭхоКГ, МРТ сердца, спирометрия, консультации детского пульмонолога и детского кардиолога.
Лечение деформаций грудной клетки у детей
Лечение килевидной деформации грудной клетки у детей начинают с консервативных мероприятий: проведения ЛФК, массажа, лечебного плавания, ношения специальных компрессионных систем и детских ортезов. Хирургическая коррекция килевидной грудной клетки показана при выраженном косметическом дефекте и прогрессировании степени деформации у детей старше 5 лет. Различные способы торакопластики предусматривают субперихондральную резекцию парастернальных частей ребер, поперечную стернотомию, перемещение мечевидного отростка и последующую фиксацию грудины в нормальном положении путем ее сшивания с надхрящницей и концами ребер.
При воронкообразной грудной клетки консервативные мероприятия показаны только при I степени деформации; при II и III степени необходимо хирургическое лечение. Оптимальным периодом для хирургической коррекции воронкообразной грудной клетки считается возраст детей от 12 до 15 лет. При этом фиксация корригированного положения переднего отдела грудной клетки может осуществляться с помощью наружных швов из металлических или синтетических нитей; металлических фиксаторов; костных ауто- или аллотрансплантатов, оставленных в грудной полости, или без их использования.
Специальные методики торакопластики предложены для хирургической коррекции расщелины грудины и реберно-мышечных дефектов.
Результаты реконструкции грудной клетки у детей при ее врожденной деформации хорошие в 80-95% случаев. Рецидивы отмечаются при неадекватной фиксации грудины, чаще у детей с диспластическими синдромами.
Источник
6 мес ребенку, заметили в 5 мес, что выступают нижние ребра. Из более ранних симптомов рахита – только потные ручки и ножки, что невролог больше отнесла к вегето-сосудистой дистонии, т.к. потели ручки и ножки при перепаде температуры (переодевании и тп). Родничок закрывается очень быстро, сейчас 0,3 см, уже вылезли два зуба (в 5,5 мес), затылок нормальный (не потеет, не лысый), пот и моча без резкого запаха. Сдали кровь на кальций, фосфор, фосфотазу, содержание витамина D – все в норме. Короче говоря, как так вышло, что уже ребра деформировались?? Сейчас пьем вигантол по 4 капли, на этом пока все лечение. Девочки, у чьих деток была деформация ребер, подскажите, как справлялись, лечились? С возрастом есть шанс, что станет менее заметно?
Забыла добавить, что были у хирурга, он подтвердил, что деформация присутствует
Было такое и осталось. Уже 9 лет.
Лечились повышенной дозой дз.
Сдавали анализы контрольные.
Напишите подробнее, пожста. Как долго пили дз, прогрессировала ли деформация? какие анализы контрольные сдавали?
а вы уверены , что это рахит? нам тоже долго ставили рахит, в год сходили к Аболиной в детскую областную – она сказала, что это наследственное, воронкообразная деформация грудной клетки. Надо контролировать у кардиолога, а так по сути косметический дефект, никак не уберешь. Он еще дышит у меня немного “вовнутрь ” (парадокс вдоха кажется это называется). Я потом присмотрелась, у сестры мужа такая я же штука.. Также что сходите к грамотному хирургу, тем более признаков рахита у вас нет.
в первый раз я кстати тоже заметила месяцев в 5, до этого никак не проявлялось.
У моей ребра сильно выгнулись. Пили сначала шведский аналог вигантола,т.к. наш был на перелицензировании. Потом вигантол по 3 капли. Массаж на грудную клетку. Ребра выровнялись к 3 годам
Хрен, положенный на мнение окружающих, обеспечивает спокойную и счастливую жизнь…
воронкообразная деформация как развивается? у нас ямки нет, она вроде должна быть посередине грудной клетки. только ребра торчат. Сейчас спит ребенок, не смогу сфоткать, нашла в инете пример. У нас похоже выглядит
Мавританка
У моей ребра сильно выгнулись. Пили сначала шведский аналог вигантола,т.к. наш был на перелицензировании. Потом вигантол по 3 капли. Массаж на грудную клетку. Ребра выровнялись к 3 годам
как массаж делали? какие приемы использовали?
аноним автор темы
воронкообразная деформация как развивается? у нас ямки нет, она вроде должна быть посередине грудной клетки. только ребра торчат. Сейчас спит ребенок, не смогу сфоткать, нашла в инете пример. У нас похоже выглядит
у моего нет прям четкой такой воронки, когда был маленький – похоже как на фото. четко видно что дышит по-особенному – грудь на вдох немного западает внутрь, на это обратите внимание.
по поводу массажа не знаю, нам наоборот сказали, чтоб массажист не трогал грудь, но самим разглаживать каждый день руками в сторону плеч (не знаю как объяснить и слабо в это сама верю:)). когда будет постарше – развивать грудную клетку плаванием и гимнастикой, чтобы не переросло в сутулость. в общем спорт-спорт-спорт))
автор лечите вигантолом.
там курсами пьет витамины езще и кроме вигантола.
передозировку вит Д контролировать пробой сулкевича (моча).
активность рахита определяют по щелочной фосфотазе+сдают на кальций и фосфор.
поверьте кроме торчащих ребер могут добавиться проблемы и другие.
у моего ребра вмятина+ с грудиной есть деформация. но ортопед говорит спорт компенсирует визуальнй эффект.
аноним
чтобы не переросло в сутулость
это от тонуса мышц спины зависит. у нас с ними беда ((((
Пока есть жизнь, есть и счастье. Впереди много, много.
у нас так же. щас 2,10 г, никуда не ушло это, так и торчат ребра. Тоже пили вигантол курсами, чтобы остановить рахит и на УФО ходим еще, море и солнышко тоже ребенку будет полезно, массаж. Хирург говорит что деформация уже не уйдет. Скрыть помогут тока мышцы, поэтому рекомендуют в спорт сдавать.
Быть ангелом просто, если живешь на небесах
- Раннее развитие
- Школьники
- Студенты
Источник
Не все проблемы со здоровьем вызывают у детей жалобы, иногда родители узнают о врожденной аномалии ребенка случайно. Встает вопрос: нужно ли что-то с этим делать и что именно. Разобраться 161.ru помогли в отделении детской травматологии и ортопедии ростовской больницы №20.
Ребра Люшка
Среди госпитализированных в это отделение «двадцатки» – маленькие пациенты с самыми разными заболеваниями и аномалиями развития ребер и грудины. О килевидной и воронкообразной деформациях грудной клетки мы уже рассказывали. В отделение детской травматологии и ортопедии попадают юные горожане и с более редкой патологией – аномалиями развития ребер, к которым относятся ребра Люшка. Это врожденная патология ребер и связанных с ними мышц (нервов) грудной клетки. В этом случае грудинный конец ребер бывает расщеплен на две части.
– Такие деформации не вызывают у наших пациентов никакой симптоматики, – рассказывает руководитель отделения детской травматологии и ортопедии городской больницы №20, главный детский ортопед Ростова Владимир Мурадьян. – Обычно родители обнаруживают у ребенка на ребрах опухолевидное образование. Иногда об аномалии узнают после рентгена. Операцию при ребрах Люшка в нашем отделении проводят только по эстетическим показаниям или при болевых ощущениях. Послеоперационный период протекает обычно не тяжело. Детям постарше уже к концу первой недели разрешают подниматься с кровати и ходить. Домой выписывают через 10-12 дней с последующим диспансерным наблюдением, которое продлится не менее двух-трех лет. Если при контрольном обследовании врач обнаруживает рецидив синостоза, есть смыл вести речь о повторной операции.
Сращение ребер
Отдельная патология, с которой ростовчане обращаются в отделение, – сращение ребер. При этой проблеме между соседними ребрами пролегают костные мостики, или межреберный промежуток замещается соединительной (костной) тканью. Как говорит Владимир Мурадьян, если эта патология встречается изолировано и не вызывает нарушений в работе опорно-двигательного аппарата, операция не нужна. Но порой сращение ребер может сочетаться с другими аномалиями, например, с ребром Люшка. Тогда врач может рекомендовать хирургическое вмешательство.
Дополнительные шейные ребра
– Такая врожденная аномалия у наших пациентов встречаются еще реже, наиболее часто их наблюдают на седьмом, иногда шестом шейных позвонках, – поясняет главный детский ортопед Ростова. – Шейные ребра могут никак себя не проявлять и быть обнаружены на профосмотрах или обследованиях. Эту патологию в нашем отделении лечат лишь при косметическом дискомфорте или при болезненности после травм и физических нагрузок. Это касается легких степеней заболевания.
Шейные ребра третьей-четвертой степени могут стать причиной серьезных нарушений кровообращения и тромбозов, в таких случаях ростовские детские ортопеды рекомендуют операцию для освобождения сдавленного сосуда. По данным отделения детской травматологии и ортопедии 20-й горбольницы, эта патология встречается у 0,5% здорового населения. Клинически же заболевание проявляется у 10% людей с шейными ребрами.
Как считает врач, лечение синдрома шейного ребра следует начинать с отказа от тяжелой физической работы, в том числе и некоторых видов спорта. Ребенку рекомендуют различные физиотерапевтические процедуры. Если это не помогает и ситуация только усугубляется, тогда уже детские ортопеды рекомендуют прибегнуть к хирургическому лечению.
В любом случае вопрос о помощи при аномалиях ребер нужно решать со специалистами. У врачей отделения ортопедии и травматологии для детей МБУЗ ГБ №20 – большой опыт в решении таких проблем со здоровьем.
Консультативный прием завотделением в отделении детской ортопедии МБУЗ ГБ №20.
Руководитель отделения детской травматологии и ортопедии для детей – главный детский ортопед Ростова-на-Дону, к.м.н. Владимир Юрьевич Мурадьян.
Адрес: пр. Коммунистический, 39, четвертый этаж;
контактный телефон 271-97-20;
часы приема: по субботам с 10:00 до 13:00.
Источник
