Ребенок не реагирует на звуки в 3 года

![]()
Закладка слуха у ребенка происходит еще в утробе матери, и на 20-й неделе беременности слух плода полностью сформирован. Новорожденный ребенок способен воспринимать только громкие звуки. Если у малыша все в порядке со слухом, то его реакцией на громкий шум будет прекращение сосательных движений, замирание и поворот головы в сторону мамы или других родственников, либо вздрагивание, если звук был неожиданным и резким. К 6 месяцам малыш начинает хорошо слышать, реагировать на голоса родителей, музыку. До года ребенок уже полностью различает голоса своих родных, реагирует на более тихие шумы и собственное имя.
Проверка слуха грудничка, как правило, осуществляется дома мамой, а также во время профилактических ежемесячных обследований у педиатра. Очень важно не пропустить адекватные реакции малыша на шумы и звуки, которые соответствуют его возрасту. Чем раньше будет обнаружена патология, тем легче будет ее скорректировать, лечить и помочь маленькому человеку слышать и воспринимать многзвучие окружающего мира.
Мамам на заметку
Ухаживая и заботясь о маленьком ребенке, кормя, ежедневно купая, гуляя с ним, защищая его от вирусов и инфекций, развивая умственные и физические данные, ни в коем случае нельзя забывать о слухе малыша, который можно на начальном этапе периодически проверять самостоятельно. И если какие-то реакции малыша Вас настораживают, то это повод обратиться к детскому специалисту. Особого внимания в плане проверки слуха требуют дети, ближайшие родственники которого страдают тугоухостью. В зоне риска находятся также недоношенные малыши, дети, перенесшие гипоксию или внутриутробные инфекции, гемолитическую болезнь или осложнения во время родов. Каждая мама должна помнить, что если во время беременности она переболела токсоплазмозом, герпесом или краснухой, то риск рождения ребенка с нарушением слуха резко повышается. Кроме того ряд антибиотиков (ототоксических), применяемых для лечения крохи, могут привести к снижению слуха.
Тревожные симптомы:
- новорожденный малыш не замирает, не моргает, не вздрагивает и не перестает сосать при громком резком звуке;
- не реагирует на громкий звук на расстоянии полутора метров (2-х – 3-х месячный малыш);
- нет реакции на музыкальные игрушки, не поворачивает голову в сторону звука, не следит глазами за источником шума (3-х-4-х месячный младенец);
- не реагирует на музыку или пение матери (5-ти месячный малыш);
- не реагирует на шуршание бумаги и другие бытовые звуки (6-ти месячный ребенок);
- не улыбается при обращении к нему, не поворачивает голову в сторону говорящего (7-8 – месячный ребенок);
- не лепечет, не реагирует на музыку, на новые звуки (8 – месячный малыш);
- не отзывается на имя, не понимает простейших слов (9-месячный кроха);
- не пытается говорить, либо однообразно лепечет, не использует голосовые возможности (10 – месячный ребенок);
- не понимает просьбы, не пытается говорить и повторять простые слова и звуки, не показывает предметы и людей, не интересуется музыкой, не реагирует на тихие звуки, не поворачивает голову в сторону источника шума (годовалый малыш).
В медицине для диагностики тугоухости, глухоты и немоглухоты у детей применяются различные методики в зависимости от возраста.
Не откладывайте визит к врачу, если заметите, что Ваш ребенок независимо от возраста стал плохо реагировать или не реагировать вообще на шум и звуки. Ведь тугоухость и глухота могут развиться в любом возрасте, даже если ребенок до этого слышал. Травмы, различные инфекционные заболевания могут негативно сказаться на здоровье ребенка и дать осложнения в виде нарушений слуха.
Медицинский центр “Медицентр” принимает детей от самого рождения до подросткового периода. В нашем центре ведут прием опытные детские отоларингологи, занимающиеся диагностикой и лечением заболеваний ЛОР органов, а также патологий и нарушений слуха.
Наши клиники в Санкт-Петербурге


Медицентр Юго-Запад
Пр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект

Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Источник
По данным Минздрава, в России на 1000 новорожденных приходится один слабослышащий ребенок. В 2017 году нарушения слуха были выявлены у более чем 1,3 млн детей, и эта цифра растет.
Устойчивые снижения слуха приводят к критическим нарушениям психоречевого развития, вплоть до полного отсутствия речи с нарушениями интеллекта. Они плохо влияют на психоэмоциональное развитие ребенка, если проблема вовремя не диагностирована и не устранена. Нарушения, выявленные и устраненные до 6-месячного возраста, дают отличные шансы на то, что особенность практически не повлияет на развитие ребенка. Но именно в младенчестве проблему заметить сложнее всего.
Как понять, что у ребенка нарушение слуха
В России с 2008 года врачи проверяют слух всем детям в роддоме на 2-3-й день жизни. Это аудиологический скрининг, который, согласно письму Минздравсоцразвития № 2383-РХ от 1 апреля 2008 года, проводится методом регистрации вызванной отоакустической эмиссии (ОАЭ). Если во время проверки выявляют проблемы, врач назначает ребенку дополнительные обследования.
Регистрацию ОАЭ выполняют с помощью специального прибора в течение нескольких минут. Процедура безболезненная и безопасная.

Положительный результат скрининга
Благодаря аудиологическому скринингу снижается вероятность «упустить» врожденные нарушения слуха и глухоту. Однако скрининг – не окончательный диагноз, а только один из тестов. Если по какой-либо причине ОАЭ в роддоме малыш не прошел, это повод назначить расширенное исследование. Чаще всего – это объективная диагностика КСВП (чуть ниже мы расскажем об этом).
Но в любом случае родители должны замечать тревожные признаки, которые могут говорить о проблемах со слухом у малыша, и обращаться к врачу. В первую очередь это касается детей, имеющих факторы риска по тугоухости:
- Недоношенные и переношенные дети.
- Низкая масса тела при рождении.
- Внутричерепные родовые травмы.
- Асфиксия, гипоксические поражения ЦНС.
- Выраженный токсикоз у матери во время беременности.
- Введение новорожденному или младенцу ототоксических (негативно влияющих на состояние слухового аппарата) лекарств.
- Наследственный фактор (тугоухость у кровных родственников).
Проблемы со слухом у ребенка можно заметить уже в первые дни жизни. В норме новорожденные (дети до 28 дней) реагируют на звук: поворачивают голову на голос, просыпаются из-за громких звуков, вздрагивают в ответ на хлопок в ладоши или другой резкий звук. Если реакции нет, нужно поговорить с врачом.
В возрасте 2-3 месяцев младенцы узнают голос родителей и реагируют на него. Также они прислушиваются к другим звукам: погремушкам, музыкальным игрушкам, собачьему лаю и так далее.

Младенец прислушивается к лепету другого ребенка, который слышит из динамика телефона. Источник: YouTube
В возрасте 3-4 месяцев о проблемах со слухом может сказать отсутствие гуления, а в возрасте 5-6 месяцев – отсутствие лепета. Здесь уже проявляется влияние тугоухости на психоэмоциональное и речевое развитие: оно задерживается.
Гуление и лепет – звуки, которые издают младенцы. Первый похож на «а-а-а», «у-а», «а-э-э». Второй похож на «ба-ба-та», «та-та-та», «да-ба-ба».
К концу первого года жизни ребенок понимает простые слова, например «мама», «папа», «ням-ням», «пить», «да», «нет». Если этого нет, родители должны задуматься о том, чтобы пройти проверку слуха у малыша.
Что делать, если подозреваете тугоухость у ребенка
Проблемами слуха занимается сурдолог. Но в российских реалиях родителям стоит начать с визита к педиатру. Сообщите врачу о подозрениях и попросите дать направление к сурдологу. С направлением от педиатра за консультацию узкого специалиста не придется платить, если у ребенка есть полис ОМС.
Обратите внимание, нужна консультация именно сурдолога, а не отоларинголога (ЛОРа). Сурдолог – это дополнительно обученный оториноларинголог. Он знает о диагностике и лечение слуха все, в отличие от обычного «ухо-горло-носа». Традиционные методы ЛОР-лечения при тугоухости не эффективны.
Что будет делать врач
Сначала сурдолог проверит, действительно ли у ребенка есть нарушения слуха. Если в ходе диагностики тугоухость подтвердится, врач назначит лечение. Важно знать, что нейросенсорная тугоухость не лечится, ее можно скорректировать только с помощью слуховых аппаратов (СА). В случае тяжелых потерь СА могут оказаться неэффективными, тогда ребенку будет рекомендована кохлеарная имплантация.
Как сурдологи диагностируют тугоухость
Сначала врач побеседует с вами, а потом осмотрит ребенка. Специалист проверит состояние слуха у ребенка с помощью объективных методов диагностики.
Есть и субъективные методы – это тональная или игровая аудиометрия. Базовый метод, который прекрасно подходит для взрослых. Но есть нюансы: участие пациента. Когда пациенту нет еще 3 лет, он не может осознанно выполнять распоряжения врача, а значит, результат такого теста будет недостоверен.

Если ребенку больше 3 лет, его слух можно проверить с помощью тональной аудиометрии
Игровая аудиометрия – диагностика слуха, в которой участвует сурдопедагог. Он помогает врачу и с помощью игровых методик определяет, как малыш реагирует на звуки определенного тона.

Игровую аудиометрию проводят при участии сурдопедагога
Поэтому в случае с маленькими детьми «золотым стандартом» является объективная аудиометрия, то есть ОАЭ, КСВП, АСВП, АSSR-тесты и другие. При этом по сравнению с традиционной регистрацией коротколатентных слуховых вызванных потенциалов (КСВП), регистрация акустических стволовых вызванных потенциалов (АСВП) отличается автоматическим алгоритмом, когда в анализе данных не участвует специалист.
На приеме обычно сурдологи начинают с осмотра наружного слухового прохода и барабанной перепонки с помощью отоскопа. Этот прибор в буквальном смысле позволяет заглянуть в ухо. Отоскопия – безболезненная и безопасная процедура, но маленький ребенок может испугаться чужого человека и активно протестовать.
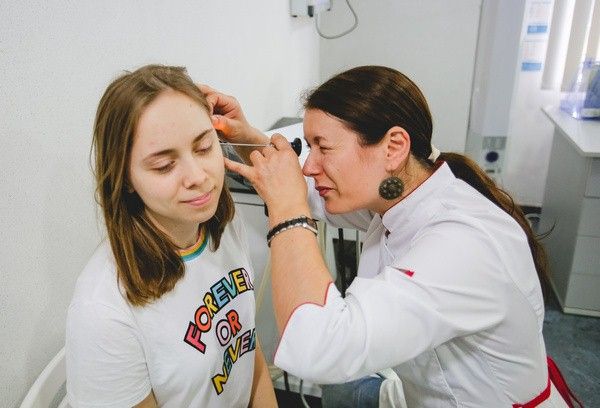
Отоскопия позволяет визуально оценить состояние слухового прохода и барабанной перепонки
Затем врач померяет вызванную отоакустическую эмиссию. Измерение ОАЭ позволяет оценить состояние внутреннего уха и диагностировать нейросенсорную тугоухость.
Нейросенсорная тугоухость возникает из-за нарушений восприятия звука в результате поражения структур внутреннего уха или слуховых анализаторов головного мозга.

Измерение ОАЭ – быстрая и безболезненная процедура
Еще один аппаратный метод диагностики – акустическая импедансометрия. Суть метода: с помощью прибора доктор измеряет акустическую проводимость среднего уха. Есть два типа импедансометрии: тимпанометрия и акустическая рефлексометрия.
Это тоже безопасная и безболезненная диагностическая процедура. Позволяет выявить нарушения функции среднего уха, патологию лицевого нерва и слуховых анализаторов.
Самый надежный метод диагностики слуха у новорожденных и младенцев – регистрация коротколатентных слуховых вызванных потенциалов (КСВП). С помощью специального оборудования врач регистрирует импульсы ствола мозга, которые возникают в ответ на звуки. Во время процедуры ребенок должен спать. Для регистрации КСВП на кожу головы малыша врач накладывает датчики прибора, обработав кожу специальным скрабом. Это, пожалуй, единственный момент в подготовке, который может не понравиться маленькому пациенту.
Внешне это напоминает регистрацию кардиограммы.

Регистрацию КСВП проводят во время сна пациента
Процедура безболезненная и безвредная. Регистрация КСВП позволяет диагностировать нарушения слуха, порог слышимости, а также необходима для отбора пациента на кохлеарную имплантацию.
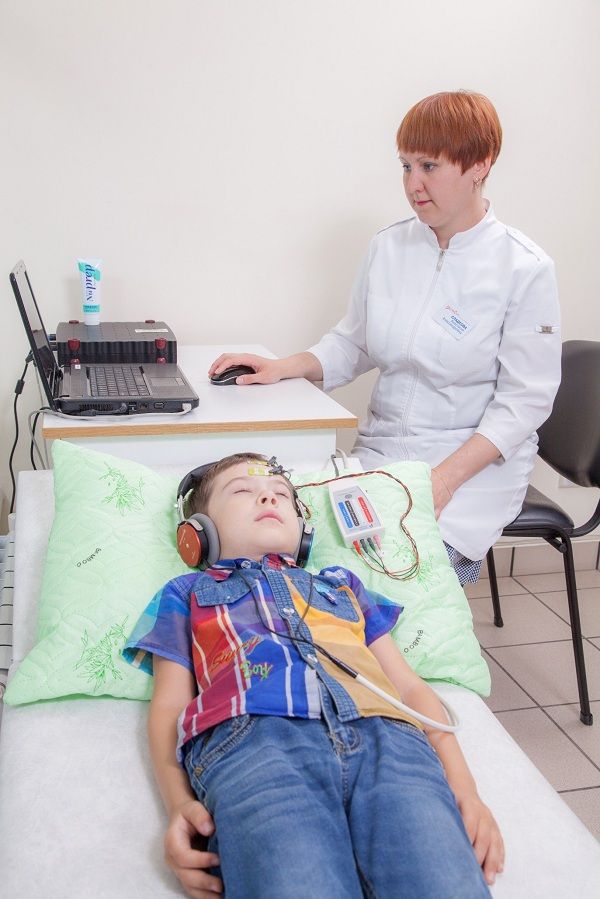
Регистрация КСВП может проводиться в любом возрасте
Как лечат нарушения слуха у детей
Врач назначает лечение в зависимости от результатов диагностики: выявленной патологии и индивидуальных особенностей ребенка.
Помните, чем раньше выявлена проблема, тем проще устранить ее влияние на развитие ребенка. В идеале нарушения слуха должны выявлять в первые месяцы жизни. В этом случае правильное лечение предупреждает негативное влияние тугоухости на развитие малыша.
Патологии слуха объединяются в две группы: кондуктивная и нейросенсорная (сенсоневральная) тугоухость.
При кондуктивной тугоухости нарушается проведение звука по слуховому пути. Это могут быть повреждения барабанной перепонки в результате отитов, опухоли, попадания инородных тел, образования серных пробок, атрезии (заращения) слухового прохода и так далее.
Способы лечения кондуктивных видов тугоухости зависят от конкретной ситуации. Это может быть хирургическое восстановление слухового прохода, удаление инородных тел и серных пробок, лечение инфекционных заболеваний и их последствий.
Для профилактики кондуктивных нарушений слуха в результате инфекционных заболеваний важно вакцинировать ребенка согласно национальному календарю прививок.
При нейросенсорной тугоухости нарушается восприятие звуков из-за поражений внутреннего уха, преддверно-улиткового нерва или слухового анализатора (отделы ствола и коры головного мозга). Нейросенсорная тугоухость вызывается генетическими факторами, инфекционными заболеваниями, применением ототоксических лекарств, травмами, опухолями.
Метод лечения зависит от причины нейросенсорной тугоухости и ее степени. При тяжелой степени, пограничной с глухотой и когда слуховые аппараты малоэффективны, врачи применяют кохлеарные имплантаты. Это устройства, выполняющие функции поврежденных или отсутствующих волосковых клеток внутреннего уха.
Кохлеарный имплантат состоит из внешнего микрофона и передатчика, который преобразует звук в электрические импульсы. Внутренняя часть состоит из приемника, который расшифровывает электрические импульсы, и электродов, которые передают расшифрованные сигналы в ушную улитку.

Имплантат позволяет ребенку с нейросенсорной тугоухостью слышать
Кохлеарный имплантат устанавливают во время хирургической операции. Ребенка погружают в медикаментозный сон, он не чувствует боли. Операция считается безопасной, серьезные осложнения, например повреждения лицевого нерва, встречаются крайне редко.
Что такое слухоречевая реабилитация
Лечение тугоухости не завершается после устранения причины или установки кохлеарного имплантата. Ребенку требуется слухоречевая реабилитация, в процессе которой он учится реагировать на звуки, понимать речь и говорить.
В реабилитации ребенка после установки имплантата участвуют несколько специалистов, включая отоларинголога (хирурга), аудиолога, сурдолога, сурдопедагога, психолога или психиатра. Каждый специалист решает важные задачи:
- Отоларинголог следит, чтобы в послеоперационном периоде не было осложнений.
- Аудиолог настраивает процессор кохлеарного имплантата.
- Сурдолог оценивает эффективность имплантации.
- Сурдопедагоги учат ребенка реагировать на звуки, понимать речь и говорить.
- Психолог создает условия, в которых ребенок адаптируется к новым ситуациям и вызовам.
- Психиатр при необходимости корректирует дефекты психоэмоционального развития пациента.
После эффективной слухоречевой реабилитации ребенок может посещать специализированное дошкольное учреждение и школу-интернат или общеобразовательную школу и детский сад.
Проблемы со слухом нужно решать как можно раньше
Вот главный посыл по итогам статьи: эффективность лечения тугоухости и реабилитации ребенка зависит от сроков выявления проблемы. Чем раньше диагностированы нарушения слуха, тем менее серьезно они влияют на развитие. Поэтому в роддомах и детских поликлиниках проводят аудиологический скрининг. Если ваш ребенок по какой-то причине не прошел проверку или вы подозреваете нарушения слуха, обратитесь к сурдологу.
Дополнительную информацию можно получить по телефону 8 (800) 775-11-07.
Источник
15.09.2016 г.

Речь начинает формироваться задолго до появления первых слов. Исследователи детской речи устанавливают значительные периоды в жизни ребенка (приблизительно с 0 до 14-16 месяцев), которые носит название доречевого и предречевого периодов. Они чрезвычайно важны для дальнейшего собственного речевого и языкового развития ребенка, так как именно в это время формируются все его основные психологические и психические процессы.
О проблемах задержки речевого развития у детей рассказывает руководитель логопедической консультативно-диагностической службы образовательного комплекса ГБОУ СОШ №875 г. Москвы, логопед Остеополиклиник, миофункциональный терапевт, возрастной психолог, кандидат психологических наук Тисовская Юлия Александровна (Юлия Александровна окончила МГПУ им. Ленина, 20 лет работает с детьми, имеющими тяжелые нарушения речи).
Речь – высшая психическая функция, поэтому важен период и внутриутробного развития ребёнка. Зачастую, перинатальную патологию развития диагностируют слишком поздно (после 3х лет), когда становятся очевидными последствия этих нарушений. Доречевой и Предречевой периоды – показатели того, как будет развиваться речь.
Обратиться к логопеду необходимо если:
- была задержка внутриутробного развития
- гипоксия
- долгое нахождение в реанимации
- питание через зонд в первые дни или месяцы жизни
- КЦГ (краниоцеребральная гипотермия) при рождении
- нарушения зрения
- нарушения слуха
- генетические синдромы
- повышенное внутричерепное давление (гидроцефалия)
- родовая травма
Признаки и симптомы, которые в комплексе должны насторожить и обратить на себя внимание, но при этом следует учитывать, что при наличии только 1 – 2 симптомов можно говорить лишь о характере малыша и его особенностях, а не нарушениях в развитии.
В возрасте от 0 до 1.5 лет
- к трем месяцам НЕ появился «комплекс оживления» – эмоциональная реакция ребенка на взрослого (ребенок, увидев мать, радостно повизгивает, перебирает ножками, вскидывает ручки, издает голосовые реакции)
- гуление (мягкая голосоподача) появилось НЕ в 2-3 месяца, а позже; периоды гуления редки, звуки тихие, однообразные, дыхание быстро истощаемое, есть охриплость голоса
- переход к лепету (многократному повтору цепочек слогов) произошел позже срока (в норме период лепета продолжается от 5-6 до 12 месяцев); • к концу первого года жизни НЕ появились общеупотребительные слова («мама», «папа», «баба», «дай» и т.п.)
- в возрасте 7-8 месяцев и позже НЕ понимает значения отдельных слов (мама, папа, названия окружающих бытовых предметов, игрушек и т.п.), НЕ понимает смысла простых просьб («Дай маме ручку», «Покажи носик, глазки» и др.)
- ребенок НЕ подражает действиям взрослых (с игрушками, бытовыми предметами), НЕ повторяет за взрослыми отдельные слова
- у ребенка с трудом формируются базовые навыки жевания и глотания. Например, если полуторагодовалый ребёнок не умеет жевать и давится даже кусочком яблока
- Если у малыша любого возраста постоянно приоткрыт рот или наблюдается повышенное слюноотделение без явных причин (не связанное с ростом зубов)
В возрасте от 1.5 до 2.5 лет
- ребенок активно реагирует на звук включенного телевизора, но абсолютно не реагирует на обращенную речь
- не отзывается на свое имя
- отсутствует указательный жест (не показывает пальчиком)
- нет моторной имитации (не повторяет за родителями движения)
- нет артикуляционной имитации, звукоподражания, не обращается к родным, либо повторяет за вами или героями мультфильмов, но не использует эти слова при общении (эхолалии)
- на слух не воспринимает ваши вопросы, отвечает правильно только ориентируясь на вашу артикуляцию (следит за губами и вашим произношением)
- не выполняет элементарных инструкций (принеси мяч, дай, на и т.п.)
- отводит взгляд и не следит за эмоциями взрослого
- делает то, что может сам, вашей рукой (например, берет мамину руку и ею открывает дверь, берет кружку, включает телевизор, выключает свет)
- страх новых помещений, изменения маршрута прогулки, новых лиц (истерика, если вы решили пойти по другой улице)
- стереотипный и повторяющий характер игры (может каждый день очень долго открывать и закрывать дверцы, стучать по определенным предметам, пока вы не прервете его, выстраивание предметов в ряд)
- стереотипные и повторяющиеся моторные движения (тряска или хлопки руками или пальцами, либо сложные телодвижения). Например, при сильном возбуждении (радость, огорчение) начинает махать ручками, как крылышками, очень часто ходит на цыпочках
- не выражает заинтересованность при виде детей, не обращает на них внимание и не играет
- в 2 года ребенок использует только несколько отдельных слов и не пытается повторять новые слова
- в 2 года активный словарный запас менее 20 слов и словоподражаний. Не знает названий окружающих предметов и частей тела: не может по просьбе показать на знакомый предмет или принести что-либо, находящееся вне поля зрения. Если в этом возрасте не умеет составлять фразы из двух слов (например, «дай воды»)
В возрасте от 2.5 до 3 лет и старше
- говорит настолько непонятно, что его с трудом понимают даже родные. Не говорит простых предложений (подлежащее, сказуемое, дополнение), не понимает простых объяснений или рассказов о событиях в прошлом или будущем
- ребенок «тарахтит», говорит слишком быстро или крайне медленно, глотает окончания слов, растягивая их, хотя дома примера такой речи нет
- говорит в основном фразами из мультиков и книжек, не строит собственные предложения – это признак серьёзного отклонения в развитии
- зеркально повторяет то, что говорят при нём взрослые, пусть даже и к месту – это причина срочного обращения к специалисту, причём психиатру!
- постоянно приоткрыт рот или наблюдается повышенное слюноотделение без явных причин (не связанное с ростом зубов)
К сожалению, большинство родителей часто не обращают должного внимания на данные симптомы и лишь трудности в общении, возникающие в дальнейшем, и несоответствие возрастным нормам развития 2.5 – 3.5 лет, заставляют их обратить внимание на проблемы в развитии ребенка. Почему-то многие специалисты в поликлиниках до сих пор отправляют мам с детьми ждать 3 лет и не выставляют никаких конкретных диагнозов, когда в свою очередь мамы жалуются, что ребенок в 1.5 – 2 года не говорит, плохо понимает обращенную речь, не отзывается на имя, не показывает пальчиком, не смотрит в глаза, не выполняет элементарных инструкций, не интересуется игрушками? Три года считается оптимальным возрастом, когда примерно у всех деток сформирован словарный запас, есть понимание себя в этом мире. До этого возраста кто-то развивается быстрее, кто-то медленнее.
Но почему, зная о таких сложных диагнозах, как ранний детский аутизм, сенсорная и моторная алалия, расстройства аутического спектра, задержки речевого и психического развития, сенсорная тугоухость, важно осуществлять профилактику и коррекцию этих нарушений – следовательно, визит к логопеду в первые годы жизни ребенка является необходимым мероприятием. Важно использовать своевременный комплексный подход в коррекции нарушения речи и понимания обращенной речи, который направлен на речевую деятельность, на невербальные высшие психические функции и эмоционально-личностную сторону развития детей на самых первых этапах возникновения проблемы.
ОБСЛЕДОВАНИЕ
Что делать, если вы обнаружили у ребенка особенности поведения, которые мы рассмотрели, в виде отсутствия речи, зрительного контакта, указательного жеста, понимания обращенной речи, совместной деятельности, реакции на свое имя и т.д.? Мы делаем второй Шаг: Обследование.
Детский невролог и ЭЭГ
Обратитесь к детскому неврологу, для многих лучший вариант – это специалист неврологического отделения детской больницы или специализированного центра. Если вас отправляют “ждать до 3 лет”, ищите другого врача, который назначит пройти дневное или ночное ЭЭГ (ночное исследование позволяет исключить эпилептическую и судорожную готовность, которая может не проявляться в виде приступов, но тормозить развитие малыша), и порекомендует обратиться к сурдологу, пройти КСВП и аудиометрию.
Помните – диагнозов много и то, что может помочь при алалии, может навредить при сенсоневральной тугоухости или аутизме, а значит подход к каждому ребенку должен быть индивидуальным.
Сурдолог
Даже небольшое снижение слуха ребенка может негативно сказаться на развитии речи. Нарушения слуха могут быть как временными, так и стойкими.
Бывают случаи, когда одно из ушек слышит плохо, снижена общая слышимость или ребенок не может различать определенные частоты – громкие и тихие слышит, а средние нет. Из-за этого ребенок воспринимает окружающие звуки, как будто находится под водой. При этом он может абсолютно верно реагировать на включение телевизора и полностью игнорировать вашу речь. Также, иногда потеря слуха происходит уже после того, как малыш научился говорить.
У ребенка с незамеченной потерей слуха не сможет правильно развиваться речь, языковые навыки и познавательные способности, появятся признаки задержки психического и речевого развития. Задержка может оказаться необратимой, и ребенок будет нуждаться в обучении в специализированной школе. В медицинской практике известны случаи, когда при врожденной тугоухости ребенку ставился диагноз умственной отсталости.
Во многих роддомах применяется отоакустическая эмиссия, которая дает информацию о том, работают ли волосковые клетки, участвующие в передаче звука. Но положительный результат этого исследования еще не дает 100% гарантии, что у ребенка все в порядке со слухом, ведь для передачи звука требуется работа нескольких звеньев.
Может понадобиться компьютерная аудиометрия – КСВП (коротколатентные слуховые вызванные потенциалы) – это исследование реакции ствола головного мозга и слухового нерва на звуки. КСВП используется для диагностики слуховых нарушений как детей, так и взрослых, но особое значение они имеют у детей, особенно доречевого возраста. Производится с помощью датчиков, прикрепляемых к голове. Позволяет определить не только наличие/отсутствие патологических отклонений, но и место их локализации. В большинстве регионов проводится во время сна малыша.
Основные рекомендации дефектолога для детей от года до 2 лет:
- формирование и развитие понимания обращенной речи (говорите четко, используйте ситуации, побуждающие к простым действиям: подать, принести, посмотреть и т.д.)
- формирование и развитие зрительной памяти и концентрации внимания (наличие телевизора и, как следствие, постоянный шумовой фон и пассивное получение информации мешают развитию речи)
- формирование и развитие мышления (тренировка навыка получения информации из книг (аудиосказок) и стимулирование сюжетно-ролевых игр. То есть читать, читать и читать, не смотря на то, что ваш ребенок закрывает книгу и не сидит на месте)
- формирование и развитие речевых навыков (активно используйте ситуации, побуждающие к произношению простых слов: на, да, нет и т.д.)
- развитие коммуникативного общения (общение со сверстниками)
Источник
