Ребенку 1 год вирусный гепатит
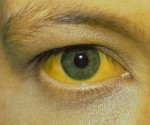
Симптомы гепатита С у детей первого года жизни
Под клиническим наблюдением находился 41 ребенок в возрасте от 2 мес до 1 года, поступивший в клинику с диагнозом вирусного гепатита. При этом у 2 детей (4,9%) был верифицирован гепатит А, у 15 (36,6%) – гепатит В, у 17 (41,5%) – гепатит С, у 3 (7,3%) – цитомегаловирусный гепатит, у 4 (9,7%) – вирусный гепатит неустановленной этиологии. Таким образом, ведущее место в структуре вирусных поражений печени у детей на первом году жизни занимали гепатиты В и С.
Среди 17 больных гепатитом С детей первого года жизни было 11 девочек и 6 мальчиков. Матери 3 детей страдали наркоманией, при этом у 2 женщин при одновременном обследовании с детьми в крови были обнаружены анти-HCV без клинико-лабораторных признаков поражения печени, еще 9 детей родились от матерей, больных ХГС, 1 ребенок – от матери, у которой через 2 нед после родов развился подтвержденный серологически гепатит С. Лишь 4 ребенка были от здоровых матерей. Все младенцы, за исключением одного, родились доношенными, с массой тела от 2800 до 4000 г.
На основании имевшихся эпидемиологических данных можно было полагать, что источником HCV-инфекции у 11 детей были матери, больные острым или хроническим гепатитом С (9 чел.), и наркоманки (2 чел.) со скрытой HCV-инфекцией. Все эти дети не получали препаратов крови. Из остальных 6 детей 3, вероятнее всего, инфицировались через препараты крови, поскольку они за 2-3 мес до заболевания гепатитом С находились в отделениях для новорожденных, где одному ребенку переливали кровь и двоим – плазму. У матерей этих детей специфические маркеры гепатита С не были обнаружены. Еще двое детей (матери от них отказались) с рождения постоянно лечились в стационарах, получали многократные парентеральные манипуляции, через которые, по-видимому, и заразились вирусом гепатита С. У одного ребенка от здоровой матери было указание на однократное взятие крови для клинического анализа в поликлинике.
Развитие острого гепатита отмечаюсь у 2 девочек в возрасте 3 и 4,5 мес. Мать одной из них заболела типичным гепатитом С через 2 нед после родов. Девочка заболела через 2.5 мес после начала заболевания у матери – остро, с подъема температуры тела до 38,3 °С и появления вялости. На следующий день отмечалось потемнение мочи, а на 3-й пень – желтуха, в связи с чем ребенок был госпитализирован в клинику с диагнозом гепатита С. Состояние в стационаре расценивалось как среднетяжелое. Девочка была вялая, срыгивала. Кожный покров и склеры были умеренно иктеричны. Живот вздут, безболезненный. Печень плотноватой консистенции, при пальпации выступала из подреберья на 3 ем, селезенка – на 1,5 см. В биохимическом анализе крови уровень общего билирубина составлял 70 мкмоль/л, конъюгированного – 50 мкмоль/л, активность АЛТ – 1520 ЕД, ACT – 616 ЕД, ЩФ – 970 ЕД, бета-липопротеиды – 63 ЕД, протромбиновый индекс – 68%, показатели тимоловой пробы – 11,8 ЕД При исследовании крови на серологические маркеры вирусных гепатитов обнаружены анти-HВс, анти-НВs, анти-HCV; РНК HCV не обнаружена.
При ультразвуковом сканировании выявлены умеренное уплотнение паренхимы печени с эхосигналами до 1/3 максимального, нормальный желчный пузырь, резкое увеличение поджелудочной железы. Селезенка несколько увеличена.
На основании клинико-серологических данных диагностирован гепатит С, легкая форма, панкреатитопатия.
Наличие антител к вирусу гепатита В объясняется трансплацентарной передачей их от матери, имевшей их в анамнезе.
Течение болезни было гладким, к концу 2-й недели от начала заболевании исчезла желтуха, уменьшилась печень, а при биохимическом анализе крови выявлена лишь умеренно повышенная активность трансаминаз: AЛT – 414 ЕД и ACT – 241 ЕД. В удовлетворительном состоянии девочка выписана домой.
Учитывая, что мать заболела острым гепатитом С через 2 нед после родов, а ребенок – через 2,5 мес после заболевания матери, можно думать о постнатальном инфицировании при тесном контакте в родильном доме, но при этом нельзя исключить и заражение в родах (интранатально), поскольку известно, что вирус гепатита С появляется в крови за 2-4 нед до первых клинических признаков болезни.
У другой девочки, 4,5 мес, мать-наркоманка за 1 нед до родов перенесла гепатит В. Девочка с рождения в связи с нарушением мозгового кровообращения получала парентеральное лечение, после выписки поступила в дом ребенка (мать от нее отказалась), развивалась неудовлетворительно, плохо прибавляла в массе, в связи с чем повторно находилась на лечении в стационаре.
Настоящее заболевание началось с появления желтухи, по поводу чего девочка была госпитализирована в нашу клинику в среднетяжелом состоянии. Была беспокойна, плохо ела. Кожный покров и склеры были слегка иктеричны. Печень выступала из подреберья на 1,5 см, селезенка определялась у края реберной дуги. Биохимический анализ крови: билирубин общий – 58 мкмоль/л, конъюгированный – 30 мкмоль/л, активность АЛТ – 473 ЕД, ACT – 310 ЕД, бета-липопротеиды – 63 ЕД, протромбиновый индекс – 64%, показатели тимоловой пробы – 10 ЕД. Серологические маркеры: обнаружены HBsAg, анти-HCV.
В течение последующих 3 сут состояние неуклонно ухудшалось: возбуждение сменялось вялостью, девочка периодически не реагировала на окружающих, иктеричность кожи, склер усиливалась до умеренной. Отмечалась нарастающая пастозность тканей. Дыхание становилось частым, поверхностным. Тоны сердца отчетливые, учащенные до 200 уд./мин. Живот умеренно вздут. Печень уменьшилась и пальпировалась на 0,5 см из подреберья. Девочка впала в кому, и вскоре при явлениях остановки дыхания и сердечной деятельности наступил летальный исход. В тот же день в биохимическом анализе регистрировалось резкое возрастание уровня билирубина – до 236 мкмоль/л, половину составляла не конъюгированная фракция; активность АЛТ и ACT снизилась до 160 и 190 ЕД соответственно. При морфологическом исследовании был диагностирован острый массивный некроз печени. Клинический диагноз: сочетанный гепатит В и С, злокачественная форма, печеночная кома с летальным исходом.
Учитывая многократные эпизоды лечения в стационарах начиная с периода новорожденности, можно предполагать парентеральное инфицирование вирусом гепатита С. Вирусом гепатита В девочка могла заразиться от матери, перенесшей острый гепатит В за 1 нед до родов.
Третий ребенок послупил в клинику в возрасте 5 мес в связи с тем, что у матери за 2 нед до этого отмечалось повышение температуры тела до 39 “С, появились темная моча и желтуха.
Биохимический анализ крови: билирубин общий – 113 мкмоль/л, конъюгированный – 65 мкмоль/л, АЛТ – 530 ЕД, ACT – 380 ЕД. Серологические маркеры гепатитов: HBsAg «-», анти-НВс IgM «-», анти-HCV «+», анти-HAV IgM «+», РНК HCV «-». Это давало основание диагностировать у нее гепатит А на фоне хронического гепатита С.
Из анамнеза ребенка известно, что он родился доношенным от первых своевременных родов, с массой тела 4000 г, длинной 54 см. В возрасте 1 мес был оперирован по поводу пилоростеноза (при этом препаратов крови не получал)
При поступлении в клинику состояние ребенка расценивалось как удовлетворительное. Кожа и склеры – нормальной окраски. На коже в области эпигастрия послеоперационный рубец длиной 4 см. Живот мягкий, безболезненный. Печень уплотнена и выступает из подреберья на 2,5 см,
Биохимический анализ крови: билирубин общий – 4 мкмоль/л, АЛТ – 177 ЕД, ACT – 123 ЕД, показатели тимоловой пробы – 10 ЕД. Серологические маркеры гепатитов; HBsAg «-», анти-HCV «+», анти-HAVIgM «-». РНК HCV «+».
Эти данные дали основание диагностировать у ребенка гепатит С. заражение которым, вероятнее всего, произошло в родах, а не в ходе оперативного вмешательства по поводу пилоростеноза, поскольку операция не сопровождалась переливанием препаратов крови.
Еще у 14 детей в возрасте от 3,5 мес до 1 года был установлен первично-хронический гепатит С. Ни у кого из них не было отчетливого начала заболевания. Они поступали в клинику в связи с длительной гепатоспленомегалией. У 3 из них с рождения отмечались неврологические симптомы (гипервозбудимость, повышенный мышечный тонус, гипертензионный синдром) и в сыворотке крови обнаруживались анти-ЦМВ IgM, что позволяло диагностировать врожденную цитомегаловирусную инфекцию. В дальнейшем неврологические проявления уменьшались, но сохранялось отставание в психомоторном развитии и прогрессировал гепатолиенальный синдром, а также выявлялась повышенная активность AJTT и ACT. Прогрессирование гепатолиенального синдрома, повышенная активность трансаминаз при повторных биохимических исследованиях позволили заподозрить вирусный гепатит. При поступлении в клинику дети были вялыми, имели сниженный аппетит; у 3 из них (с врожденной цитомегаловирусной инфекцией) было четко выраженное отставание в психомоторном развитии. У 2 младенцев отмечались единичные телеангиэктазии на конечностях, в одном случае – выраженная венозная сеть на животе. У всех пальпировалась плотная печень, выступавшая из подреберья на 2,5-4 см. У 8 детей селезенка выступала на 1-2 см ниже реберного края.
Биохимический анализ крови: активность АЛТ и ACT от 75 до 200 ЕД, увеличение показателя щелочной фосфатазы в 1,5-3 раза выше нормы. Уровень билирубина у всех больных был нормальным, практически не было изменений в белковом спектре сыворотки крови. При ультразвуковом сканировании у 7 больных выявлена разноплотность ткани печени с эхосигната ми от 1/3 до 1/2 максимального. У всех детей в сыворотке крови обнаружены анти-НСУ у 7 детей выявлена также РНК HCV.
Таким образом, большинство (11 из 17 детей) были инфицированы вирусом гепатита С от матерей. При этом наличие острого и хронического гепатита было установлено у 6 матерей, и еще у 2 матерей анти-HCV выявились при параллельном обследовании с детьми.
Наиболее вероятно, что передача HCV-инфекции от матери младенцу в большинстве случаев происходит во время родов, что подтверждается появлением клинических симптомов гепатита С через 2-3 мес после рождения. 5 детей заразились гепатитом С уже после рождения (3 – в результате переливания плазмы и крови и 2 – при многочисленных парентеральных манипуляциях).
Как показывают наблюдения, у 15 из 17 детей первого года жизни гепатит С развивался как первично-хронический, с торпидным течением и колебаниями повышенной активности трансаминаз. Лишь у 2 младенцев гепатит С проявился в желтушной форме, причем у одного – в фульминантном варианте в результате микст-инфекции с гепатитом В.
Таким образом, гепаnит С у детей первого года жизни может возникать за счет анте-, интра- и постнатального заражения. По данным исследований, преобладающим можно считать заражение во время родов, тогда как вертикальным путь передачи НСV если и встречается, то, скорее всего, крайне редко.
Собственные наблюдения и немногочисленные сообщения других исследователей показывают, что гепатит С у детей первого года жизни протекает как первично-хронический процесс. В связи с этим они нуждаются в тщательном длительном контроле и назначении интерферонотерапии.
Источник

Гепатит В у детей – инфекционное поражение печеночной паренхимы, вызываемое гепатотропным вирусом типа В. Специфические проявления гепатита В у детей развиваются в желтушном периоде, когда появляется потемнение мочи, обесцвечивание кала, желтая окраска глазных склер, слизистых и кожных покровов, тяжесть и боль в правом подреберье. Диагностика гепатита В у детей проводится на основании клинико-лабораторных данных (симптоматики, биохимического анализа крови, определения маркеров). Базовая терапия гепатита В у детей включает диету, интерферонотерапию, дезинтоксикационную терапию, назначение гепатопротекторов, сорбентов, витаминов; в тяжелых случаях – плазмаферез и гемосорбцию.
Общие сведения
Гепатит В у детей (парентеральный или сывороточный гепатит) – специфическое вирусное воспаление печени, протекающее в острой или хронической форме. Возбудителем гепатита В у детей является ДНК-содержащий вирус, высоко патогенный и чрезвычайно устойчивый к воздействиям окружающей среды. При инфицировании ребенка вирусом гепатита В в перинатальном периоде или грудном возрасте вероятность хронического поражения печени возрастает до 70-90%. У 20-35% людей, инфицированных гепатитом В в детстве, в дальнейшем развивается цирроз печени или первичная гепатоцеллюлярная карцинома. Профилактика и повышение эффективности лечения гепатита В у детей служит одной из приоритетных задач педиатрии.
Гепатит В у детей
Причины гепатита В у детей
Гепатит В у детей является типичной антропонозной инфекцией; источником заражения выступают как больные люди, так и вирусоносители. Основными путями инфицирования детей гепатитом В служат трансплацентарный (внутриутробное заражение), интранатальный (в процессе родов), постнатальный (послеродовый).
Трансплацентарный путь передачи реализуется в 6-8 % всех зафиксированных случаев. Особенно часто инфицирование плода происходит на фоне фетоплацентарной недостаточности и отслойки плаценты. Внутриутробное инфицирование плода вирусом гепатита В грозит преждевременными родами. Интранатальная передача вируса гепатита В у детей (около 90%) обусловлена контактом ребенка с биологическими жидкостями и кровью инфицированной матери при прохождении по родовым путям. Постнатальное заражение ребенка происходит в процессе кормления грудью или ухода за младенцем: при нарушении целостности кожи и слизистых оболочек у ребенка, тесном контакте с инфицированной матерью, выделении вируса с кровью из трещин сосков.
В более старшем возрасте заражение детей гепатитом В может происходить при использовании общих полотенец, мочалок, зубных щеток и др. предметов гигиены, а также половым путем (у подростков). Не исключается возможность инфицирования детей гепатитом В при проведении гемотрансфузии, инвазивных лечебно-диагностических процедур. Риск развития гепатита В повышен у детей, находящихся на почечном диализе. Высока вероятность инфицирования среди подростков-наркоманов, использующих общие иглы и шприцы.
Незрелость иммунной системы детей обусловливает быстрое распространение вируса гепатита В через жидкие среды организма и поражение паренхимы печени. Обычно острая форма гепатита В у детей протекает быстро и заканчивается выздоровлением с выработкой стойкого пожизненного иммунитета к вирусу. При латентном, бессимптомном течении гепатита В у детей во взрослом возрасте может быть случайно выявлено рубцовое изменение ткани печени. Дети с хроническим гепатитом В являются пожизненными вирусоносителями.
Симптомы гепатита В у детей
Циклическое течение гепатита В у детей включает инкубационный (латентный), преджелтушный, желтушный периоды и период реконвалесценции.
Продолжительность инкубационного периода составляет 2-4 месяца и определяется инфицирующей дозой, путем заражения и возрастом ребенка. В случае переливания инфицированных компонентов крови длительность латентного течения гепатита В у ребенка уменьшается до 1,5-2 месяцев, при других путях заражения может увеличиваться до 4-6 месяцев. Чем меньше возраст ребенка, тем непродолжительнее инкубационный период. На данном этапе клинические проявления гепатита отсутствуют, однако в конце периода в крови обнаруживаются маркеры гепатита В (НВsAg, НВeAg, анти-НВсAg IgM) и высокая активность печеночных ферментов.
В преджелтушном периоде, который длится от нескольких часов до 2-3 недель, преобладает общая инфекционная астения (слабость, вялость), миалгии и артралгии, кожные высыпания, абдоминальный синдром, срыгивания, рвота, снижение аппетита, метеоризм, понос. Иногда первыми клиническими признаками гепатита В у детей служат потемнение мочи и обесцвечивание кала. В крови отмечается повышенный уровень трансаминаз и прямого билирубина, обнаруживается ДНК вируса.
Период желтухи при гепатите В у детей может длиться от 7-10 дней до 1,5-2 месяцев. Появлению желтухи во всех случаях предшествует изменение цвета мочи и кала. Интенсивность желтушного окрашивания кожи и видимых слизистых оболочек нарастает в течение 7 дней и сохраняется еще 1-2 недели. В отличие от гепатита А, при гепатите В с появлением желтухи обще состояние не улучшается, а интоксикационный синдром, напротив, усиливается: температура тела повышается до 38°С, нарастает вялость, заторможенность, адинамия. У детей с гепатитом В может отмечаться появление пятнисто-папулезной сыпи на коже, артериальная гипотония, увеличение размеров печени, иногда – селезенки. На высоте желтушного периода в крови регистрируется максимальная активность трансаминаз, снижение ПТИ, гипоальбуминемия.
При благоприятном течении гепатита В у детей заболевание оканчивается периодом реконвалесценции, который продолжается 3-4 месяца. Постепенно исчезает желтуха, нормализуется аппетит, сон, активность, показатели крови. Гепатит В у детей может иметь острое (до 3 мес.), затяжное (до 6 мес.) и хроническое (более 6 мес.) течение.
У грудных детей преобладают среднетяжелые и тяжелые формы гепатита В, возможны летальные исходы вследствие злокачественного течения заболевания. В последнем случае у детей быстро нарастает картина печеночной энцефалопатии, печеночной недостаточности, развивается печеночная кома.
Диагностика гепатита В у детей
Постановке обоснованного диагноза способствует осмотр ребенка педиатром и детским инфекционистом, анализ сведений о развитии и течении заболевания (цикличность, характерная симптоматика), эпидемиологический анамнез (предшествующие гемотрансфузии, инъекции, инвазивные манипуляции, операции) и т. п.
Основная роль в диагностике гепатита В у детей принадлежит лабораторным методам: обнаружению маркеров (HBsAg, HBeAg, анти-HBs, анти-НВе, анти-НВс), изменению биохимических показателей крови (повышению уровня билирубина и увеличению активности трансфераз).
При подозрении на гепатит В у детей в преджелтушном периоде следует исключить грипп, ОРВИ, пищевые токсикоинфекции, артрит; в желтушном периоде – вирусные гепатиты А, С, Е, желтую лихорадку, инфекционный мононуклеоз, цитомегаловирусную инфекцию, синдром Жильбера, ЖКБ, холангит, панкреатит, цирроз печени и пр. С целью дифференциальной диагностики дополнительно проводятся МР холангиография, УЗИ печени и желчного пузыря, сцинтиграфия печени, пункционная биопсия печени.
Лечение гепатита В у детей
Дети с диагностированным гепатитом В подлежат госпитализации в инфекционное отделение. В течение всего желтушного периода показан постельный режим, затем – щадящий режим. Назначается диета (стол №5 по Певзнеру) с преобладанием молочно-растительной, механически и химически щадящей пищей, обильное питье.
Базисная лекарственная терапия гепатита В у детей включает витамины групп В, С, А, Е; спазмолитики (папаверин, дротаверин), гепатопротекторы, желчегонные средства. При тяжелых формах гепатита В у детей показаны интерфероны, дезинтоксикационная терапия, трансфузии плазмы и альбумина, при необходимости – глюкокортикоиды, гепарин, мочегонные препараты, плазмаферез, гемосорбция.
Диспансерное наблюдение реконвалесцентов проводится в течение 1 года (каждые 3 месяца) с осмотром кожи и видимых слизистых, определением размеров печени и селезенки, оценкой цвета мочи и кала, определением лабораторных показателей. Детям, перенесшим гепатит В, рекомендуется санаторное лечение в учреждениях гастроэнтерологического профиля.
Прогноз и профилактика гепатита В у детей
Типичные формы гепатита В у детей, как правило, заканчиваются выздоровлением. Переход в хроническую форму отмечается в 2-18% случаев. Перенесенный в детстве гепатит В сопровождается формированием стойкого пожизненного иммунитета.
Осложнениями гепатита В у детей могут являться хронический гепатит или цирроз печени, резко повышающие риски развития гепатоцеллюлярной карциномы во взрослом возрасте. При злокачественном течении гепатита В у детей летальность крайне высока (75%).
Самым надежным способом профилактики гепатита В у детей является вакцинация, которая осуществляется трехкратно: в первые сутки после рождения ребенка, 1 и 6 месяцев жизни рекомбинантными вакцинами Регевак, Энджерикс В, Эувакс В, Комбиотех и др. Вакцинация против гепатита В обеспечивает 95% защиту от инфекции на 15 лет.
Неспецифическая профилактика гепатита В у детей предполагает использование одноразового медицинского инструментария, тщательную обработку и стерилизацию многоразовых инструментов, обследование доноров, проведение трансфузионной терапии по строгим показаниям.
Источник
