Развитие яичников у ребенка
Яичники новорожденной имеют удлиненную и уплощенную форму. Яичникам присуща анатомическая ассиметрия на всех стадиях развития, что, очевидно, связано с неравноценным кровоснабжением. Отмечается превалирование размеров правого яичника над левым во всех возрастах.
По гистологическому строению яичники новорожденных можно весьма условно разделить на три типа, ориентируясь на уровень созревания фолликулов и степень дифференцировки стромы.
Гипопластический тип характеризуется отсутствием процессов фолликулярного созревания; единичные примордиальные фолликулы занимают внутреннюю зону коры, основную же массу коры составляют яйценосные шары.
Нормопластический тип – отсутствуют эмбриональные элементы, наличие примордиальных, зреющих и атретических фолликулов при выраженной тека-ткани.
Гиперпластическому типу свойственно активное развитие фолликулов, кистозная атрезия многих из них.
При патологической беременности возможны три типа нарушений формообразования яичников плодов:
1) гиперпластический тип, характеризуется интенсивным созреванием фолликулов с образованием кистозных полостей, в узком корковом веществе небольшое содержание примордиальных фолликулов.;
2) гипопластический тип – отстают процессы формирования примордиальных фолликулов;
3) соединительнотканный тип.
Эти нарушения могут указывать на возможность нарушения гормональной и детородной функции впоследствии.
В яичниках детей в первые 4 года жизни находят много 2-3-ядерных яйцеклеток и фолликулов, содержащих по 2-3 яйцеклетки. Данное явление связано с тем, что фолликулярным эпителием охвачены сразу 2-3 овоцита. Даже в яичнике женщин содержатся содержаться такие полинуклеарные ооциты и полиоволярные фолликулы, о чем свидетельствуют материалы биопсий.
Помимо развития фолликулов еще в эмбриональном периоде имеет место их атрезия. Гибель яйцеклеток происходит на всех стадиях развития фолликула. Ядра таких клеток становятся пикнотичными, могут давать атипичные деления созревания, вследствие чего возникают многоядерные яйца. Преобладающей формой атрезии является гиалиновое перерождение. У новорожденных иногда наблюдается кистозное перерождение фолликулов, что не характерно для пупертатного периода.
В постнатальном периоде процесс развития фолликулов интенсивен, фолликул девочки 12-13 лет содержит несколько вторичных фолликулов и граафовых пузырьков. Но полного развития фолликулы достигают только в период половой зрелости.
После первой овуляции в яичнике развивается еще одна дефинитивная структура – желтое тело и яичник девочки с этого момента секретирует еще один гормон – прогестерон.
Интерстициальная ткань хорошо выражена в яичнике в первые годы жизни. Хилусные клетки у новорожденных обнаруживаются довольно отчетливо. В яичниках детей они трудно различимы. После полового созревания эти компоненты опять отчетливо выявляются.
В настоящее время выделение нейтрального периода детства (периода покоя) условно, так как у детей всех возрастов обнаружены признаки гормональных влияний и в ряде работ доказана возможность функционирования гипофизарно-овариальной связи еще до периода полового созревания.
При воздействие неблагоприятных факторов (при осложнении беременности и родов) возникает ряд патологических процессов в яичниках плодов. Ингибирующее воздействие на созревание яичников оказывают такие заболевания матери, как гипохромная анемия, сердечно-сосудистые заболевания, угроза прерывания беременности, резус-конфликт, поздние гестозы (токсикозы).
Матка и маточные трубы.
Патологические условия внутриутробного существования отражаются на процессе гистогенеза матки, особенно на дифференцировки эндометрия.
Матка новорожденной девочки напоминает гриб с большой ножкой и маленькой шляпкой, не имеет характерной верзии. Это связано с тем, что тело детской матки маленькое и короткое. Поперечный размер матки всегда превосходит задний. Наружный зев приоткрыт, внутренний закрыт. При патологическом течении беременности у плодов возникает непроходимость маточных труб, наблюдаемая по данным отечественных гистологов в 25% случаев.
Матка девочки в возрасте 1 года имеет длину 3 см и в последующие 10 лет мало изменяется. Характерной ее особенностью является складчатость, связанно это с различным темпом роста мышечной оболочки и слизистой, особенно в области канала шейки.
Характерно перемещение границы мюллерова эпителия (в частности эндоцервикса) и синусового эпителия (влагалищного). Эта граница у 30 недельного плода сдвигается, приобретая извилистый вид – на одних участках призматический эпителий находится на уровне наружного маточного зева, на других выходит на влагалищную часть шейки матки. Через три недели призматический эпителий начинает покрывать влагалищную часть шейки матки, т.е. врожденная эрозия является физиологическим явлением для поздних плодов. Процесс окончательного формирования свойств и границ эпителиального покрова полностью заканчивается в пубертатном возрасте. При переходе цервикального эпителия на влагалищную поверхность шейки матки образует врожденный эктропион.
У некоторых девочек в течение первых дней после рождения из гениталий выделяется кровь – это связано с продолжающимся влиянием гормонов матери. Набухание слизистой, переполнение кровью матки во всех случаях имеет место, но регистрируются только наиболее выраженные.
Слизистая матки у детей имеет различную толщину, более тонкая в шейке матки. Эпителий тела и шейки расположен на тонкой базальной мембране и в детском возрасте имеет мерцательные реснички, количество которых постепенно уменьшается, поэтому в пубертатном периоде они являются редкими находками. Эпителий высокопризматический, у новорожденных детей и детей младшего возраста он выше, чем у взрослых. Секретирует слизь.
Цервикальный эпителий довольно часто образует выросты из устья матки – «физиологические эрозии».
Типичные железистые образования у новорожденных и детей младшего возраста обнаружить трудно. Только незадолго до пубертатного периода можно обнаружить энергичный рост желез.
Строма слизистой нежная, бедна волокнами, но богата клетками, особенно фибробластами, лимфоцитами и плазматическими клетками. С возрастом увеличивается количество волокон, характерна их концентрация на границе с мышечной оболочкой.
Мышечная оболочка матки новорожденной девочки богата соединительной тканью с волокнистыми компонентами. Мышечные клетки короткие, веретеновидные, бедны цитоплазмой. Сначала образуется циркулярный слой, который в шейке матки быстро окружается периферическими слоями. Снаружи формируется продольный мышечный слой, идущий от труб и круглой связки матки.
Мышечная оболочка трубы развивается одновременно с мышечной оболочки матки. Левая труба параллельно с яичником несколько отстает в развитии и оказывается короче правой.
Эпителий влагалища новорожденной девочки высокий, многослойный, богатый гликогеном. Эпителий слущивается уже у плодов 6-7 месяцев. Этот процесс продолжается в течение нескольких дней и после рождения. У новорожденных девочек в мазках из влагалища преобладают клетки поверхностного слоя эпителия. Клетки располагаются большими группами, пласты наслаиваются друг на друга. На 3-5 день появляется кокковая флора. В последующие дни снижается количество клеток поверхностного слоя и через две недели клетки этого типа в мазках исчезают, увеличивается количество парабазальных и базальных клеток. Такая цитология является следствием прекращения действия материнских гормонов.
Нелактирующая молочная железа новорожденной девочки. Состоит из следующих структур:
а) воронкообразные протоки, переходящие в эпидермис соска (сосок покрыт пигментированным эпителием);
б) выводные протоки соска;
в) молочные синусы;
г) междольковые молочные протоки;
д) молочные ходы (внутридольковые выводные протоки), заканчивающиеся слепо – отсутствуют ацинусы. «а», «б», и «в» выстланы многослойным плоским эпителием, а остальные однослойным двурядным кубическим или призматическим эпителием.
Матка новорожденной. Г+Э.
Яичник новорожденной. Г+Э
Слой примордиальных фолликулов.
Иллюстрации из – О.В. Волкова, М.И. Пекарский. Эмбриогенез и возрастная гистология внутренних органов человека.
Источник
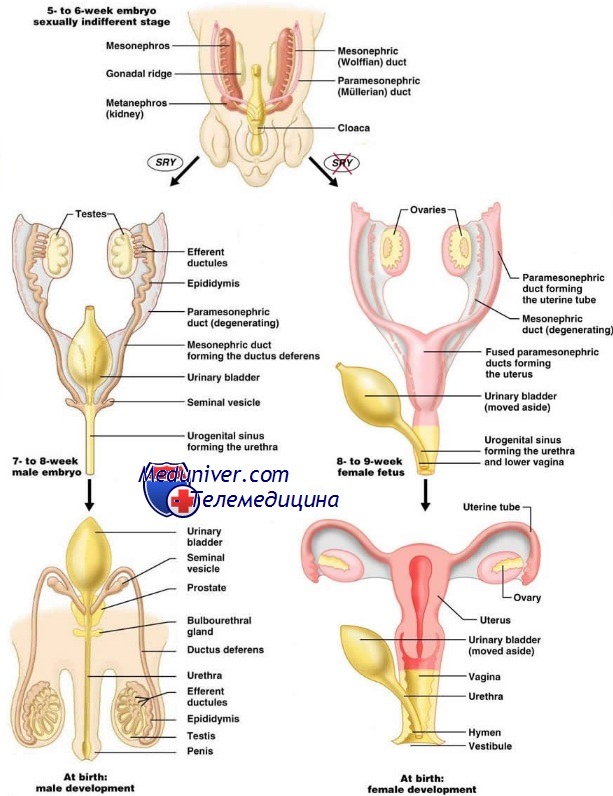
Развитие яичников в норме. Эмбриогенез
Хромосомный и генетический пол определяется при оплодотворении, когда яйцеклетка с Х-хромосомой оплодотворяется сперматозоидом, несущим Х- или Y-хромосому. Набор XX или XY эмбриона несет гены, кодирующие ряд факторов транскрипции, — ген-супрессор опухоли Вильмса (WT1), DAX1 и стероидогенный фактор (SF1), которые регулируют дифференцировку гонад в яичники или яички.
Ген WT1 также участвует в развитии почек, при его мутации обнаруживают агенезию почек и половых желез. Мутации генов SF1 и DAX1 приводят к дисгенезии гонад и патологии развития коры надпочечников. DAX1, сцепленный с Х-хромосомой, угнетает дифференцировку гонад в яички. В свете этого у пациентов с мозаицизмом, например 45,X0/46,XY, может в достаточном количестве экспрессироваться DAX1, чтобы подавить развитие яичек. Это же относится к синдрому Клайнфелтера, XXY.
Половая дифференцировка гонад зависит от множества сложных процессов, происходящих на молекулярном уровне и направляющих взаимодействие генов, которые кодируют вышеупомянутые факторы.
Ключевым геном, определяющим дифференцировку индифферентной гонады в тестикул, служит SRY (определяющий секс регион Y), расположенный в дистальных отделах короткого плеча Y-хромосомы. Отсутствие функционирующего SRY и связанного с ним генного каскада приводит к тому, что гонады дифференцируются в яичники. Экспрессия гена SRY-гомеобокса 9 (SOX9) играет важную роль для развития яичек, а его дефицит также связан с дисгенезией гонад. Ген SOX9 участвует в активации антимюллерова гормона (АМГ).

Как Y-хромосома влияет на развитие мужских половых желез и фенотипа, так и Х-хромосома влияет на дифференцировку яичников и женский фенотип. Наличие пары Х-хромосом крайне важно для поддержания нормального функционирования яичников после дифференцировки. Яичники женщин с кариотипом 45.ХО характеризуются ускоренной атрезией примордиальных и первичных фолликулов. На развитие яичника влияют также некоторые аутосомные гены.
Бипотенциальные, или индифферентные, гонады идентичны у плода мужского и женского пола вплоть до 6-й нед развития. На 5-й нед мезотелий (мезотелиальный эпителий задней брюшной стенки) и подлежащая мезенхима (эмбриональная соединительная ткань) вблизи медиальной поверхности мезонефроса начинают пролиферировать, образуя урогенитальные складки, которые впоследствии станут гонадами. Первичные половые клетки начинают мигрировать из основания эпителиальной выстилки желточного мешка вдоль дорсальной брыжейки задней кишки по направлению к половым складкам.
Их можно идентифицировать окрашиванием щелочной фосфатазой. В процессе миграции происходит митоз половых клеток. У плода мужского пола процесс митоза останавливается, и вплоть до рождения клетки не входят в мейоз. У плода женского пола половые клетки входят в мейоз и останавливаются в профазе.
К 6-й неделе первичные половые клетки (ППК) интегрируются в мезенхиму первичной почки, становясь частью первичных половых тяжей. По мере редукции первичных половых тяжей эти клетки начинают входить в состав уже вторичных половых тяжей, соединяющихся с эпителием яичника. К 12-й нед начинает определяться корковое вещество яичников. Приблизительно через неделю вторичные тяжи фрагментируются, после чего остаются примордиальные фолликулы.
Примордиальный фолликул состоит из первичных половых клеток (ППК) (оогонии), окруженной одним слоем фолликулярных клеток, ведущих свое происхождение из полового тяжа. Оогонии подвергаются активному митозу и входят в мейоз в процессе эмбрионального развития. Многие из них гибнут еще в плодном периоде, и лишь около 2 млн остаются после рождения девочки; эти оогонии увеличатся в размерах и станут ооцитами I порядка.
– Также рекомендуем “Классификация врожденных аномалий женских половых органов. Систематизация”
Оглавление темы “Развитие женских половых органов”:
- Преждевременный рост молочных желез и волос на лобке. Преждевременное телархе и пубархе
- Причины задержки полового развития у девочек. Гипер и гипогонадотропный гипогонадизм
- Причины первичной аменореи. Почему нет менструаций?
- Диагностика задержки полового развития у девочек. Обследование
- Лечение задержки полового развития у девочек. Лекарства
- Врожденные аномалии женских половых органов. Актуальность проблемы
- Эмбриогенез женских половых органов. Развитие маточных труб и матки
- Развитие влагалища и девственной плевы в норме. Эмбриогенез
- Развитие яичников в норме. Эмбриогенез
- Классификация врожденных аномалий женских половых органов. Систематизация
Источник
ДЕТСКАЯ ГИНЕКОЛОГИЯ. Глава 3. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ДЕВОЧКИ В ПРОЦЕССЕ СОЗРЕВАНИЯ РЕПРОДУКТИВНОЙ СИСТЕМЫ
В
половом развитии девочки различают несколько периодов: внутриутробный,
период новорожденности (первые 28 дней жизни), младенчества (до 1 года
жизни), “нейтральный” (от 1 года до 8 лет), препубертатный (от 8 лет до
первой менструации), пубертатный (от первой менструации до 15 лет) и
юношеский период (16-18 лет). Каждый период имеет свои
анатомо-физиологические особенности.
Внутриутробный период. Основные звенья репродуктивной системы в эмбриональном периоде интенсивно развиваются и начинают функционировать.
Гипоталамо-гипофизарная
система закладывается на очень ранних этапах развития. Супраоптические и
паравентрикулярные ядра гипоталамуса появляются у эмбриона с 8-й нед
гестации. К 16-й нед внутриутробного развития эти ядра имеют топографию,
характерную для взрослой женщины; появляются признаки продукции
нейросекрета. Дифференцировка ядер гипоталамуса в основном заканчивается
к 28-й нед внутриутробного развития, а гипофиз выделяется как
анатомическое образование к 5-й неделе. ФСГ и ЛГ определяются с 9-й нед
эмбриональной жизни в крови плода и амниотической жидкости в ничтожных
количествах. Секреция пролактина передней доли гипофиза плода начинается
позднее – с 19-й нед геста-ции. Секреция АКТГ отмечается почти
одновременно с началом образования гонадотропинов (ФСГ и ЛГ), т.е. с
8-9-й нед. Гонадотропины играют определенную роль в формировании
первичных фолликулов и, возможно, в синтезе стероидов в текаклетках
фолликулов. Во II триместре беременности уровень гонадотропинов
снижается. Это обусловлено чувствительностью аденоцитов гипофиза к
плацентарным эстрогенам, уровень которых в III триместре становится
максимальным.
Развитие женских
половых желез в эмбриогенезе обусловлено набором половых хромосом,
образующихся после оплодотворения яйцеклетки. Ка-риотип 46,XX определяет
развитие яичников, а 46,XY – яичек. Мужские и женские гонады
развиваются из целомического эпителия, мезенхимы и примордиальных
терминальных клеток. Первичная половая дифферен-цировка, т.е. развитие
гонад, начинается на 6-7-й нед гестации. Развитие почек, надпочечников и
половых желез тесно взаимосвязано, они имеют общее происхождение и
являются производными одной и той же области примитивной мезодермы.
В
области семенного тяжа у женской особи половые клетки рассеяны в строме
мезенхимы, из которой дифференцируются корковая и мозговая зоны
яичника. В мозговое вещество врастают сосуды.
Трансформация
первичной гонады в яичник происходит на 17-20-й нед гестации, когда
примордиальные терминальные клетки образуют ооциты, окруженные слоем
гранулезных клеток (аналог клеток Сертоли в яичке). Максимальное их
количество (6,2-6,7 млн) определяется после 20-й нед эмбрионального
развития, затем оно начинает снижаться и к периоду рождения составляет
около 2 млн.
Как мужские, так и
женские наружные половые органы развиваются из общего полового
возвышения с 4-й по 7-ю нед жизни эмбриона. У женщин половой бугорок
преобразуется в клитор, а половые складки – в малые половые губы.
Большие половые губы развиваются из половых валиков. Большие
вестибулярные железы представляют собой производные мочеполового синуса.
Протоки Мюллера образуют репродуктивные органы: маточные трубы, матку и
верхнюю треть влагалища. Верхние 2/3 влагалища являются производным урогенитального синуса. Этот процесс начинается с 5-6-й и заканчивается к 18-й нед.
В
период внутриутробной жизни происходит не только морфологическое
развитие основных уровней репродуктивной системы, но и формирование ее
гормональной функции. О функциональной активности репродуктивной системы
плода женского пола свидетельствуют элементы механизма обратной связи,
что выражается в снижении содержания ЛГ и ФСГ в крови плода в конце
гестационного периода в ответ на высокий уровень плацентарных
эстрогенов. Яичник способен к стероидогенезу в антенатальном периоде, но
в меньшей степени, чем яичко. Гормоны яичников не оказывают решающего
влияния на половую дифференцировку репродуктивной системы в период
антенатального развития.
Период новорожденности и младенчества. Половые
органы новорожденной девочки испытывают влияние половых гормонов, в
основном материнских, полученных во время внутриутробной жизни.
Клинические признаки действия эстрогенов наиболее выражены в течение
10-20 дней после рождения. Механизм гормональной перестройки у
новорожденных может быть и иным: в конце антенатального развития высокий
уровень материнских гормонов тормозит выделение гонадотропинов
фетального гипофиза; после рождения, когда уровень материнских
эстрогенов в организме новорожденной резко падает, происходит стимуляция
ФСГ и ЛГ, ведущая к кратковременному усилению гормональной функции
яичников новорожденной. С гиперэстрогенией у новорожденной связана и
кратковременная стимуляция выделения пролактина, приводящая к нагрубанию
молочных желез и даже выделению молозива из сосков. Как правило, к
10-му дню жизни все проявления эстрогенного влияния исчезают. Слизистая
оболочка влагалища истончается, число слоев эпителия уменьшается до
двух-четырех, клетки становятся в основном базальными и парабазальными,
секреция цервикальной слизи прекращается, молочные железы уплощаются.
Вульва
несколько набухшая, клитор относительно велик. Девственная плева и
отверстие в ней могут быть различной формы (кольцевидной, полу-
лунной;
одно, два или несколько отверстий). Вход во влагалище может закрывать
вязкая слизь. Влагалище расположено вертикально, его слизистая оболочка
состоит из трех-четырех слоев плоского эпителия, присутствуют палочки
молочно-кислого брожения, реакция содержимого кислая, плоский эпителий
представлен преимущественно промежуточными клетками.
Уровень
половых гормонов значительно снижается в первые 10 дней после рождения,
в результате чего число слоев многослойного плоского эпителия влагалища
уменьшается, реакция из кислой переходит в нейтральную, палочки
молочно-кислого брожения исчезают.
Матка
новорожденной располагается в брюшной полости, над входом в малый таз.
Длина матки около 3 см, масса около 4 г, отношение длины шейки и тела
матки 3:1, угол между ними не выражен. В эндометрии определяются
пролиферативные и даже секреторные изменения. Миометрий хорошо развит.
Внутренний зев шейки матки не сформирован. Наружный зев из точечного (у
плода) превращается в щелевидный (у новорожденной). В области наружного
зева нередко имеется псевдоэрозия. Цервикальный канал заполнен густой
слизью, которая может поступать во влагалище.
К
моменту рождения маточные трубы девочки весьма длинные (в среднем 35
мм), извитые – из-за относительно коротких широких связок, проходимы на
всем протяжении.
Яичники
новорожденной расположены в брюшной полости. Они имеют цилиндрическую
или призматическую вытянутую форму, длину 1,5-2 см, ширину 0,5 см и
толщину 0,1-0,35 см. Поверхность гладкая, число примор-диальных
фолликулов достигает 500-700 тыс, отмечается большое число
атрезирующихся фолликулов. Имеются и зрелые фолликулы, что указывает на
возможность синтеза эстрогенов в период новорожденности.
Нейтральный период. Некоторые
авторы рассматривают нейтральный период как период гормонального покоя,
или асексуальный. В гипоталамусе в небольшом количестве образуется
ГнРГ; гипофиз выделяет ЛГ и ФСГ.
В
нейтральном периоде половых гормонов мало. Несмотря на низкую
гормональную активность, в корковом слое яичников можно обнаружить
зреющие и атретические фолликулы. Вторичные половые признаки в этот
период не выражены, оволосения в подмышечных впадинах и на лобке нет,
молочные железы не развиты.
Низкое
содержание половых гормонов обусловливает анатомо-физиологические
особенности половых органов: половая щель сомкнута, малые половые губы и
клитор закрыты большими половыми губами, промежность и вульва
расположены относительно глубоко, задняя спайка выражена, ладьевидная
ямка, как правило, глубокая. Слизистая оболочка вульвы тонкая, гладкая,
бледно-розового цвета. Большие вестибулярные железы не функционируют.
Девственная
плева представлена в виде тонкой полулунной или кольцевидной пленки.
Влагалище изменяет вертикальное направление и находится под углом к оси
таза. Стенки влагалища тонкие, складчатость слабо выражена, своды почти
отсутствуют.
Слизистая оболочка
влагалища содержит 2-4 слоя плоского эпителия; в мазке определяются в
основном парабазальные клетки. Содержимое вла-
галища
чрезвычайно скудное, имеет нейтральную или слабощелочную реакцию,
обнаруживаются лейкоциты (до 10-15 в поле зрения) и смешанная флора
(кокковая и палочковая).
В
первые 3 года жизни матка несколько уменьшается, а затем начинает
медленно увеличиваться. Длина матки к концу первого года жизни
составляет 2,5 см, масса – 2,3 г. К 4 годам масса матки увеличивается до
2,8 г, а к 6 годам достигает массы матки новорожденной. Изменяется и
соотношение шейки и тела матки: в конце первого года жизни оно
составляет 2:1, в 4 года – 1,7:1, в 8 лет – 1,4:1. К 3-4 годам матка
опускается в малый таз, при этом передняя стенка влагалища приближается к
мочевому пузырю, а задняя – к прямой кишке.
Маточные трубы в “нейтральный” период изменяются незначительно, оставаясь удлиненными и извитыми.
Размеры
яичников до 5-6 лет также изменяются незначительно, их масса
увеличивается с 0,53 до 1,01 г и к 8 годам составляет около 1,5 г.
Несмотря на то, что с 6-го месяца гестации число ооцитов уменьшается,
яичники увеличиваются в связи с ростом фолликулов. Их созревание
беспорядочное, ни один из них не достигает стадии зрелого фолликула.
Происходят интенсивная атрезия фолликулов и гибель заключенных в них
ооцитов.
К 8 годам жизни у
девочки сформированы все пять уровней репродуктивной системы;
функциональная активность последней реализуется только по механизму
отрицательной обратной связи; выделение эстрадиола ничтожно, созревание
фолликулов до антральных происходит редко; в ядрах медиобазального
гипоталамуса образуются рилизинг-гормоны, но выделяются эпизодически.
Препубертатный период. В
гинекологии детского возраста препубертат-ный период (с 8 лет до первой
менструации) начинается с развития вторичных половых признаков, а
заканчивается с наступлением первой менструации (менархе). От начала
появления вторичных половых признаков до менархе проходит 1-3 года. В
этот период происходят значительные изменения в половых органах в
результате активации гипоталамо-гипофизарной области, яичников и
надпочечников.
В гипоталамусе
происходит незначительное образование ГнРГ, он выделяется эпизодически,
синаптические связи между нейросекреторными нейронами развиты слабо, ФСГ
и ЛГ выделяются в незначительном количестве в виде отдельных
ациклических выбросов. Эстрадиола очень мало, но механизм обратной связи
функционирует.
Волнообразные
выбросы ЛГ исключительно во время сна – стимул для коры надпочечников,
гиперфункция которой свойственна препубертатному периоду. Андрогены
вызывают бурный рост ребенка. Под влиянием эстрогенов появляются первые
изменения фигуры: округляются бедра в результате увеличения количества
жировой ткани и ее перераспределения, начинается рост костей таза.
Половое
развитие девочки в этот период тесно связано с ее общим физическим
развитием и совпадает с интенсивным ростом костей. В возрасте 11-12 лет
девочки опережают в росте мальчиков. У девочек с хорошим физическим
развитием, как правило, раньше происходит и половое созревание.
Вторичные
половые признаки в препубертатный период развиваются не одновременно.
Увеличение молочных желез и оволосение лобка обычно проявляются раньше
оволосения подмышечных впадин. В развитии вторичных половых признаков
выделяют несколько стадий.
Молочная железа (mamma): Ma0
– ткань молочной железы не определяется, пигментации нет; Ma1 – ткань
молочной железы пальпируется в пределах ареолы, плотная, нередко
болезненная; Ма2 – сосок и ареола приподняты, молочная железа
возвышается в виде небольшого конуса; Ма3 – молочная железа представлена
в виде конуса, основание которого занимает площадь от III до VI ребра,
но сосок не поднимается над железой; Ма4 – молочная железа
полусферической формы, сосок пигментирован и возвышается над ареолой
(как правило, после 15 лет).
Оволосение подмышечных впадин (axillaris): Ax0
– оволосение отсутствует; Axl – единичные прямые волосы; Ах2 –
оволосение в центре подмышечной впадины; Ах3 – оволосение всей
подмышечной впадины.
Оволосение на лобке (pubis): Pb0
– оволосение отсутствует; Рb1 – прямые единичные волосы; Рb2 –
оволосение в центре лобка; Рb3 – оволосение всего лобка, линия
оволосения горизонтальная.
Развитие вторичных половых признаков заканчивается в пубертатный период.
В
течение препубертатного периода уменьшается втянутость вульвы,
слизистая оболочка становится бархатистой, девственная плева утолщается,
увеличиваются малые половые губы, повышается складчатость влагалища.
Нарастает число слоев влагалищного эпителия.
В
мазках из влагалища увеличивается количество промежуточных и
поверхностных клеток плоского эпителия. Количество отделяемого из
влагалища увеличивается, реакция среды из нейтральной переходит в
кислую. К концу препубертатного периода матка, имевшая длину 3,7 см в
возрасте 7 лет, достигает 6,5 см в возрасте 12-13 лет. Масса яичников
увеличивается, фолликулы находятся на разных стадиях развития, но ни
один из них не достигает зрелости, овуляции нет. Матка не только
увеличивается, изменяется соотношение ее тела и шейки (1:1).
Пубертатный период (от
1-й менструации до 15 лет). В этот период происходит созревание
гипоталамических структур, образуется тесная синапти-ческая связь между
клетками, секретирующими нейротрансмиттеры и либе-рины (ГнРГ,
соматолиберины, кортиколиберины, тиролиберин). Секреция ГнРГ становится
ритмичной, устанавливается циркадный (суточный) ритм выбросов этого
гормона, причем сначала выбросы происходят во время ночного сна. Под
влиянием увеличивающегося выделения ГнРГ усиливается синтез
гонадотропинов, выброс которых также становится ритмичным. Увеличение
выбросов ЛГ и ФСГ стимулирует синтез эстрогенов в яичниках. Возрастает
число рецепторов к половым стероидам в клетках всех органов
репродуктивной системы, в том числе в гипоталамусе и гипофизе.
Изменяется их чувствительность к эстрадиолу. В результате достижения
высокого уровня эстрадиола в крови происходит мощный ответный выброс
гонадо-тропинов, который завершает созревание фолликула и выход
яйцеклетки. Формируется циклическая секреция гонадотропных гормонов.
Фолликулы
начинают циклически созревать, но овуляция, как правило, отсутствует,
фолликулы подвергаются обратному развитию. У 20% девочек в первые 2 года
пубертатного периода наблюдаются ановуляторные циклы. При овуляторных
циклах в начале пубертатного периода желтое тело еще функционально
неполноценно, так как прогестерон секретируется мало. Циклические
менструальноподобные маточные кровотечения могут проходить без овуляции и
без образования желтого тела, а также без секреторной фазы эндометрия. К
концу пубертатного периода у большинства девочек происходят овуляция и
образование полноценного желтого тела.
Рецепторы
матки в период становления менструальной функции развиты недостаточно,
возможны маточные кровотечения пубертатного периода.
В
первые 0,5-1,5 лет после менархе менструации могут быть нерегулярными
(через 1-2 мес); регулярные менструации у некоторых девушек
устанавливаются лишь к 2 годам пубертатного периода.
Вторичные
половые признаки в пубертатном периоде достигают полного развития.
Происходит быстрый рост матки, изменяется соотношение размеров ее тела и
шейки (до 3:1); матка устанавливается таким образом, что дно ее
направлено вперед, а передняя поверхность – вперед и вниз (положение anteflexio versio). Маточные
артерии становятся извитыми, улучшается кровообращение матки и
влагалища. Под влиянием гормонов яичника в функциональном слое
эндометрия происходят циклические изменения.
К
концу пубертатного периода заканчивается формирование телосложения по
женскому типу в результате расширения костей таза, развития подкожной
жировой клетчатки. Изменяется тембр голоса, формируются психологические
черты, свойственные женщине (застенчивость, желание нравиться,
повышенный интерес к своей внешности).
Юношеский период . Происходят
активация и синхронизация деятельности репродуктивной системы как в
центральном (гипофиз), так и в периферическом (яичники) звеньях.
Заканчивается формирование функции репродуктивной системы с переходом к
овуляторным менструальным циклам.
В
этот период устанавливается стабильный цирхоральный (часовой) ритм
секреции ГнРГ, который является отражением гонадотропной функции
аденогипофиза. В ответ на ритмическое выделение ГнРГ увеличивается
выделение ЛГ и ФСГ, что приводит к усилению синтеза эстрадиола в
яичниках. Наряду с существовавшим еще в период антенатального развития
механизмом отрицательной обратной связи формируется механизм
положительной обратной связи: достижение определенного уровня эстрадиола
в крови становится сигналом к овуляторному выбросу ЛГ и ФСГ,
восстанавливается постоянный ритм секреции гормонов.
Контрольные вопросы
1. Назовите периоды полового развития у девочек.
2. В чем заключаются анатомо-физиологические особенности каждого периода?
3. Каковы анатомо-физиологические особенности периода новорожден-ности?
4. Перечислите стадии развития вторичных половых признаков.
5. Укажите особенности менструального цикла в пубертатном периоде.
6. Каковы особенности гормонального статуса в юношеском периоде?
Источник
