Проблемы с пищеварением у ребенка 2 года
Почему возникает тяжесть после еды?
Приём пищи с рождения занимает важное место в жизни каждого человека. Сначала нас кормят, потом мы учимся есть сами. Не все периоды проходят гладко, поскольку почти с рождения у пищеварительной системы могут появляться проблемы. У малыша всегда есть риск получить кишечную инфекцию, так как он всё тянет в рот, изучая окружающий мир.
Ещё одной причиной проблем с животиком может быть непереносимость лактозы или других продуктов, которые определить, а тем более предугадать бывает очень сложно. Всё это может отражаться на пищеварении ребёнка.
Большое влияние на пищеварение у ребёнка оказывает не только, что он ест, но и как это происходит. Порой чтобы уговорить малыша спокойно поесть, не вертеться и не отвлекаться за столом, идут в ход разные установки: «Когда я ем, я глух и нем», «Не балуйся». Приём пищи превращается в статусное мероприятие, где все должны вести себя чинно, смирно, благородно. А что же ребёнок? Он ищет выход из ситуации. Можно заглотить ненавистную пищу и вернуться к игре. Или начать тянуть время, играть за столом, клянчить сладости.
На подростков наваливается стресс, школьные оценки, контрольные, экзамены, секции. Все нужно успеть, а на размеренный правильный приём пищи никак не хватает времени. Кроме того, в подростковом возрасте, а иногда и с началом посещения школы, родители уже не могут так чётко контролировать всё, что ест ребёнок.
Большую часть времени ребёнок питается вне дома. Качество продуктов в школьной столовой может подойти не всем, особенно, если есть ограничения. Всюду маячит реклама фастфуда, снеков и газированных напитков. Перекус на бегу становится привычным. Что уж говорить о детях, если у взрослых может преобладать желание обойтись бутербродом между делами вместо полноценного обеда. В результате у детей могут появляться неприятные ощущения в животе: дискомфорт, тяжесть после еды, нарушения стула и т. д. Что же может помочь?
На удивление, полезным советом может стать привычка хорошо пережёвывать пищу. Немногие знают, что пищеварение начинается уже в ротовой полости, а пережёвывание важно не только для измельчения пищи. Дело в том, что во время пережёвывания пища обрабатывается слюной, которая содержит ферменты – вещества, которые помогают расщеплять и в дальнейшем усваивать пищу.
Указание ребёнку есть медленно и всё тщательно пережевывать редко дает эффект. В первую очередь малыш смотрит, как едят за столом родители. Можно вовлечь ребёнка в приготовление пищи, а сам приём пищи будет завершающим этапом всей игры. Так дети могут познакомиться ближе с продуктами, потрогать их. Пусть лучше трогают сырую картошку, чем вылавливают варёную из супа руками. Дети могут охотнее есть приготовленное своими руками. Тщательному пережевыванию пищи нужно учиться самому и прививать этот навык детям.
На подростков запретительные меры часто не действуют. Простой запрет не есть шоколадные батончики и не пить газировку вряд ли поможет. У ребёнка должна быть доступная альтернатива: еда, взятая с собой из дома, возможность купить готовые полезные продукты.
Кишечник и мозг
Есть мнение, что наше настроение и психологический настрой способны повлиять на пищеварительный процесс. Причем же здесь эмоции? Если приём пищи превращается в стресс, это может влиять и на сам процесс пищеварения1. Многим известно отсутствие аппетита в стрессовом состоянии, когда мозг угнетает пищеварение и распределяет ресурсы организма для бегства или нападения с целью защиты.
Иногда переедание может стать способом снятия стресса. Перееданием может обернуться привычка съедать всё до последней крошки не от голода, а для получения похвалы и разрешения съесть сладкое.
Ребёнок до двух лет набирает вес очень быстро. С 2 до 5 лет его рост замедляется, потребность в пище пропорционально его весу уже не так велика1. Родителям важно не путать эти два понятия и следить за тем, чтобы питание было оптимальным, а не избыточным.
Даже если родители не перекармливают ребёнка, это может случиться на праздниках, в гостях, на отдыхе. Пищеварительная система может оказаться не готовой к внезапной перегрузке.
Противоположная ситуация – отказ ребёнка от еды. Это может быть не просто каприз, а попытка избежать неприятных ощущений, которые возникают после употребления тех или иных продуктов. Не все детки могут подробно объяснить родителям свои ощущения и просто отказываются от того, что доставляет им дискомфорт. Так «нелюбовь» к определенным продуктам или блюдам может сформироваться и сохраниться на всю жизнь. Так может проявляться недостаток пищеварительных ферментов для переваривания какого-либо компонента пищи, например, жиров.
Основные симптомы “несварения” желудка у ребёнка:
- тяжесть в животе;
- дискомфорт после еды;
- вздутие, урчание;
- метеоризм;
- тошнота;
- боли.
Длительные нарушения процессов пищеварения могут приводить к диарее и даже потере веса вследствие нарушения поступления питательных веществ2.
Как и чем кормить ребёнка при “несварении” желудка?
Есть целый ряд рекомендаций, которые могут помочь при проблемах с пищеварением у детей3,4:
- Постоянный режим дня и приёма пищи, когда организм привыкает и своевременно вырабатывает ферменты для переваривания пищи.
- Дробное питание – приём пищи маленькими порциями до 5 раз в день, чтобы не допустить переедания и соблюдать режим.
- Тщательное пережёвывание и размеренный приём пищи.
- Сбалансированный состав пищи или соблюдение рекомендаций врача при наличии таковых.
- Постепенный ввод новых продуктов.
- Достаточное количество воды.
Естественно, выполнить всё это удается далеко не всегда. Но лучше постараться следовать этим правилам, чтобы наладить пищеварение у ребёнка.
Как справиться с нарушением пищеварения у ребёнка?
Для компенсации нехватки пищеварительных ферментов у детей могут использоваться ферментные препараты. Они способствуют улучшению переваривания пищи.
Креон® является признанным ферментным препаратом в России и мире. Он дополняет собственное пищеварение и помогает переваривать белки, жиры и углеводы5.
Особенностью препарата Креон® является его форма выпуска – капсула, внутри которой содержатся сотни маленьких частичек. Они называются минимикросферами. Эти частички особенно удобны для приёма самыми маленькими детьми, поскольку капсулу можно вскрывать и добавлять минимикросферы в пищу, пюре или сок5.
Размер частиц и удобство приёма отличает Креон® от привычных таблетированных форм. Новорождённый таблетку не проглотит, дети постарше могут зубами случайно раскусить таблетку или отказаться её глотать, да и не всем взрослых комфортно принимать таблетки или капсулы целиком.
Лайфхак о том, что таблетку можно растолочь или поделить на части, на самом деле – заблуждение. При нарушении целостности таблетки разрушается ее защитная оболочка, а кислая среда желудка губительна для незащищенного фермента. Мнение о том, что у маленьких детей среда желудка не агрессивна – тоже заблуждение. Только в первые пару недель у младенца среда желудка нейтральна, а уже к четырём годам рН желудка у ребёнка очень близок ко взрослому.6
Что заботит любую маму при выборе лекарственного средства? Его безопасность. При приёме Креон® 10000 организм не перестает сам переваривать пищу, препарат разрешён детям с самого
рождения2,4.
Подробнее узнать о Креон® для детей можно здесь.
Источник
- Виды функциональных гастроинтестинальных нарушений у детей
- Боль в животе и синдром раздражённого кишечника
- Функциональный запор
- Функциональные расстройства пищеварения у детей первого года жизни
У детей часто нарушается функция пищеварительного тракта. Проявления дисфункции происходят эволюционные преобразования. Младенцы чаще срыгивают, у детей от одного до трёх лет преобладает циклическая рвота, а диспепсия возникает у детей до восьмилетнего возраста. Правильная тактика позволяет избавиться от этих проблем и избежать органической патологии в будущем.
Виды функциональных гастроинтестинальных нарушений у детей
Согласно Римским критериям третьего пересмотра функциональные нарушения пищеварения у детей и подростков – это комбинация хронических или рецидивирующих симптомов, которые возникают без органической патологии и биохимических нарушений. Педиатры на первом приёме для исключения органической патологии обращают внимание на «симптомы тревоги». При их наличии проводят углублённое обследование, нередко с применением инвазивных методов диагностики.
У детей и подростков чаще всего педиатры определяют следующие функциональные расстройства пищеварительной системы:
- Боль в животе;
- Диспепсия;
- Синдром раздражённого кишечника;
- Функциональный запор.
Значительно реже наблюдается рвота и срыгивание воздуха, абдоминальная мигрень, недержание стула.
Боль в животе и синдром раздражённого кишечника
Дети часто жалуются на боль в животе. Это неспецифическая, но пугающая родителей жалоба. В 90% случаев она имеет функциональный характер.
Второй по частоте признак функциональных нарушений желудочно-кишечного тракта – диспепсия. Она проявляется нарушением глотания, частоты и характера стула. Диспептические явления часто сохраняются после перенесенной респираторно-вирусной и кишечной инфекции. Они особенно упорны после проведения антибиотикотерапии без восстановления нормальной микрофлоры кишечника.
При проведении исследований врачи выявляют у детей с функциональной диспепсией следующие нарушения:
- Расстройство миоэлектрической активности желудка;
- Замедленную эвакуацию пищевых масс из желудка;
- Снижение ответа стенки желудка на увеличение объёма пищи;
- Изменение моторики двенадцатиперстной кишки и антральной зоны желудка.
При наличии у ребёнка функциональных диспепических явлений педиатры ни в коем случае не назначают для снятия боли нестероидные противовоспалительные препараты. Родителям следует обеспечить малышу диетическое питание, которое исключает или ограничивает наличие в пище таких провоцирующих продуктов, как специи, кофеин, жиры. При преобладании болевого синдрома применяют антисекреторные препараты (ингибиторы протонной помпы). Если выражен дискомфорт в вержней части живота, отдают предпочтение прокинетикам. При подтверждении обсеменения пищеварительного тракта Хеликобактер Пилори проводят эрадикационную терапию.
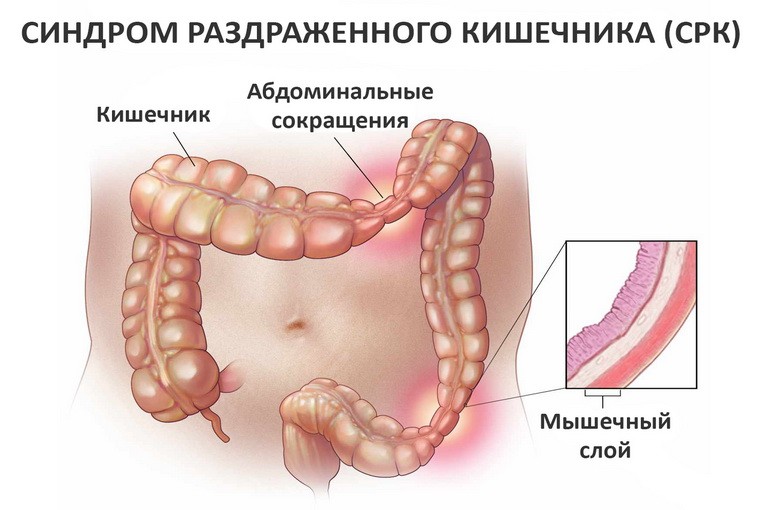
Синдром раздражённого кишечника проявляется дискомфортом или болями в животе с изменением частоты стула. У ребёнка акт дефекации происходит чаще четырёх раз день или реже одного раза в неделю. Консистенция каловых масс варьирует от твёрдой, как у овец, до водянистой, неоформленной. Нарушается продвижение каловых масс по кишечнику. У детей возникает вздутие кишечника, ощущение неполного опорожнения прямой кишки или внезапные позывы к дефекации, в кале появляется слизь.
Основной компонент механизма развития синдрома раздражённого кишечника – чрезмерная чувствительность внутренних органов. Она возникает по следующим причинам:
- Воспаления;
- Кишечных инфекций;
- Травмы живота;
- Аллергии.
Эти факторы приводят к нарушению моторики кишечника. Определённое значение имеет генетическая предрасположенность, хронический стресс, наличие аналогичных нарушений у родителей. У детей с синдромом раздражённого кишечника часто возникает депрессия, тревожность, различные соматические жалобы.
Педиатры выделяют 3 варианта клинического течения СРК:
- С преобладанием вздутия кишечника и болевого синдрома;
- С запорами;
- С поносом.
При наличии у ребёнка триггерных факторов возникновения синдрома раздражённого кишечника, отсутствии «симптомов тревоги», нормальных данных физикального обследования, неизмененных ростовых кривых ребёнка педиатры в большинстве случаев устанавливают диагноз без проведения инвазивных процедур.
Подходы к терапии могут быть разнообразными:
- Диетотерапия;
- Беседа с маленьким пациентом и его родителями, цель которой – объяснить причины и механизмы развития нарушений, снижение тревожности;
- Психологическая коррекция;
- Индивидуально подобранная в зависимости от симптомов заболевания терапия фармакологическими препаратами – спазмолитиками, слабительными или антидиарейными, седативными препаратами, пребиотиками и пробиотики;
- Лечебная физкультура;
- Физиотерапия, включающая иглорефлексотерапию.
Лечение пациента начинают с изменения стиля его жизни, выработки стереотипного поведения в отношении походов в туалет.
При преобладающих запорах детям проводят диетотерапию, при которой в пище содержатся продукты, богатые пищевыми волокнами. Детям рекомендуют давать много жидкости (чистой негазированной воды). В рацион питания включают продукты, которые стимулируют моторику толстой кишки. Если у ребёнка преобладают поносы, ему дают кушать продукты, обладающие закрепительным эффектом. При преобладании метеоризма следует исключить из меню продукты, усиливающие образование газов в кишечнике.
Педиатры отдают предпочтение растительным седативным средствам с доказанной эффективностью. Они содержат мяту перечную и лимонную, валериану. Они дополнительно обладают спазмолитическим эффектом. Эффективна терапия ферментными препаратами (при запорах – содержащими желчь), пре- и пробиотиками.
Выраженность болевого синдрома уменьшается спазмолитиками различных групп и средствами, уменьшающими метеоризм (симетиконом). При запорах назначают слабительные средства, препараты, которые увеличивают объём каловых масс (лактулозу, макрогол), проводят короткие курсы стимулирующими слабительными, спазмолитиками. При поносе показаны средства, уменьшающие перистальтику кишечника, спазмолитики, сорбенты.
Функциональный запор
У трети детей, страдающих функциональными расстройствами, возникают хронические запоры. Частая причина этому симптому – возрастные и индивидуальные особенности строения и развития толстой кишки у детей. Запор выражается следующими проявлениями:
- Увеличением интервалов между актами дефекации;
- Затруднением опорожнения кишечника;
- Чувством его неполного опорожнения;
- Отхождением небольшого количества кала, имеющего повышенную плотность.
На первичном приёме педиатры обирают анамнез и проводят осмотр ребёнка. Они обращают внимание на возможные «симптомы тревоги», которые вызывают подозрение в отношении врождённых дефектов толстого кишечника, аномалии развития спинного мозга, расстройств обмена веществ. Проводят следующее обследование:
- Осмотр ягодиц, прианальной области, спины;
- Оценивают мышечный тонус, силу и рефлексы в нижних конечностях;
- Пальцевое исследование прямой кишки.
При наличии показаний назначают дополнительные диагностические процедуры.
Лечение индивидуальное. Детей старшего возраста и их родителей информируют о желаемой частоте и качестве стула. Врачи рекомендуют детям, страдающим запорами, заниматься лечебной физкультурой, разрабатывают комплекс упражнений, повышающих давление в брюшной полости, стимулирующих кишечную моторику, укрепляющих мышцы тазового дна. Даже стартовую терапию запоров педиатры никогда не рекомендациями относительно диеты и режима. Детям обязательно назначают слабительные средства.
Лекарственная терапия запоров детей до одного года включает лактулозу, кукурузный сироп, сорбит. Иногда применяют стимулирующие слабительные, но никогда не назначают минеральные масла. Детям старше одного года проводят диетическую коррекцию фруктами, овощами, зёрнами. Назначают лекарственные препараты:
- Минеральные масла;
- Сорбитол;
- Лактулозу;
- Магния сульфат.
Проводят короткие курсы стимулирующих слабительных. Детям с упорными запорами назначают полиэтиленгликоль. В зависимости от сопутствующей патологии могут применяться спазмолитические средства, желчегонные препараты, прокинетики, пребиотики и пробиотики. При аноректальной дисфункции у детей правильно формируют туалетные навыки, применяют метод биологической обратной связи.
При наличии спазма гладкой мускулатуры применяют нейротропные и миотропные спазмолитики. Учёными доказана эффективность папаверина и дротаверина. Они обладают системным действием и применяются только для купирования приступа спастической боли. В отличие от этих препаратов, у детей безопасно применение букоспана.

Функциональные расстройства пищеварения у детей первого года жизни
У детей первого года жизни функциональные расстройства пищеварения могут возникать по причинам, которые связаны с матерью:
- Отягощенным акушерским анамнезом;
- Эмоциональной лабильностью женщины и стрессовой обстановке в семье;
- Погрешностей диеты у кормящей младенца грудью женщины;
- Нарушением техники кормления и перекорме при искусственном и естественном вскармливании;
- Неправильным разведением молочных смесей;
- Курением женщины.
У ребёнка первого года жизни может возникать дисфункция пищеварении при наличии короткого брюшного отдела пищевода, недостаточности сфинктеров, пониженной ферментативной активности, особенностей формирования кишечной микробиоты.
У младенцев может быть срыгивание. Оно происходит вследствие самопроизвольного заброса желудочного содержимого в пищевод и ротовую полость. Этот признак определяют как функциональное расстройство в том случае, ели оно происходит редко, небольшим количеством съеденной пищи. В большинстве случаев оно не требует медикаментозной терапии и проходит с взрослением ребёнка, его вертикализации и введения в качестве прикорма густой пища.
У младенцев иногда развивается синдром руминации. Это периодически повторяющиеся приступы сокращения диафрагмы, мышц брюшного пресса, языка, в результате которых желудочное содержимое забрасывается в полость рта. Если оно не проходит после изменения характера питания малыша начинают кормить через соску. По показаниям накладывают гастростому.
Синдром циклической рвоты характеризуется остро возникающими приступами тошноты и рвоты, продолжительность которых может варьировать от нескольких часов до нескольких дней. В промежутке бывают бессимптомные периода, которые могут длиться несколько месяцев. Они больше характерны для детей старше трёх лет. В этом случае врачи проводят неврологическое обследование.
Все мамы встречаются с коликами новорожденных. Ребёнок эпизодически, но не более трёх часов в сутки, болезненно плачет и беспокоится. Они начинаются на второй или третьей неделе жизни малыша. Кульминация наступает в 3-4 месяца. После четырёх месяцев колики внезапно заканчиваются.
Кишечные колики у новорожденных чаще наступают вечером. Ребёнок внезапно начинает плакать без внешних причин, также неожиданно плач прекращается. Во время колики у малыша лицо обретает красный цвет. Он прижимает ножки к животу, не может выпустить газы и совершить акт дефекации. После стула наступает заметное облегчение.
Причина колик новорожденных учёными не установлена. Некоторые исследователи считают, что приступы колики – результат аллергической реакции на коровье молоко. Коликами страдают даже те дети, чьи мамы соблюдают строгую диету. Педиатры рекомендуют во время колики согреть животик малыша, дать ветрогонный чай или сорбенты, уменьшающие количество газов в кишечнике.
ИСХОДНИКИ:
- Яблокова Е.А., Горелов А.В. Функциональные расстройства желудочно-кишечного тракта у детей: диагностика и возможности спазмолитической терапии. Русский медицинский журнал, 2015
- Горячева О.А., Алиева, Э.И., Цветкова Л.Н. Коррекция функциональных нарушений желудочно-кишечного тракта у детей первого года жизни. Журнал «Практика педиатра», 2015
Материал размещен в ознакомительных целях, не является медицинским советом и не может служить заменой консультации у врача.
Эксперт
Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043
Загрузка…
Источник
