Признаки щитовидки у ребенка 1 год
На вопросы наших читателей, связанные с этой темой, отвечает главный детский эндокринолог Минздрава Свердловской области, доцент кафедры поликлинической педиатрии и педиатрии ФПК и ПП Уральского государственного медицинского университета, доктор медицинских наук Алексей Кияев.
Повторения не будет?
У меня аутоиммунный тиреоидит. Насколько велика вероятность, что это же заболевание будет у моей дочери?
Татьяна, Псков

– Риск развития аутоиммунного тиреоидита, при котором происходят деструктивные изменения в щитовидной железе и снижение её функции, у вашей дочери составляет до 30%. При этом данное заболевание чаще всего выявляют именно у девочек-подростков. Одна из возможных причин – волнообразная, цикличная выработка половых гормонов в период полового созревания.
Однако в подростковом возрасте такое развитие событий встречается достаточно редко – в 1–3 из 100 случаев.
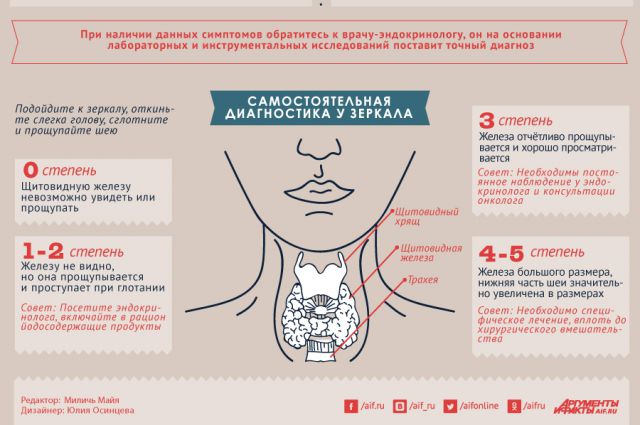
Признаки болезни
По каким признакам можно заподозрить проблемы с щитовидкой у ребёнка?
Валентина, Омск

– Большинство заболеваний щитовидной железы протекают бессимптомно. Особенно если речь идёт об узловой патологии, выявить которую можно в основном с помощью УЗИ (его проходят все дети перед поступлением в первый класс, а также в 14 лет). Однако ряд симптомов, по которым родители могут заподозрить проблему у ребёнка, всё же есть. При гипотиреозе (понижении функции щитовидной железы) это вялость, сонливость, ухудшение памяти, урежение частоты сердечных сокращений, запоры, отёки, сухость кожи, задержка роста и полового развития. При тиреотоксикозе (гиперфункции щитовидной железы) – раздражительность, жалобы на учащённое сердцебиение, потеря веса, тремор кистей рук. В этом случае нужно обязательно показать ребёнка врачу-эндокринологу.
Ложная тревога?
Во время диспансеризации у моего 7‑летнего сына обнаружили кисту щитовидной железы. Направляют на пункцию. Сомневаюсь: надо ли это делать?
Ольга, Московская область
– Пункции с последующим цитологическим исследованием полученного материала подлежат все узлы, чей диаметр составляет более 1 см. При кистах (узел, заполненный жидкостью) пункция не имеет диагностического значения и может быть выполнена только с лечебной целью (эвакуация содержимого при размере кист более 2–3 см).
Однако у детей 6–7 лет за узел в щитовидной железе нередко принимают различные врождённые аномалии развития органов шеи, которые при УЗИ могут иметь признаки рака щитовидной железы, встречающегося в этом возрасте крайне редко. С такими случаями гипердиагностики и последующим направлением на пункцию и даже на операцию нам, специалистам, к сожалению, приходится сталкиваться сплошь и рядом. Мой вам совет: обратитесь за экспертным мнением в специализированное лечебное учреждение.
Дайте йоду!
Слышала, что каждому ребёнку младшего и школьного возраста нужно обязательно пить препараты йода. Поясните, почему?
Галина, Владивосток

– У детей дефицит потребления йода с пищей вызывает задержку физического развития, снижает интеллектуальную и физическую работоспособность, может привести к появлению диффузного увеличения щитовидной железы – зоба. Йод не накапливается в организме, мы ежедневно должны получать его с водой и пищей, которые в большинстве российских регионов бедны этим микроэлементом, необходимым для полноценной выработки гормонов в щитовидной железе. Избежать дефицита йода можно только при его дополнительном профилактическом ежедневном приёме.
С рождения и как минимум до окончания средней школы я рекомендую всем детям принимать в возрастных дозировках известные препараты калия йодида, в которых содержатся безопасные физиологические дозы этого жизненно важного микроэлемента. Его переизбытка бояться не надо: щитовидная железа захватывает столько йода, сколько ей необходимо для синтеза гормонов.
Нормы ежедневного потребления йода у детей
До 6 лет – 90 микрограммов в день.
От 6–12 – 120 микрограммов в день.
С 12 лет и выше – 150 микрограммов в день.
Источник
Как и любое другое заболевание, гипотиреоз у детей нуждается в максимально ранней диагностике. У новорожденных детей выявление гипотиреоза осуществляется в обязательном порядке в роддоме, в рамках неонатального скрининга – так называемая «пяточка» или пяточный тест. Если подтверждается врождённая форма гипотиреоза у детей, раннее обнаружение позволяет избежать прогресса до тяжёлых и необратимых последствий, включая поражения центральной нервной системы. Кроме того, педиатры настоятельно рекомендуют повторить обследование на вероятность гипотиреоза в возрасте 3-5 месяцев, когда симптомы патологии могут проявиться уже в выраженной форме.
Одним из серьёзнейших осложнений врождённого гипотиреоза в отсутствии лечения является развитие олигофрении с высоким риском прогресса до крайней формы умственной отсталости – кретинизма. Дефицит тиреоидных гормонов имеет свои признаки, и раннее обнаружение патологического состояния щитовидной железы даёт достаточно позитивный прогноз относительно общего состояния физиологического здоровья и в частности психомоторного развития.
Содержание
Виды гипотиреоза у детей
Врожденный гипотиреоз
Приобретенный гипотиреоз
Лечение гипотиреоза у детей

Виды гипотиреоза у детей
Недостаточность гормонов щитовидной железы или гипотиреоз у детей может иметь врождённый и приобретенный характер, но в любом проявлении такая патология оказывает негативное влияние на всю эндокринную систему и функциональность каждого органа.
Кроме того, гипотиреоз, возникающий у детей с возрастом, как и врождённая форма синдрома, различаются по интенсивности симптомов и по локализации дисфункции.
- Первичная форма (тиреогенная) – означает, что причиной недостаточной выработки гормонов является сама щитовидная железа. При дефиците тироксина (Т4), а также трийодтиронина (гормон Т3) происходит множество негативных изменений в функционировании органов, также недостаток соединений провоцирует гипофиз вырабатывать больше гормона ТТГ. Именно повышенная концентрация тиреотропина и свидетельствует о наличии гипотиреоза у детей;
- Вторичные формы гипотиреоза (гипофизарные) – нарушение исходит от гипофиза головного мозга, в этом участке по разным причинам снижается выработка тиреотропного гормона (ТТГ). Именно он стимулирует щитовидную железу производить тиреоидные гормоны, без которых существенно ухудшаются все обменные процессы в организме;
- Третичный гипотиреоз у детей (гипоталамический) – локализуется в гипоталамусе, где берёт начало цепь сигнальных взаимосвязей выработки гормонов. Гипоталамус в здоровом состоянии продуцирует гормон тиреолиберин (ТРГ), который влияет на гипофизарную активность, заставляя в свою очередь гормон ТТГ воздействовать на щитовидную железу.
Вторичные и третичные гипотиреозы у детей наблюдаются заметно реже, чем первичные, ещё большей редкостью является тканевой (или также транспортный) тип. Эта патология отличается от всех прочих тем, что в тканях организма возникает резистентность, невосприимчивость к гормонам, которые вырабатывают железы эндокринной системы.
| Случается, что у новорожденных проявляются симптомы, идентичные всем, что демонстрируются при гипотиреозах, но стабильность или прогрессирование этим состояниям не свойственны. Определяется транзиторный, то есть преходящий вид гипотиреоза у детей. Такие дисфункции имеют временный характер, вызываются разными причинами, например, инфекцией при внутриутробном развитии или в связи с недоношенностью, приёмом тиреостатических препаратов матерью в ходе беременности и др. Транзиторные гипотиреозы уходят после устранения причины. |
Врожденный гипотиреоз
В такой форме могут воплощаться нарушения работы щитовидной железы, гипофиза или гипоталамуса, а причиной врождённых гипотиреозов у детей являются экзогенные, то есть внешние воздействия в период беременности. Возможные факторы – материнские антитела к щитовидной железе, приём нежелательных медикаментов при вынашивании, внутриутробные патологии, образ жизни матери и т.д. Среди причин врождённого гипотиреоза у детей также встречаются дефекты синтеза йода или гормонов: как у младенца, так и у его матери.
Определить наличие врождённой дисфункции часто можно даже без неонатального скрининга, у детей симптомы заметны достаточно хорошо даже по внешним признакам. Отёчность, особенно в виде макроглоссии (увеличенный в размерах язык), дети имеют низкий, грубоватый голос – также связан с отечностью слизистых и давлением на связки. Малыши с гипотиреозом менее подвижны, могут наблюдаться нарушения в работе желудочно-кишечного тракта. Последствия при врожденных гипотиреозах у детей неблагоприятны, если предельно быстро не ввести терапию компенсации дефицита гормонов.

Приобретенный гипотиреоз
Как и для врожденной патологии, такой синдром недостатка гормонов может относиться к щитовидной железе, гипофизу или гипоталамусу. Лечение приобретенного гипотиреоза у детей назначается в соответствии с типом заболевания, степенью выраженности его симптомов.
Причины – нехватка йода, хирургическое или медикаментозное лечение щитовидной железы, аутоиммунный тиреоидит, предшествующий тиреотоксикоз (избыток гормонов) и некорректный приём тиреостатических препаратов. Приобретенный вторичный или третичный гипотиреоз у детей является следствием повреждений соответствующих участков головного мозга – лучевая терапия, травмы и т.д.
Наибольшую распространённость имеют йододефицитные формы гипотиреоза у детей – особенно для проживающих в промышленных регионах с нарушенной экологией, удалённых от моря. Лечение назначается в соответствии с признаками и степенью их выраженности:
- Вялость, постоянная усталость, сонливость;
- Прибавка веса при отсутствии изменений пищевого рациона и режима деятельности;
- Гипотиреоз у детей вызывает также нарушения перистальтики кишечника;
- Наблюдается заторможенность, невнимательность, трудности с концентрацией внимания;
- При гипотиреозе у детей возникает снижение интеллектуальной активности;
- Возникает отёчность на лице,
- Анализы показывают повышенный уровень ТТГ, нехватку Т3 и Т4.
Рекомендуется регулярно проводить обследование состояния щитовидной железы у детей, приоритетно при наличии двух и более признаков. Также важно исключить возможность гипотиреоза у детей в возрасте 5-6 лет, когда происходит глобальный скачок роста организма, перестройка гормонального фона.
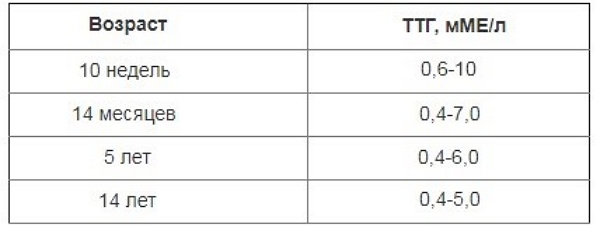
Нормы уровня тиреотропного гормона для разного возраста
Лечение гипотиреоза у детей
Ребенку с любой формой патологии приоритетно назначается синтетический аналог тироксина – заменитель гормона Т4. Дозировки назначает врач-эндокринолог, руководствуясь показателями лабораторных исследований, на основе имеющейся клинической картины гипотиреоза у детей.
Врожденная форма заболевания подразумевает назначение заместительной терапии перманентно, на протяжении всей жизни, с обязательным контролем ТТГ и Т4 каждые 2-4 месяца. При транзиторном гипотиреозе у детей и приобретенных его формах приём гормонов щитовидной железы проводится до наступления компенсации состояния, также с последующим контролем. Срок такого лечения может варьироваться от месяцев до нескольких лет, в зависимости от общего состояния.
Препараты левотироксина натрия не токсичны, могут применяться с рождения, восполняют имеющийся дефицит гормонов щитовидной железы. При нормализации уровня тиреоидных соединений существующие признаки синдрома довольно быстро купируются, снижается их выраженность.
Левотироксин выпускается под разными названиями, при этом действие препаратов идентично: Баготирокс, Эутирокс (представлен в наибольшем разнообразии дозировок), Тиро-4, L-тироксин, Л-Тирок.
| Если гипотиреоз у детей спровоцирован ранее проведённым хирургическим удалением части щитовидной железы или органа полностью, могут быть рекомендованы комбинированные препараты левотироксина – дополненные синтетическим гормоном трийодтиронина. Также при глубоких йододефицитных состояниях или при тяжёлых течениях заболевания назначаются комбинации из двух гормонов, усиленные калия йодидом (аналог природного йода). |
Виды комбинированных препаратов с левотироксином:
Тиреокомб – самый широкий комплекс с тироксином, трийодтиронином и йодом (Т3+Т4+калия йодид);
Тиреотом и Новотирал – составы с тироксином и трийодтиронином в необходимой для терапии пропорции (Т4+Т3);
Йодтирокс – левотироксин, усиленный йодом (Т4+калия йодид).
Такие препараты выбираются исключительно при необходимости, самостоятельно вносить подобные средства в план лечения категорически не рекомендовано, возможно развитие гиперфункции щитовидной железы.
В отсутствии признаков дисфункции и хороших лабораторных показателях необходимости в медикаментозном лечении гипотиреоза у детей нет, а профилактику заболевания можно проводить с помощью диет, приёма комплексов витаминов и аминокислот (напр. L-тирозин, Рыбий жир).
Источник
И.Д.Быкова врач-педиатр высшей категории, Е.В.Штуль врач-педиатр высшей категории
Введение На амбулаторном приеме в детской поликлинике педиатры довольно часто сталкиваются с разнообразными жалобами со стороны родителей на состояние здоровья их детей. Утомляемость, слабость, сонливость, снижение памяти, внимания, снижение успеваемости в школе, задержка психомоторного развития на 1-м году жизни, частые простудные заболевания, склонность к отекам, сухость кожи, выпадение волос или нарушение их роста, ломкость ногтей, задержка прорезывания зубов или дефекты эмали, запоры, анемия, отставание в росте, излишняя прибавка в весе, нарушения менструального цикла у девочек, гипотермия. — грамотный педиатр при наличии хотя бы одной из таких проблем у ребенка любого возраста обязательно подумает о необходимости исключения патологии щитовидной железы, в частности о дефиците йода в организме, и проконсультируется с эндокринологом.
Среди всей патологии эндокринной системы заболевания щитовидной железы занимают ведущее место, а йоддефицитные состояния являются одними из самых распространенных неинфекционных заболеваний человека.[4] В настоящее время доказано, что помимо формирования зоба, дефицит йода оказывает и другие неблагоприятные воздействия на здоровье человека. Патология щитовидной железы — зачастую это нетоксический зоб — является самым распространённым проявлением заболевания эндокринной системы у детей.
Недостаток йода создает новые условия для работы организма и его систем, для обмена веществ:
- снижение внимания и памяти;
- отсталость в умственном и физическом развитии из-за поражения мозга на разных этапах формирования;
- замедление роста ребёнка;
- снижение интеллекта;
- быстрая утомляемость;
- снижение иммунитета и работоспособности;
- акушерские проблемы;
- увеличение частоты врожденных уродств, мертворождений, повышение перинатальной и младенческой смертности;
- поражение зрительного и слухового анализаторов;
- неврологические нарушения;
- патологии сердечно-сосудистой и опорно-двигательной систем;
- нарушение функций щитовидной железы, развитие зоба.
Основную группу риска развития йододефицитных заболеваний составляют беременные, кормящие женщины и дети в возрасте до 3 лет и подростки. В России вновь зарегистрировано нарастание частоты случаев кретинизма (тяжелой умственной отсталости), связанного с внутриутробным дефицитом йода идефицита йода в питании, приводящих к инвалидизации и социальной дезадаптации. Йод входит в состав гормонов щитовидной железы и отвечает за развитие и нормальное функционирование нервной системы ребёнка, участвует в формировании интеллекта, контролирует рост и физическое развитие, стимулируют обменные процессы, участвует в развитии всех органов и систем. Тиреоидные гормоны (ТГ) обладают широким диапазоном действия. Их роль важна в жизнедеятельности человека любого возраста, но особенно велика роль гормонов щитовидной железы в период внутриутробной и ранней постнатальной жизни. Наиболее важным действием ТГ в детском возрасте является анаболический эффект.
В отличие от других анаболических гормонов ТГ не только и даже не столько контролируют линейный рост, сколько регулируют процессы дифференцирования тканей. Именно под влиянием ТГ дети не только растут, но и созревают, взрослеют. В период внутриутробной жизни под контролем ТГ осуществляются процессы эмбриогенеза, дифференцируются и созревают практически все органы и системы.[5] Исключительное действие ТГ оказывают на формирование и созревание мозга. Никакие другие гормоны подобным эффектом не обладают. На ранних этапах внутриутробной жизни под влиянием тиреоидных гормонов закладываются и формируются основные функции мозга.
Сроки дифференцирования мозга четко ограничены во времени. Дефицит ТГ на любом из этих этапов приводит к тому, что мозг останавливается в развитии, подвергается дегенеративным изменениям. В большинстве регионов России в природной окружающей среде содержится недостаточное количество йода. В то же время известно, что йод является необходимым компонентом для синтеза гормонов щитовидной железы. Следовательно, дефицит йода в окружающей природной среде приводит к снижению синтеза тиреоидных гормонов (ТГ), т. е. является причиной снижения функциональной активности щитовидной железы Наиболее частым проявлением дефицита йода в окружающей среде является наличие зобной эндемии. Зоб в условиях дефицита йода формируется у человека в любом возрасте, наиболее часто — в пубертатном. При этом постепенно нарастают проявления гипотиреоза, хотя в детском и подростковом возрасте клинически выраженные формы заболевания встречаются крайне редко.
В то же время при гормональном обследовании более чем у половины детей и подростков с увеличенной щитовидной железой выявляются признаки так называемого субклинического гипотиреоза: наблюдается тенденция к снижению или низкий уровень Т4, нормальное или несколько повышенные значения Т3 и повышение уровня ТТГ. Дети с зобом имеют худшие показатели физического и полового развития, хуже обучаются в школе, состояние их здоровья по многим показателям хуже: они чаще и тяжелее болеют, чаще имеют хронические заболевания, изменения со стороны сердечно-сосудистой системы, показателей крови и др. Специфические клинические симптомы йододефицитных заболеваний часто отсутствуют. Это объясняет позднюю обращаемость к эндокринологу и запущенность патологий.
Для правильной постановки диагноза большое значение имеет УЗИ щитовидной железы и определение уровня гормонов щитовидной железы. Для определения уровня гормонов используются тест-системы с высокой функциональной чувствительностью. Своевременно проведенное обследование позволяет избежать ошибок в диагностике заболеваний щитовидной железы и назначить адекватную терапию. На 40-й сессии ООН в сентябре 2005 года Комитет по правам ребенка ООН рассмотрел регулярные отчеты стран по выполнению обязательств Конвенции о правах ребенка, в том числе отчет, предоставленный Российской Федерацией. Комитет выразил обеспокоенность по поводу расстройств, связанных с недостаточностью йода в России, и призвал активизировать профилактические меры и принять закон о повсеместном йодировании соли и обеспечить его строгое соблюдение. Заключения экспертов ООН полностью согласуются с главными темами Ежегодного послания Президента РФ Федеральному Собранию РФ, посвященными острой необходимости оптимизации демографической ситуации в России.
В связи с этим наиболее актуальным вопросом в настоящее время является организация профилактических мероприятий, позволяющих повысить потребление йода населением до физиологического уровня. С этой целью проводится массовая (слепая), групповая и индивидуальная йодная профилактика. Массовая йодная профилактика предусматривает продажу йодированной соли. Ежедневное употребление такой соли в привычных для пациента количествах (5-10 г) позволяет получать в сутки 150-200 мкг йода. В результате человек получает адекватное количество йода с питанием — около 150–200 мкг. Проведение популяционной профилактики йододефицитных заболеваний при помощи йодированной соли — это эффективный, апробированный и признанный во всем мире метод Под особым контролем при проведении йодной профилактики должны находиться группы населения с наибольшим риском развития ЙДЗ и наиболее тяжелыми последствиями йодного дефицита: -женщины детородного возраста, -беременные и кормящие женщины, -дети(0-3 лет) и подростки.
По рекомендации Всемирной организации Здравоохранения для удовлетворения потребности организма в йоде приняты следующие нормы его ежедневного потребления: -для детей грудного возраста (0–2 лет) — 50 мкг; -для детей младшего возраста (2–6 лет) — 90 мкг; -для детей школьного возраста (7–12 лет) — 120 мкг; -для детей старшего возраста и взрослых (от 12 лет и старше) — 150 мкг; -для беременных и кормящих женщин — 250 мкг йода. Назначение фармакологических препаратов, содержащих строго фиксированную дозировку калия йодида, позволяет эффективно восполнять возросшие потребности организма Для младенцев, находящихся на грудном вскармливании, данный вопрос решается путем коррекции питания самой матери, в котором большое значение придается регулярному приему в период лактации.
Для детей, не получающих материнское молоко с рождения либо после третьего—шестого месяца жизни, единственными продуктами детского питания, которые могут обеспечить их необходимым количеством йода, остаются обогащенные микроэлементом искусственные молочные смеси (заменители женского молока) и каши на их основе. женского молока, Во втором полугодии жизни необходимо дополнительное назначение йода в составе фармакологических таблетированных препаратов и (или) продуктов прикорма (каши, натуральные продукты). Если мать кормит грудью, а йодную профилактику по каким-либо причинам не получает, ребенок нуждается в ежедневном приеме не менее 90 мкг. Дети в возрасте от 1 года до 3 лет Уровень содержания йода в соли при проведении массовых профилактических мероприятий соответствует потребностям взрослого человека, получающего от 4 до 10 г поваренной соли в сутки. У детей, особенно не достигших трехлетнего возраста, потребность в натрии в несколько раз ниже, а потребность в йоде лишь не намного меньше, чем у взрослых, и составляет 90 мкг в сутки.
Поэтому количество йода, получаемого ребенком с поваренной солью, не может быть достаточным. Для восполнения дефицита этого микроэлемента в данной возрастной группе в обязательном порядке должны использоваться физиологические дозы йода в составе таблетированных препаратов йодида калия. Пубертатный период В период полового созревания функция щитовидной железы претерпевает определенные изменения, связанные с адаптацией к быстрому темпу роста и развития. Рекомендуются такие же дозы йода, как и взрослым, — 150 мкг в сутки. Предпочтительным методом профилактики эндемического зоба у подростков можно считать назначение препаратов калия йодида.
Для лечения эутиреоидного эндемического зоба у детей и подростков, как правило, достаточно назначение препаратов йода в физиологической дозе 150–200 мкг в день. Нормализация размеров щитовидной железы происходит обычно в течение полугода. При отсутствии эффекта через 6 месяцев лечения препаратами йода назначают терапию препаратами тироксина. В этом случае после нормализации размеров щитовидной железы тиреоидные гормоны отменяют и назначают пожизненный прием йода в «поддерживающей» дозе 100– 150 мкг в сутки. Однако в каждом конкретном случае лечение проводится индивидуально. Цель работы. Оценить эффективность применения препаратов йода у беременных, кормящих матерей, детей первого года жизни целью профилактики йоддефицитных состояний Материалы и методы Проведено на базе КГБУЗ городской поликлинике № 15 в педиатрическом отделении. Проведен анализ ведения дородовых патронажей женщин состоящих на учете по беременности, своевременность постановки их на учет по беременность, сроков назначения и регулярности приема йодсодержащих препаратов, анализа амбулаторных карт детей первого года жизни, приема кормящими матерями йодсодержащих препаратов, рациональный выбор адаптированных смесей у детей , находящихся на искусственном вскармливании, приема йодсодержащих препаратов в течении первого года жизни на данных участках за 2010-2014 годы.
Проанализировано 486 дородовых патронажей, 1493 амбулаторных карт. Результаты и обсуждение В качестве препарата для профилактики был выбран йодомарин. Использование данного препарата в практике педиатрической на участках имеет применение более 10 лет. В связи с недостаточной информированностью матерей по проблеме йоддефицитных состояний и их последствий в течении последних пяти лет усилена работа с беременными, матерями детей первого года жизни с целью предотвращения йоддефицитных состояний. Профилактики рождения детей с ВПР, неврологическими заболеваниями, особенно предотвращения случаев кретинизма, профилактики анемии, нарушений физического развития, интеллектуальных нарушений. В результате работы надо отметить повышения процента беременных принимающих йодомарин во время беременность, В 2010г 87% применяли йодомарин во время беременности. В 2011г процент вырос до 90%., 2012г до 90.5%, 2013г до 92.5% . К 2014 процент беременных принимавших йодомарин во время беременности достиг 96.5%.
В качестве профилактики йоддефицитных состояний на первом году жизни рекомендовано употребление кормящими матерями йодомарина в дозе 200 мкгсутки и использование у детей на искусственном вскармливании только адаптированных смесей. У детей старше года применялся йодомарин в дозе 100 мкгсутки. В результате за последние 5 лет в поликлинике не было случаев рождения детей с врожденным гипотиреозом. Количество детей рожденных с транзиторными нарушениями щитовидной железы от 25 случаев в 2010 году, до 17 случаев в 2014 году. В результате за последние 5 лет отмечается снижение количества детей с формированием пороков развития, анемии, неврологическими расстройствами, задержкой физического развития на первом году жизни.
Источник
