Приступ удушья у ребенка 2 года

Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
Общие сведения
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.
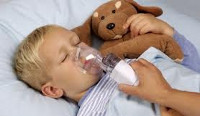
Бронхиальная астма у детей
Причины
Бронхиальная астма у ребенка возникает при участии генетической предрасположенности и факторов окружающей среды. У большинства детей с бронхиальной астмой имеется отягощенная наследственность по аллергическим заболеваниям – поллинозу, атопическому дерматиту, пищевой аллергии и др.
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители гриппа, парагриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
Патогенез
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Симптомы
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
При аускультации определяется жесткое или ослабленное дыхание с большим количеством сухих свистящих хрипов; при перкуссии – коробочный звук. Со стороны сердечно-сосудистой системы выявляется тахикардия, повышение АД, приглушение сердечных тонов. При длительности приступа бронхиальной астмы от 6 часов и более, говорят о развитии у детей астматического статуса.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
Диагностика
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
Лечение бронхиальной астмы у детей
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Прогноз и профилактика
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.
Источник
Автор Хусаинов Руслан Халилович На чтение 4 мин. Опубликовано 20.12.2020 14:54 Обновлено 20.12.2020 13:17
Знание того, как помочь, если ребенок начал задыхаться, может спасти ему жизнь. Удушье является основной причиной смерти среди маленьких детей, особенно младенцев в возрасте до 1 года. Задыхающийся ребенок нуждается в немедленной помощи. Очень важно позвонить в скорую помощь, чтобы врачи приехали как можно скорее. Это даст ребенку шансы на выживание.
Причины удушья
Удушье происходит, когда предмет блокирует дыхательные пути. У младенцев очень маленький диаметр дыхательных путей, а это значит, что даже маленькие предметы могут вызвать закупорку. Любая игрушка или другой предмет потенциально опасен.
Кашель – это не то же самое, что удушье. Кашель может означать, что что-то раздражает горло ребенка или что ребенок болен. Дети также могут кашлять при частичной блокировке дыхательных путей. Некоторые распространенные причины удушья включают:
- ребенок слишком быстро ест
- говорит, играет или подпрыгивает во время еды
- запихивает слишком много пищи в рот
- ест продукты, которые являются опасными, такие как арахис или черника
- кладет маленькие игрушки, такие как бусины или крошечные фигурки, в рот
- играет со сломанными игрушками, у которых оторвались мелкие детали
Признаки удушья у ребенка
Если ребенок может кашлять, плакать или говорить, значит дыхательные пути не полностью заблокированы. В таких случаях лучше всего поощрять кашель, а не пытаться удалить предмет. Ребенок может задохнуться, если:
- во время еды перестает дышать
- внезапно прекращает кашлять
- издает высокий свистящий звук
- появился синий оттенок губ или кожи
- выглядит испуганным
- теряет сознание
Как определить, находится ли младенец в сознании
Ребенок, находящийся без сознания, будет казаться спящим, однако его невозможно разбудить, и он может не дышать. Младенцы могут задыхаться во сне, поэтому ребенок, который перестает дышать во сне, синеет или не просыпается.
Что делать если ребенок начал задыхаться?
Если ребенок кашляет, следует поощрять его продолжать кашлять. Попытка помочь ребенку другим способом может загнать предмет глубже в горло. Однако если ребенок не может дышать, это означает, что предмет полностью заблокировал его дыхательные пути, и необходимы немедленные действия. Следует позвонить в неотложную помощь как можно скорее.
Если ребенку еще нет 1 года, можно выполнить следующие действия:
- Положите ребенка лицом вниз на руку взрослого так, чтобы голова была ниже тела. Убедитесь, что голова ребенка поддерживается и находится в безопасном положении. Необходимо избегать давления на спину или шею ребенка.
- Ладонью другой руки нанесите пять сильных ударов между лопатками. Шлепки должны быть достаточно сильными, чтобы помочь вытолкнуть предмет из дыхательных путей ребенка.
- Если предмет не двигается, положите ребенка на твердую поверхность. Поместите два пальца на грудину ребенка примерно на уровне сердца и надавите пять раз в быстром и сильном темпе, чтобы снабжать организм кислородом.
- Продолжайте чередовать удары по спине и толчки в грудь, пока не прибудет помощь.

Если ребенок перестает реагировать или находится в бессознательном состоянии, необходимо сосредоточиться на снабжении организма ребенка кислородом и выполнить следующие действия:
- Положите ребенка на спину на твердую плоскую поверхность, голова и шея должны находиться в нейтральном положении.
- Поместите два пальца в центр грудной клетки ребенка и сильно надавливайте. Повторите 30 раз со скоростью около 100 толчков в минуту.
- После 30 толчков в грудь проверьте, вышел ли предмет. Если нет, дайте ребенку кислород. Слегка вдохните в рот ребенка два раза.
- Чередуйте 30 толчков и два вдоха, пока не придет помощь.
Профилактика
Можно снизить риск удушья у ребенка:
- кормить ребенка только в присутствии взрослого, не кормить в машине или кроватке
- кормить ребенка в сидячем положении, не позволяя ему играть во время еды
- хранить мелкие предметы в недоступном месте
- не давать ребенку игрушки с мелкими деталями, особенно в коляске или кроватке
- не давать детям попкорн, чипсы, леденцы, жевательную резинку
- посетите занятия по оказанию первой помощи младенцам и искусственному дыханию
Заключение
Удушье может быть очень опасным, но быстрое реагирование помогут спасти жизнь ребенка. Лучший способ – это как можно быстрее обратиться за неотложной помощью. Родители или воспитатели могут удалить проглоченные предметы с помощью ударов по спине и толчков в грудь. Очень важно вызвать врача после приступа удушья, так как могут быть повреждены дыхательные пути ребенка или он мог получить другие травмы.
Научная статья по теме: Виноград является распространенной причиной удушья у детей.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Бронхиальная астма – хроническое аллергическое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторным эпизодам свистящих хрипов, одышке, чувству заложенности в груди и кашлю, особенно по ночам или ранним утром. Во время этих эпизодов обычно отмечают диффузную, вариабельную бронхиальную обструкцию, обратимую спонтанно или под действием лечения.
Коды по МКБ-10
- J45.0 Астма с преобладанием аллергического компонента.
- J45.1 Неаллергическая астма.
- J45.9 Астма неуточнённая.
- J46 Астматический статус [us asthmaticus].
Эпизоды тяжёлого обострения бронхиальной астмы, продолжающиеся более 24 ч, традиционно определяемые как астматический статус (us asthmaticus), в современных руководствах по респираторной медицине обозначают терминами: острая тяжёлая астма (acute severe asthma), жизнеугрожающая астма (life threatening asthma), астма, близкая к фатальной (near-fatal asthma). Во все определения вложен единый смысл – необычная тяжесть и резистентность к обычному бронходилатирующему лечению, а не только длительность развития приступа.
Эпидемиология бронхиальной астмы
Распространённость бронхиальной астмы у детей варьирует в различных странах и популяциях, однако среди хронической патологии органов дыхания она занимает ведущее место. Результаты крупных эпидемиологических исследований свидетельствуют, что своевременная диагностика бронхиальной астмы запаздывает, так, например, продолжительность периода между первыми симптомами болезни и установлением диагноза в среднем превышает 4 года. Такая ситуация может быть обусловлена в первую очередь незнанием практическими врачами чётких критериев диагностики бронхиальной астмы, нежеланием регистрации болезни из-за боязни ухудшить отчётные показатели, негативным отношением родителей ребёнка к данному диагнозу и др.
По данным D.B. Coultas и J.M. Saniet (1993), распространённость астмы варьирует в популяции в зависимости от половозрастных характеристик. Установлено, что в раннем возрасте чаще болеют мальчики, чем девочки (6% по сравнению с 3,7%), однако в пубертатном периоде частота заболевания одинакова у лиц обоих полов.
Более высокая распространённость бронхиальной астмы у детей характерна для экологически неблагополучных промышленных районов городов. У жителей города бронхиальная астма регистрируют чаще, чем у жителей села (7,1 и 5,7% соответственно). В исследованиях, выполненных в разных странах, показана большая распространённость бронхиальной астмы в регионах с влажным и тёплым климатом и меньшая – в высокогорных районах, что связанно с различным уровнем насыщенности воздуха аэроаллергенами. Несмотря на множество существующих гипотез, ни одна из них не объясняет в полной мере рост частоты бронхиальной астмы и других аллергических болезней.
[1], [2], [3], [4], [5], [6], [7], [8]
Причины бронихиальной астмы у детей
Бронхиальная астма может быть инфекционно-аллергической и аллергической природы. У детей чаще отмечают инфекционно-аллергическую форму. Среди антигенных факторов основную роль играют аллергены пищи, шерсть животных, домашняя пыль, пыльца растений, медикаменты, сыворотки. Аллергены реализуют бронхообструктивное действие по иммунным механизмам. Аллерген, соединяясь с фиксированными на мембране тучной клетки антителами (преимущественно IgЕ), образует иммунный комплекс. Иммунные комплексы активируют мембранные ферменты тучных клеток, повышается их проницаемость, освобождаются медиаторы анафилаксии (гистамин, серотонин и др.), которые реализуют триаду синдрома бронхиальной обструкции отек, гиперкапния и бронхоспазм.
Причины бронхиальной астмы
Симптомы бронихиальной астмы у детей
Для бронхиальной астмы характерны раздражительность, снижение аппетита, потливость, гиперемия склер, жажда и полиурия, неглубокий сон. Основные симптомы – кашель, приступы удушья (чаще ночью), затруднение выдоха. В акте дыхания участвует вся вспомогательная мускулатура, экскурсия грудной клетки резко снижена, свистящее дыхание слышно на расстоянии. Лицо синеет, губы отекают, веки набухают, ребёнок садится, упираясь локтями. С развитием приступа нарастает гиперкапния. Наиболее опасно развитие астматического статуса.
Астматический статус – затяжной приступ бронхиальной астмы, не купируемый одноразовым введением бронхолитиков. В основе АС лежит рефрактерность бета2-адренорецепторов.
Симптомы бронхиальной астмы
Классификация бронихиальной астмы
По происхождению:
- инфекционно-аллергическая,
- аллергическая.
По типу:
- типичная,
- атипичная.
По тяжести:
- легкая,
- среднетяжёлая,
- тяжелая.
[9], [10], [11], [12], [13], [14], [15], [16], [17]
Диагностика бронихиальной астмы
В анализе крови во время приступа выявляют лейкопению, тромбоцитопению и повышение СОЭ. Чаще диагноз основан на клинической картине. Иногда наличие влажных хрипов на вдохе и выдохе позволяет ошибочно заподозрить мелкоочаговую пневмонию. Дифференциальную диагностику проводят со следующими заболеваниями:
- дисфункция голосовых связок,
- бронхиолит,
- аспирация инородных тел,
- муковисцидоз,
- трахео- или бронхомаляция,
- бронхолёгочная дисплазия,
- облитерирующий бронхиолит,
- стеноз дыхательных путей вследствие гемангиом или других опухолей.
Диагностика бронхиальной астмы
[18], [19], [20], [21], [22], [23]
Какие анализы необходимы?
Лечение бронихиальной астмы
Показания к госпитализации в отделение реанимации и интенсивной терапии:
- Затрудненное дыхание в покое, вынужденное положение, возбуждение, сонливость или спутанное сознание, брадикардия и одышка.
- Наличие громких свистящих хрипов.
- ЧСС более 120-160 в мин.
- Отсутствие быстрой и явной реакции на бронхолитик.
- Отсутствие улучшения после начала лечения глюкокортикоидами в течение 2-6 ч.
- Дальнейшее ухудшение состояния.
Медикаментозное лечение бронихиальной астмы у детей
Препараты для лечения бронихиальной астмы вводят внутрь, парентерально и ингаляционно.
Мембраностабилизирующие препараты
Кромоны
- кромоглициевая кислота,
- недокромил
Кромоглициевую кислоту и недокромил применяют для лечения лёгкой, интермиттирующей и персистирующей бронхиальной астмы. Недокромил позволяет уменьшить тяжесть и продолжительность бронхоконстрикции.
Терапевтический эффект кромоглициевой кислоты связан со способностью предупреждать развитие ранней фазы аллергического ответа посредством блокирования высвобождения медиаторов аллергии из тучных клеток и базофилов. Кромоглициевая кислота уменьшает проницаемость слизистых оболочек и снижает бронхиальную гиперреактивность. Препарат назначают при легкой и среднетяжелой формах бронихиальной астмы по 1-2 ингаляции в сутки в течение не менее 1,5-2 мес. Длительное применение кромоглициевой кислоты обеспечивает устойчивую ремиссию.
Недокромил подавляет как раннюю, так и позднюю фазу аллергического воспаления путем ингибирования высвобождения из клеток слизистой оболочки дыхательных путей гистамина, лейкотриена С4, простогландина Б, хемотаксических факторов. Обладает в 6-8 раз более выраженной, по сравнению с кромоглициевой кислотой, противовоспалительной активностью. Назначают по 2 ингаляции 2 раза в день, курс лечения не менее 2 мес.
Среди препаратов, способных подавлять высвобождение медиаторов аллергического воспаления и вызывать блокаду Н1-рецепторов гистамина, следует отметить кетотифен, который применяют в основном у детей раннего возраста. В настоящее время изучают новый класс противоастматических средств – антилейкотриеновые препараты монтелукост и зафирлукаст.
Ингаляционные глюкокортикоиды
Самые эффективные в настоящее время препараты для контроля бронхиальной астмы. У детей школьного возраста поддерживающая терапия ингаляционными глюкокортикоидами позволяет уменьшить частоту обострений и количество госпитализаций, повышает качество жизни, улучшает функцию внешнего дыхания, снижает гиперреактивность бронхов и уменьшает бронхоконстрикцию при физических нагрузках. Ингаляционные глюкокортикоиды оказывают хороший эффект и у детей дошкольного возраста. Ингаляционные глюкокортикоиды – единственные препараты базисной терапии для детей младше 3 лет. В педиатрической практике применяют следующие ингаляционные глюкокортикоиды беклометазон, флутиказон, будесонид. Применение ингаляционных глюкокортикоидов в дозе 100-200 мкг/сут не оказывает клинически значимых побочных эффектов, однако применение высоких доз (800 мкг/сут) приводит к торможению процессов образования и деградации кости. Лечение ингаляционными глюкокортикоидами в дозе менее 400 мкг/сут обычно не сопровождается значимым угнетением гипоталамо-гипофизарно-надпочечниковой системы и не повышает частоты развития катаракты.
Предпочтение отдают ингаляционному способу введения. Его основные преимущества:
- непосредственное поступление лекарственных средств в дыхательные пути,
- быстрое начало действия,
- снижение системной биодоступности, что сводит к минимуму побочные эффекты.
В случае недостаточной эффективности ингаляционных глюкокортикоидов назначают глюкокортикоиды внутрь или парентерально. По продолжительности действия глюкокортикоиды подразделяют на препараты короткого (гидрокортизон, преднизолон, метилпреднизолон), среднего (триамцинолон) и длительного (бетаметазон, дексаметазон) действия. Эффект от препаратов короткого действия длится 24-36 ч, среднего – 36-48 ч, длительного – свыше 48 ч. Бронхолитические препараты.
Бета2-Адреномиметики
По продолжительности действия симпатомиметики под-разделяют на препараты короткого и пролонгированного действия. Бета2-Адреномиметики короткого действия (сальбутамол, тербуталин, фенотерол, кленбутерол) используют для оказания экстренной помощи. Среди Бета2-адреномиметиков пролонгированного действия выделяют два типа препаратов:
- 12-часовые формы на основе соли гидроксинафтойной кислоты салметерола (серетид),
- препараты с контролируемым выходом лекарственного вещества на основе сальбутамола сульфата (сальтос).
[24], [25], [26], [27], [28], [29]
Метилксантины
Теофиллин улучшает функции легких даже в дозах ниже обычно рекомендуемого терапевтического диапазона. Фармакологическое действие теофиллинов основано на ингибировании фосфодиэстеразы и увеличении содержания циклического аденозинмонофосфата, который обладает способностью уменьшать сократительную активность гладкой мускулатуры бронхов, сосудов мозга, кожи и почек. Выделяют препараты короткого и пролонгированного действия. Теофиллин короткого действия (аминофиллин) используют для купирования острых приступов бронхоспазма. При тяжелых приступах аминофиллин применяют внутривенно в суточной дозе 5-10 мг/кг у детей до 3 лет и 10-15 мг/кг у детей от 3 до 15 лет.
Аминофиллин – препарат пролонгированного действия, вводится из расчета 5-6 мг/кг в течение 20 мин (при необходимости введение можно повторить через 6 ч) Максимальная суточная доза – 20 мг/кг.
Неотложная терапия при бронихиальной астме
Препараты выбора для лечения острого бронхоспазма – бета2-адреномиметики быстрого действия (сальбутомол, фенотерол), аминофиллин.
Важное место в лечении приступа бронхообструкции занимает внутривенное применение глюкокортикоидов (1-2 мг/кг по преднизолону), которые восстанавливают чувствительность бета2-адренорецепторов к адреномиметикам.
При отсутствии эффекта вводят 0,1% раствор эпинефрина (не более 0,015 мг/кг). Использование малых доз эпинефрина обосновано избирательной чувствительностью к нему бета2-адренорецепторов бронхов и позволяет рассчитывать на лечебный эффект с минимальным риском осложнений со стороны сердечно-сосудистой системы. После купирования приступа продолжают внутривенное капельное введение эпинефрина со скоростью 0,5-1 мкг/(кгхч).
В отделение реанимации больные поступают с выраженными признаками дыхательной недостаточности. Клинический опыт показывает, что пациенты легче переносят гиперкапнию, чем гипоксемию.
В последние годы изменилось отношение к раннему переводу больных на ИВЛ. Это обусловлено применением жестких условий вентиляции, которые приводят к тяжёлым осложнениям. Улучшения оксигенации достигают путем проведения неинвазивной вентиляции легких с поддержкой давлением. Хороший эффект при купировании астматического статуса оказывают ингаляционные анестетики есть сообщения об успешном применении кетамина в дозе 1-2 мг/кг.
Лечение бронхиальной астмы
[30], [31], [32], [33], [34], [35], [36], [37], [38], [39]
Прогноз при бронхиальной астме у детей
У детей с повторяющимися эпизодами свистящих хрипов на фоне острой вирусной инфекции, не имеющих признаков атопии и атопических заболеваний в семейном анамнезе, симптомы обычно исчезают в дошкольном возрасте, и бронхиальная астма в дальнейшем не возникают, хотя возможно сохранение минимальных изменений функции лёгких и бронхиальной гиперреактивности. При возникновении свистящих хрипов в раннем возрасте (до 2 лет) при отсутствии других симптомов семейной атопии вероятность того, что они будут сохраняться и в более позднем возрасте, невелика.
Источник
