Отклонения от развития у новорожденного ребенка

Детские неврологические проблемы являются проблемой современного общества. Отрицательные факторы – неблагоприятная экологическая обстановка, стрессы во время беременности, нерациональное питание, сказываются на состоянии нервной системы младенцев. Неврология у новорожденных, по данным исследований ВОЗ, наблюдается примерно у четырех из пяти младенцев.
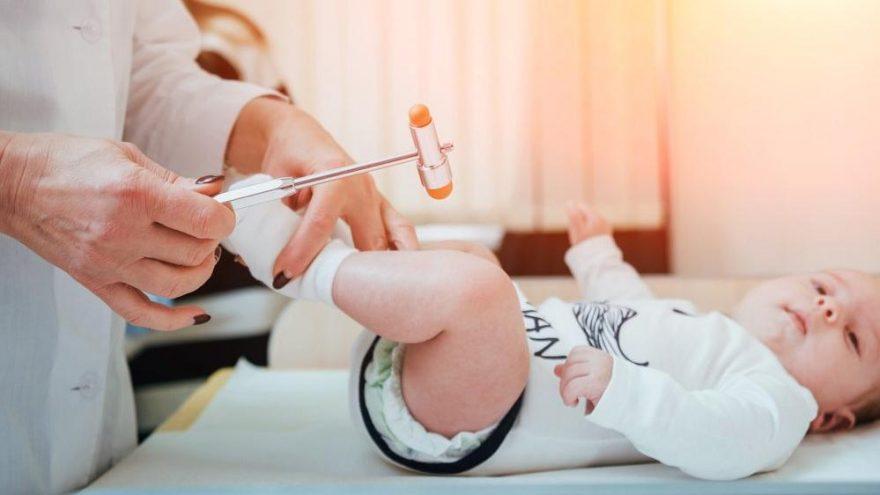
Неврология у новорожденных
Особенности детской нервной системы
Нервная система ребенка начинает развиваться еще во внутриутробном периоде. Доктор Комаровский указывает на такие ее основные особенности:
- К концу внутриутробного периода нервная система уже полностью сформирована.
- Ребенок рождается с незрелой нервной системой.
- Развитие ткани головного мозга происходит после рождения.
- Мозг новорожденного имеет почти все извилины.
- Наиболее зрелым к моменту рождения является спинной мозг.
Обратите внимание! При рождении масса мозга составляет ¼ веса мозга взрослого человека. К концу второго года она достигает 80% от массы взрослого мозга.
Основные рефлексы новорожденных
У новорожденных проверяют такие основные группы рефлексов:
- Корневой. Если прикоснуться к уголкам губ, то малыш поворачивает головку и открывает рот.
- Сосательный. При прикосновении к губам наблюдаются ритмичные движения.
- Хватательный. При поглаживании детской ладони пальцы сжимаются в кулачок.

Хватательный рефлекс
- Ладонно-ротовой. При надавливании на ладонь малыш открывает рот, наклоняя головку.
- Рефлекс Моро. При ударе по поверхности, где лежит грудной ребенок, он разводит руки в стороны, потом делает обхватывающее движение.
- Защитный. Если положить ребенка на живот, то он поворачивает голову в сторону.
Симптомы неврологии у грудничков
Неврологическая симптоматика у новорожденных может проявляться в:
- повышенной нервной возбудимости;
- дрожании конечностей;
- частых срыгиваниях;
- двигательных нарушениях;
- расстройствах сна;
- повышениях тонуса мышц;
- нарушении регуляции внутричерепного давления.
Наблюдаются и признаки заболеваний вегетативной нервной системы:
- судороги;
- наличие мраморного оттенка кожи;

Мраморность кожи у новорожденного
- влажные и холодные конечности;
- повышенная чувствительность к смене погодных условий.
Появление симптомов неврологии у новорожденных является поводом для немедленного обращения к врачу.
Причины развития патологи
Основными причинами развития неврологических заболеваний у малышей являются:
- родовая травма;
- кислородное голодание;
- осложненные роды;
- токсикоз женщин во время беременности;
- неблагоприятная наследственность.
Основные виды заболеваний
Вот какие неврологические заболевания бывают у новорожденных чаще всего:
- Гипоксически-ишемическое поражение центральной нервной системы. Оно развивается на фоне гипоксии плода во время беременности.
Опасно! Тяжелое кислородное голодание плода повышает риск нарушений интеллекта, детского церебрального паралича или судорожного синдрома.
- Родовые травмы. К ним относятся все неврологические расстройства у новорожденных, появившиеся после прохождения ребенка по родовым путям.
- Гидроцефалия. Это избыточное накопление спинномозговой жидкости в желудочках мозга. Заболевание приводит к деформациям черепа.
Гидроцефалия
Когда можно заметить нарушения
Если подозревается неврология у грудничков симптомы ее могут проявляться уже с первых недель жизни. Уже в это время можно заметить:
- отсутствие сосательного рефлекса;
- отсутствие защитного рефлекса;
- угнетение реакции автоматической ходьбы;
- отсутствие зажимания предмета или пальца;
- асимметричность рефлекторного ответа в ногах;
- патологическое выпирание родничка.
До года можно заметить такие признаки неврологии у грудничков:
- мраморность кожи, наличие полос на ней (этот симптом является физиологичным в первые годы жизни);
- ускоренный рост головы;
- косоглазие.
К чему приводит промедление
Неврологические проявления у новорожденных не всегда бывают ярко выраженными. Иногда заметить развитие серьезного заболевания может только врач. Опасность игнорирования симптомов неврологических заболеваний в том, что они приводят к прогрессированию патологий.
Ряд проявлений неврологического заболевания требует немедленного врачебного вмешательства.
Невролог для грудничка
Осмотр ребенка детским неврологом необходим для оценки общего состояния малыша и сбора анамнеза. Врачу во время приема важна такая информация:
- какая по счету беременность, и не было ли у матери вредных привычек;
- наличие заболеваний во время беременности;
- была ли угроза ее прерывания;
- не было ли токсикоза.
При общем осмотре ребенка до года оцениваются:
- форма и размер черепа;
- размер большого родничка;
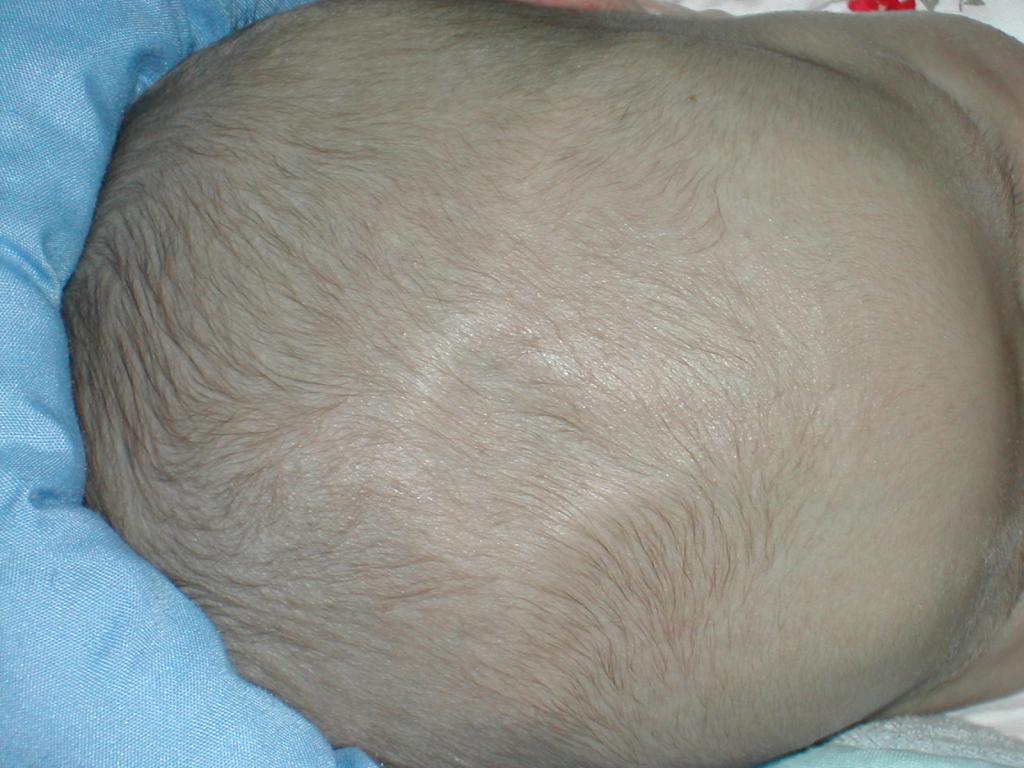
Родничок у ребенка
- аномалии развития ушных раковин, глаз.
Важно! Детский невролог должен осматривать ребенка в возрасте 1, 3, 6 мес. Если малыш развивается без отклонений, то следующий осмотр на предмет симптомов заболеваний по неврологии у детей до года должен произойти в 12 месяцев. В случае отклонений в развитии невролог для грудничка должен вызываться каждый месяц.
Также особое внимание уделяется безусловным рефлексам. После 3, максимум 4 месяцев они должны постепенно угасать. Наличие неврологических симптомов у младенцев, связанных с патологическими безусловными рефлексами, является поводом для госпитализации в детское отделение.
При достижении одного месяца
Невролог следит, появились ли у ребенка характерные признаки, свидетельствующие о нормальном развитии. В одномесячном возрасте карапуз должен удерживать на короткое время головку, лежа на животике, фиксировать взгляд на ярком предмете или лице матери. В этом же возрасте младенец начинает гулить.
При достижении трех месяцев
Невролог фиксирует, как в трехмесячном возрасте ребенок может длительно удерживать голову. Он начинает самостоятельно переворачиваться на спину, хватать игрушки в руки и рассматривать их.
В полугодовалом возрасте
В это время ребенок способен откликаться на имя, различать своих и чужих, активно лепетать, становиться на четвереньки. Также он пытается садиться. Невролог должен следить за всеми изменениями.
Дети постарше
К 9-месячному возрасту врач должен зафиксировать такие изменения:
- малыш может стоять, держась за опору;
- приседать;
- выполнять самые простые просьбы.
Диагностика заболевания у грудных малышей
Для диагностики новорожденного невропатолог применяет такие исследования:
- Допплерографию. Она позволяет визуализировать работу сосудов головы, шеи.
- УЗИ сосудов.
УЗИ сосудов ребенку
- ЭхоЭГ. С ее помощью регистрируют электрическую активность головного мозга.
- Компьютерная или магнито-резонансная томография позволяет получить полную картину работы мозга.
Детские болезни нервной системы следует диагностировать и лечить как можно раньше. Только так развитие ребенка будет полноценным. Промедление с началом лечения неврологии у младенцев вызывает серьезные осложнения.
Видео
Источник

фото: Newborn Baby photographers Carrie Sandoval and Brittany Woodall
Как определить «границы физиологической нормы»?
Процесс появления на свет является безусловным стрессом для организма, связанным с перестройкой всех органов и систем, а также тяжелой физической нагрузкой. Сразу после рождения условия обитания малыша радикально меняются, новорожденный попадает в непривычную для него окружающую среду. Температура здесь значительно ниже той, к которой он привык в утробе матери, появляется гравитация, возникают новые ощущения, поступающие от органов чувств, – зрительные образы, звуки, прикосновения. Начинается новый для него тип дыхания (легочный) и новый тип пищеварения.
Эти перестройки и переживания связаны с изменениями во всех органах и системах. Именно они и вызывают так называемые «транзиторные», или переходные, состояния. Возникают после родов и через некоторое время проходят бесследно. Но при определенных условиях «физиологические транзиторные состояния» могут перейти в патологические и стать причиной заболеваний.

фото: Newborn Baby photographers Carrie Sandoval and Brittany Woodall
Я считаю, что родителям важно знать симптомы переходных состояний и границы, за которыми норма превращается в патологию, требующую обращения к квалифицированному специалисту.
Переходных состояний много, потому что все системы органов претерпевают изменения. У некоторых детей они проходят незаметно (при этом лабораторная диагностика может выявить их наличие у каждого ребенка).
1. Потеря веса
Физиологическая потеря веса происходит у всех новорожденных независимо от массы тела при рождении. Потому, что, во-первых, во время родового стресса запускается механизм усиленного обмена веществ (ребенок активно расходует энергию при рождении), и во-вторых, после стресса организм обычно выводит определенное количество жидкости, а источника достаточного восполнения ее пока нет (так как нет большого количества молозива и молока).
В первые сутки–двое малыш расходует «резервные запасы» (скопления подкожного жира в отдельных частях тела). Норма потери массы – 6–7 % от массы при рождении. Доношенный ребенок на 10-й день после родов, а недоношенный – на 14-й, весит столько же, сколько при рождении. Скажу сразу, что для нормального функционирования органов и прибавки в весе необходим адекватный тепловой режим, о котором упомяну позже.
Если у новорожденного не происходит физиологической потери массы тела, то можно говорить о задержке жидкости в организме, связанной, скорее всего, с патологией мочевыводящей системы. Такая ситуация требует срочного обращения к врачу.

фото: Newborn Baby photographers Carrie Sandoval and Brittany Woodall
2. Транзиторное нарушение теплового обмена или «транзиторная лихорадка»
У малыша может незначительно повышаться температура, потому как процессы терморегуляции у него незрелы. Нормальная температура тела ребенка – до 37 градусов. Измерение лучше проводить в паху, ртутным термометром.
Малыши не могут удерживать постоянную температуру тела и очень чувствительны к изменениям температуры окружающей среды. Неустойчивость центра терморегуляции приводит к легкому наступлению переохлаждения или перегрева. Обусловлено это особенностями кожи, бедной потовыми железами и богатой кровеносными сосудами.
Важно соблюдать нормальный температурный режим в комнате малыша: 22 градуса для доношенных детей и 24 градуса для недоношенных и маловесных. Это лишь ориентировочные цифры. Существуют индивидуальные особенности реакций детей на изменение температуры. Поэтому зачастую комфортную температуру нужно подбирать, ориентируясь на предпочтения ребенка.

фото: Newborn Baby photographers Carrie Sandoval and Brittany Woodall
3. Половой криз
Половой криз обусловлен воздействием материнских гормонов на органы-«мишени» малыша. Это явление наиболее часто наблюдается у девочек. Оно выражается в том, что половые органы увеличиваются в размерах, увеличиваются и нагрубают молочные железы, из сосков могут выделяться капли молозива. Эту ситуацию можно наблюдать и у девочек, и у мальчиков. При обнаружении данного состояния нельзя пытаться выдавливать молозиво – это больно. Отличие от патологического процесса – мастита новорожденного – заключается в отсутствии повышенной температуры и болезненности при прикосновении к груди ребенка.
У девочек 2–3 дней жизни иногда наблюдаются менструальноподобные выделения из влагалища. Объём выделившейся крови может приблизительно составлять одну чайную ложку. Продолжаются такие выделения как обычные месячные: 3–5 дней.
У девочек также встречается «транзиторный десквамативный вульвовагинит» – обильные слизистые выделения из половых путей. Он может продолжаться до 3–4 недель. Выделения не причиняют беспокойства, влагалище при этом не красное.
Любые проявления полового криза проходят сами и вмешательства не требуют.

фото: Newborn Baby photographers Carrie Sandoval and Brittany Woodall
4. Транзиторная диспепсия
Эта ситуация связана с заселением доселе стерильного кишечника флорой, которую малыш получает во время и сразу после родов от матери, а также от людей, которые за ним ухаживают. Не всегда заселение идет равномерно и только «правильной» флорой. «Борьба за территории» вызывает различные процессы в кишечнике.
У здорового малыша при нормальной материнской флоре все заканчивается благополучно. При «плохой» флоре матери, где много патогенных или условно патогенных микробов, подобное состояние может перерасти в инфицирование. Чаще так бывает у недоношенных, незрелых, маловесных детей.
Также на первой неделе жизни наблюдается расстройство стула. Связано это с тем, что с началом питания первый раз включаются в работу пищеварительные ферменты, железы пищеварения, желчный пузырь. У новорожденного все эти процессы не всегда происходят слаженно и последовательно. Первый стул ребенка – это меконий, темно-зеленый, пастообразный. Дальше начинает образовываться стул переходный – неоднородный, зелено-желтый, с комочками, в нем иногда можно обнаружить немного слизи. К концу первой недели стул устанавливается.

фото: Newborn Baby photographers Carrie Sandoval and Brittany Woodall
5. Мочекислый инфаркт
Это транзиторное состояние органов мочевыделения, связанное с адаптацией, изменением обмена веществ, уменьшением объема мочи. Вследствие этого повышается концентрация мочи, в почечных лоханках откладываются кристаллы солей мочевой кислоты. Моча становится более мутной, от желтого до кирпичного цвета, возможна кристаллизация солей на пеленке. Выглядят эти кристаллы как пятно насыщенного кирпичного цвета.
Если ситуация длится более 12–18 часов – это повод допоить малыша водой из ложечки.

фото: Newborn Baby photographers Carrie Sandoval and Brittany Woodall
6. Транзиторный иммунодефицит
Новорожденный очень уязвим для инфекций. Ребенок рождается стерильным. У него незрелы барьерные свойства кожи, не сформированы защитные механизмы слизистых. После рождения все полости (носоглотка, верхние дыхательные пути, кишечник, половые органы) заселяются бактериальной флорой. Массированное воздействие «новой» флоры и незрелость защиты организма на первой неделе жизни объясняют «транзиторный иммунодефицит». Поэтому риск инфицирования новорожденного от больного человека или «здорового» носителя патогенных микробов и вирусов значительно выше, чем у грудного ребенка.
Необходимо упомянуть физиологическую для новорожденного рану – пупочную. При определенных условиях или при отсутствии правильной гигиены кожи ребенка и матери, пупочная ранка становится прекрасными входными воротами для любой инфекции.
Любое покраснение пупочной ранки или поверхности вокруг нее, если она мокнет или есть выделения – повод для обращения к врачу.

фото: Newborn Baby photographers Carrie Sandoval and Brittany Woodall
7. Транзиторные состояния кожи
Кожа – очень важный для ребенка орган. Она выполняет функцию защиты от инфекций, является органом выделения и терморегуляции. Кожа новорожденного и грудного ребенка может многое сказать о том, что происходит в жизни малыша. Она покажет, правильно ли питается мама, хорошо ли вы подобрали одежду для него, подходит ли вода вашего жилища для купания.
Многие патологические процессы, протекающие в организме ребенка, можно «читать» по коже. Перечисленные ниже явления считаются нормальными состояниями кожи новорожденного.
- Простая эритема – это покраснение кожи. Его можно наблюдать через 6–12 часов после рождения. К концу первой недели жизни избыточное покраснение должно пройти. Такое покраснение вызвано, прежде всего, привыканием кожи к контакту с воздухом.
- Шелушение кожи. Встречается оно чаще у переношенных малышей, родившихся позже 42 недель беременности. Через неделю–полторы шелушение проходит. Рекомендую мазать складки, находящиеся у ладоней и стоп миндальным маслом, потому что на сгибах сухая кожа может трескаться, доставляя малышу неприятные ощущения.
- Токсическая эритема – пятна размером с копейку, с серовато-желтыми уплотнениями в центре. Обычно они располагаются на конечностях, вокруг суставов и на груди. Появляются они на 1 день после родов, исчезают обычно через 2–3 дня. Самочувствие ребенка не нарушено. Однако эти пятна могут зудеть, поэтому одежда должна быть не жесткой и не плотно прилегать к этим элементам на коже.
- Милиа – так называются белые узелки на крыльях носа, переносице и на лбу. Это закупоренные узкие сальные протоки. Они откупориваются самостоятельно на протяжении 1–2 недель жизни.
- Монгольские пятна. Они имеют цвет от голубого до бледно-серого и похожи на синяки. Такие пятна встречаются на спине и ягодицах, иногда – на ногах и плечах, у девяти из десяти детей, чьи родители принадлежат к черной, азиатской или индейской расе. Эти едва заметные пятна также достаточно часто встречаются у детей Средиземноморского региона, но очень редко – у светловолосых и голубоглазых младенцев.
- «Пятна аиста». Эти оранжево-розовые пятна могут появляться на лбу, веках, на затылке они встречаются на том месте, за которое аисты носят младенцев, чем и объясняется их народное название «пятна аиста». Они светлеют в первые два года жизни ребенка и становятся заметными только тогда, когда ребенок плачет или сильно напрягается.

фото: Newborn Baby photographers Carrie Sandoval and Brittany Woodall
8. Физиологическая желтуха новорожденных
Желтухой называется окрашивание слизистых оболочек, склер, кожи в желтый цвет. У новорожденных она может возникать как физиологическое транзиторное состояние, так и проявление какого-либо заболевания. Если физиологическая желтуха вмешательств не требует и проходит быстро и бесследно, то патологическая желтуха часто требует немедленных мер для предотвращений серьезных осложнений со стороны нервной системы.
Все виды желтух объединены общим признаком – гирпербилирубинемией (повышенным содержанием желчного пигмента в крови). От наличия в крови этого пигмента и зависит яркость окраски кожи – от светло-лимонного до оранжевого цвета. Прокрашивание также может быть зеленым и оливково-желтым.
Билирубин образуется при распаде гемоглобина разрушенных эритроцитов. Длительность жизни эритроцита взрослого человека составляет 80–120 дней. У новорожденных этот срок равен 5–7 дням. Связано это с тем, что гемоглобин плода в первые две недели жизни замещается «взрослым» гемоглобином.
Отслужившие эритроциты распадаются, высвобождая в кровь билирубин. Клетки печени активно участвуют в переработке и выведении билирубина из организма. Вот почему при незрелости и заболеваниях печени мы имеем затяжную или сильную желтуху, а это уже повод для обращения к врачу.
Билирубин является токсином для центральной нервной системы. Его токсический эффект проявляется при определенной концентрации в крови. Для каждого ребенка он зачастую разный – это зависит от срока родов, степени зрелости и сопутствующих патологий.
Желтеть малыш начинает с лица и головы, потом желтушное прокрашивание «сползает» вниз по телу малыша. Определять интенсивность желтухи лучше при дневном освещении, у окна. Лампы дневного света и другое электрическое освещение может сильно исказить визуальную оценку цвета кожи.
Вот основные характеристики физиологической желтухи:
- она возникает на 2–3-й день жизни малыша;
- достигает максимума на 4–5-й день;
- исчезает к 10-му дню у зрелых новорожденных, у незрелых может держаться 2-3 недели;
- при физиологической желтухе не страдает общее состояние ребенка;
- концентрация билирубина в крови не превышает 180 мкмоль/л;
- она не требует лечения.
Причины физиологической желтухи:
- Массивное разрушение эритроцитов, обусловленное физиологической реакцией смены «фетального» гемоглобина на «взрослый».
- Физиологическая незрелость печени, при которой ее ферменты не справляются с прибывающим билирубином.
Патологические желтухи
Определюсь, что целью данной статьи не является подробное изложение причин и методов лечения патологических состояний. Поэтому я не буду подробно описывать все проблемы, которые сопровождаются патологическими желтухами.
Выделю признаки, которые позволят отличить норму от патологии. Для дифференциальной диагностики будет достаточно лишь одного из перечисленных ниже признаков.
Поводом для обращения к врачу будут желтухи:
- которые появляются до 2-х полных суток жизни малыша и, соответственно, желтухи, обнаруженные при осмотре только что родившегося ребенка;
- длительностью более 10–14 дней;
- со значительным повышением билирубина в биохимическом анализе крови (выше 180 мкмоль/л);
- когда желтушное прокрашивание затрагивает голени;
- когда желтушное прокрашивание охватывает ладони и стопы, обращаться за помощью нужно без промедлений;
- когда появление желтухи сопровождается изменением общего состояния малыша (плохое и вялое сосание, длинный глубокий сон, громкий, пронзительный плач, скудный стул, отеки, осиплость голоса, сильный тремор);
- при появлении обесцвеченного стула;
- при сильном беспокойстве во время или после еды, вплоть до отказа от еды при явных признаках голода.
В заключение, обращаясь к состоявшимся и будущим родителям, хочу сказать, что если вы затрудняетесь самостоятельно с уверенностью отличить норму развития ребенка от патологии – не стесняйтесь обращаться за помощью к специалистам, к тем, кому вы доверяете. Особенностью новорожденного ребенка является быстрое развитие патологического процесса и невозможность его очевидного определения при отсутствии обширного опыта. Специалист нужен для того, чтобы успокоить вас при беспочвенном беспокойстве, или для того, чтобы вовремя выявить проблему и приступить к ее решению.
Источник
