Острый парапроктит у ребенка 2 года
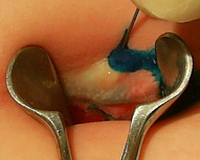
Парапроктит у детей – это острое или хроническое воспаление клетчатки вокруг прямой кишки, возникающее в ответ на проникновение болезнетворных микроорганизмов. Заболевание проявляется интоксикационным синдромом, болью в тазу, прямой кишке, усиливающейся при дефекации. У младенцев преобладают неспецифические симптомы: вялость, отказ от кормления, постоянный монотонный крик. При осмотре выявляют покраснение и отечность зоны вокруг ануса. Диагностика включает физикальное обследование, сонографию перианальной области, лабораторные анализы. Для лечения парапроктита проводят хирургическое вскрытие и дренирование гнойника.
Общие сведения
Парапроктит встречается, по разным данным, у 1-7% детей, находящихся в хирургическом стационаре по поводу гнойных инфекций. Заболевание в 60% случаев поражает младенцев в возрасте до года, мальчики болеют чаще девочек. Актуальность проблемы обусловлена быстрым распространением воспаления из-за незрелости иммунных реакций в детском возрасте, что создает предпосылки для хронизации процесса и развития осложнений. Хотя детские хирурги часто сталкиваются с парапроктитом, его этиопатогенетические особенности недостаточно изучены.

Парапроктит у детей
Причины
Основной этиологический фактор парапроктита у детей – кишечная палочка, которая составляет до 49% случаев инфицирования. Частые возбудители воспаления – клебсиелла, протей, стафилококки и стрептококки. Иногда высеивается смешанная микрофлора. Для развития воспалительного процесса необходимо наличие предрасполагающих факторов, к которым относят:
- Дисбиоз кишечника. Преобладание патогенной микрофлоры (стафилококков, некоторых штаммов кишечной палочки) наблюдается у младенцев до 1 года, у которых пока не сформировалась нормальная микробиота. В толстой и прямой кишке усиленно размножаются болезнетворные бактерии, вызывающие тяжелое гнойное воспаление.
- Недостаточность иммунитета. У детей клеточные и гуморальные звенья иммунной системы работают не так активно, а местные защитные факторы кишечника еще не до конца сформированы. Это повышает риск распространения процесса из просвета и стенки кишечника в параректальную зону.
- Сопутствующие болезни. Наличие инфекционных или соматических патологий снижает защитные силы организма ребенка и делает его более уязвимым по отношению к бактериям. В такой ситуации вероятность развития парапроктита в 2,2 раза выше, если присутствуют другие факторы риска.
Патогенез
У детей инфицирование параректальной клетчатки в основном происходит через аномально глубокие крипты и синусы, в которых скапливаются бактерии. Реже микроорганизмы попадают в окружающие ткани через поврежденную слизистую прямой кишки или кожу вокруг анального отверстия. Иногда болезнь становится результатом генерализованного септического процесса, что больше характерно для новорожденных.
Острый парапроктит начинается с поражения анальных крипт и желез с дальнейшим распространением по жировой клетчатке. При взаимодействии бактерий с иммунными клетками развиваются альтерация и экссудация, в тканях накапливается гной, формируется абсцесс. В дополнение к местным изменениям возникает эндогенная интоксикация организма, которая усугубляет состояние ребенка.
Классификация
По течению выделяют острый парапроктит и его хроническую форму (свищи прямой кишки). В зависимости от расположения гнойного очага бывает подкожный и подслизистый вид заболевания – самые частые варианты у детей, реже встречается ишиоректальный и пельвиоректальный варианты. Большое практическое значение в детской хирургии имеет классификация парапроктита по этиопатогенезу, согласно которой выделяют 3 разновидности воспаления:
- Банальный (простой) парапроктит. Воспаление спровоцировано неспецифическими микроорганизмами, живущими в просвете толстого кишечника. Основной вариант патологии у детей.
- Специфический парапроктит. Он вызван клостридиями, актиномицетами или туберкулезной палочкой. В педиатрической практике встречается редко, составляет не более 1% от всех случаев болезни.
- Посттравматический парапроктит. Развивается при механическом повреждении перианальной зоны либо как осложнение инвазивных медицинских манипуляций и хирургических операций. Чаще диагностируется у детей старшего возраста.

Возможно, здесь скрыты откровенные изображения половых органов
Парапроктит у грудного ребенка
Симптомы
У новорожденных и детей раннего возраста вследствие отсутствия жалоб ориентируются на объективные признаки болезни. Родители замечают припухлость и сильное покраснение вокруг заднепроходного отверстия, кожа горячая на ощупь. При крупном очаге парапроктита отмечается деформация ануса, удается прощупать участки размягчения тканей. При этом ребенок становится вялым и сонливым, отказывается от груди или приема пищи, у него повышается температура.
В старшем возрасте характерны те же объективные симптомы, но они дополняются жалобами. Ребенок сообщает о боли внизу живота, в пояснице или области заднего прохода. Неприятные ощущения усиливаются при опорожнении кишечника, из-за чего дети могут подавлять позывы к дефекации. Возможны проявления интоксикационного синдрома: ломота в теле, головные боли, чувство жара или озноба. Температура повышается до фебрильных цифр.
Осложнения
Наиболее распространенное последствие вовремя не вылеченного парапроктита – хронизация процесса с образованием прямокишечных свищей, которые протекают с периодами обострения гнойного воспаления. Осложнение встречается в 8-20% случаев и выявляется у детей любого возраста. Реже наблюдается деформация прямой кишки и ануса, что затрудняет дефекацию, способствует хроническим запорам.
Гнойники при парапроктите расположены вблизи тазовой брюшины, поэтому при распространении инфекции развивается перитонит. Если гной прорывается в забрюшинное пространство, начинается флегмона. Самое опасное осложнение болезни – сепсис, обусловленный попаданием патогенных микроорганизмов в сосудистое русло. Генерализация воспаления возникает преимущественно у ослабленных детей.
Диагностика
При обследовании ребенка с предполагаемым парапроктитом не применяются типичные методы проктологии (пальцевое ректальное исследование и аноскопия) ввиду их болезненности. Врач проводит визуальный осмотр перианальной области, выполняет физикальную диагностику. Для выявления парапроктита зачастую достаточно клинических симптомов. Дополнительно назначается комплекс лабораторно-инструментальных исследований:
- УЗИ перианальной зоны. При сонографии более точно устанавливаются локализация гнойного воспаления и размеры пораженной области. На УЗИ очаг парапроктита визуализируется как округлое образование неоднородной структуры с пониженной эхогенностью, кровоток в нем не определяется.
- Гемограмма. В клиническом анализе крови обращает на себя внимание высокий лейкоцитоз со сдвигом влево и повышение СОЭ. Прогностически неблагоприятным признаком считается появление метамиелоцитов и других ранних форм лейкоцитов, что указывает на прогрессирование эндогенной интоксикации.
- Бактериологическое исследование. Необязательный компонент диагностического поиска, который необходим для уточнения причины парапроктита. Рекомендован посев кала на дисбактериоз, а для целенаправленного подбора антибиотикотерапии исследуют образец гноя, полученного из абсцесса.
Лечение
Хирургическое лечение
Парапроктит требует оперативного вмешательства, проводимого в кратчайшие сроки, чтобы не допустить осложненного течения. У детей применяется метод Габриэля, при котором не только дренируют гнойник в параректальной клетчатке, но и предупреждают развитие хронического парапроктита благодаря иссечению причинной анальной крипты. В течение 2-4 дней после вмешательства производится тампонада раны и накладываются лечебные повязки.
Перед хирургическим вмешательством и в послеоперационном периоде показана массивная антибиотикотерапия для профилактики генерализации инфекции. Важную роль в ведении ребенка после операции играет ликвидация дисбактериоза путем назначения пробиотиков и пребиотиков. Медикаментозные мероприятия нужны для предотвращения рецидива парапроктита.
Прогноз и профилактика
Острый воспалительный процесс хорошо поддается хирургическому лечению. При правильном выполнении операции рецидивы не возникают. Внушают опасения распространенные формы гнойного процесса, сопровождающиеся массивной интоксикацией и сепсисом. Профилактика парапроктита включает неспецифические мероприятия: повышение местного и общего иммунитета, санацию хронических очагов инфекции, устранение кишечного дисбиоза.
Литература 1. Парапроктит у детей старше 3 лет с позиции хирурга и гастроэнтеролога. С.В. Александров // Детская хирургия. – 2020 2. Анализ результатов и оптимизация лечения детей с парапроктитами. А.И. Кузьмин // Современные проблемы науки и образования. – 2016 3. Клинические рекомендации. Колопроктология / Шелыгин Ю.А. – 2015 4. Острый парапроктит у детей. А.А. Аржанников, Л.Ю. Черненко // Вестник УГМУ. – 2015 | Код МКБ-10 K61 |
Парапроктит у детей – лечение в Москве
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Парапроктит у детей.
Парапроктит у детей
Описание
Парапроктит у детей. Это острое или хроническое воспаление тканей вокруг прямой кишки, которое возникает в ответ на проникновение патогенов. Заболевание проявляется синдромом интоксикации, болями в тазу, прямой кишке, усиливающимися при дефекации. У малышей преобладают неспецифические симптомы: вялость, отказ от кормления грудью, постоянный монотонный плач. При осмотре выявляется покраснение и припухлость области вокруг ануса. Диагностика включает физикальное обследование, ультразвуковое исследование перианальной области и лабораторные исследования. Для лечения парапроктита проводится хирургическое вскрытие и дренирование абсцесса.
Дополнительные факты
Парапроктит встречается, по разным данным, у 1-7% детей, находящихся в хирургическом стационаре по поводу гнойных инфекций. Заболевание в 60% случаев поражает грудных детей в возрасте до одного года, мальчики болеют чаще, чем девочки. Актуальность проблемы обусловлена быстрым распространением воспаления из-за незрелости иммунных ответов в детском возрасте, что создает условия для хронизации процесса и развития осложнений. Хотя детские хирурги часто сталкиваются с парапроктитом, его этиопатогенетические особенности до конца не изучены.
 Парапроктит у детей
Парапроктит у детей
Причины
Основным этиологическим фактором парапроктита у детей является кишечная палочка, на которую приходится до 49% инфекций. Распространенными возбудителями воспаления являются клебсиелла, протей, стафилококк и стрептококк. Иногда высевают смешанную микрофлору. Для развития воспалительного процесса необходимо наличие предрасполагающих факторов, в том числе:
• дисбактериоз кишечника. Преобладание патогенной микрофлоры (стафилококки, некоторые штаммы кишечной палочки) наблюдается у младенцев до 1 года, у которых еще не сформировалась нормальная микробиота. Патогенные бактерии интенсивно размножаются в толстой и прямой кишке и вызывают сильное гнойное воспаление.
• отсутствие иммунитета. У детей клеточные и гуморальные связи иммунной системы не так активны, а местные защитные факторы кишечника еще не полностью сформированы. Это увеличивает риск распространения процесса из просвета и стенки кишечника в параректальную зону.
• Сопутствующие заболевания. Наличие инфекционных или соматических патологий снижает защитные силы детского организма и делает его более уязвимым для бактерий. В такой ситуации вероятность развития парапроктита в 2,2 раза выше при наличии других факторов риска.
Патогенез
У детей инфицирование параректальной ткани в основном происходит через аномально глубокие крипты и пазухи, в которых скапливаются бактерии. Реже микроорганизмы попадают в окружающие ткани через поврежденную слизистую прямой кишки или кожу вокруг заднего прохода. Иногда заболевание становится результатом генерализованного септического процесса, что более характерно для новорожденных.
Острый парапроктит начинается с поражения анальных крипт и желез с дальнейшим распространением по жировой ткани. Когда бактерии взаимодействуют с иммунными клетками, развиваются альтерации и экссудация, в тканях накапливается гной и образуется абсцесс. Помимо местных изменений возникает эндогенная интоксикация организма, которая усугубляет состояние ребенка.
 Парапроктит у детей
Парапроктит у детей
Классификация
Ниже выделены острый парапроктит и его хроническая форма (свищ прямой кишки). В зависимости от локализации гнойного очага различают подкожный и подслизистый тип заболевания – у детей чаще всего встречаются ножочно-ректальный и тазово-ректальный варианты. Большое практическое значение в детской хирургии имеет классификация парапроктитов по этиопатогенезу, согласно которой выделяют три типа воспаления:
• Банальный (простой) парапроктит. Воспаление вызывают неспецифические микроорганизмы, обитающие в просвете толстой кишки. Основной вариант патологии у детей.
• Специфический парапроктит. Это вызвано Clostridia, Actinomycetes или Tuberculosis. В педиатрической практике встречается редко, на его долю приходится не более 1% всех случаев заболевания.
• Посттравматический пародонтит. Развивается при механическом повреждении заднего прохода или как осложнение инвазивных медицинских процедур и хирургических операций. Чаще диагностируется у детей старшего возраста.
Возможно, здесь спрятаны изображения гениталий.
Вам исполнилось 18 лет.
Да.
Нет.
Парапроктит у грудного ребенка.
Симптомы
У новорожденных и детей раннего возраста в связи с отсутствием жалоб ориентируются на объективные признаки заболевания. Родители замечают припухлость и сильное покраснение вокруг ануса, а кожа становится горячей на ощупь. При большом очаге парапроктита наблюдается деформация заднего прохода, возможно прощупывание участков размягчения тканей. В этом случае ребенок становится вялым и сонливым, отказывается от груди и еды, у него повышается температура.
В более старшем возрасте характерны те же объективные симптомы, но они дополняются жалобами. Ребенок сообщает о болях внизу живота, пояснице или в анусе. Неприятные ощущения усиливаются при дефекации, что может заставить детей подавить позывы к дефекации. Возможные проявления синдрома интоксикации: ломота в теле, головные боли, ощущение жара или озноба. Температура повышается до фебрильных цифр.
Ассоциированные симптомы: Высокая температура тела. Запор. Запор у детей. Озноб. Фебрильная температура тела.
Возможные осложнения
Самым частым последствием незажившего парапроктита со временем является хронизация процесса с образованием свищей прямой кишки, которые возникают с периодами обострения гнойного воспаления. Осложнение возникает в 8-20% случаев и выявляется у детей любого возраста. Реже возникает деформация прямой кишки и ануса, затрудняющая дефекацию, способствует хроническим запорам.
Абсцессы при парапроктите располагаются вблизи брюшины малого таза, поэтому по мере распространения инфекции развивается перитонит. Если в забрюшинное пространство извергается гной, начинается флегмона. Наиболее опасное осложнение заболевания – сепсис, вызванный проникновением болезнетворных микроорганизмов в сосудистое русло. Генерализация воспаления встречается преимущественно у слабых детей.
Диагностика
При обследовании ребенка с подозрением на парапроктит типичные методы проктологии (пальцевое ректальное исследование и аноскопия) не используются из-за их болезненности. Врач проводит визуальный осмотр перианальной области, ставит физический диагноз. Клинических симптомов часто бывает достаточно для выявления парапроктита. Кроме того, назначается комплекс лабораторных и инструментальных исследований:
• УЗИ перианальной области. С помощью УЗИ более точно устанавливается локализация гнойного воспаления и размер пораженного участка. На УЗИ очаг парапроктита визуализируется как округлое образование неоднородной структуры с пониженной эхогенностью, кровоток не определяется.
• Анализ крови. В клиническом анализе крови обращают на себя внимание повышенный лейкоцитоз со сдвигом влево и повышение СОЭ. Появление метамиелоцитов и других ранних форм лейкоцитов считается неблагоприятным прогностическим признаком, свидетельствующим о прогрессировании эндогенной интоксикации.
• Бактериологическое исследование. Необязательный компонент диагностического поиска, необходимый для выяснения причины парапроктита. Рекомендуется высев кала на дисбактериоз, а для целенаправленного подбора антибактериальной терапии исследуют образец гноя из абсцесса.
Лечение
Парапроктит требует проведения операции как можно раньше, чтобы избежать осложненного течения. У детей применяется метод Габриэля, при котором не только дренируется абсцесс в параректальной ткани, но и предотвращается развитие хронического парапроктита за счет иссечения причинного анального крипты. В течение 2-4 дней после процедуры проводится тампонада раны и накладываются лечебные повязки.
Перед операцией и в послеоперационном периоде показана массивная антибактериальная терапия для предотвращения генерализации инфекции. Устранение дисбактериоза путем назначения пробиотиков и пребиотиков играет важную роль в ведении ребенка после операции. Для предотвращения рецидива парапроктита необходимы лекарства.
Список литературы
1. Парапроктит у детей старше 3 лет с позиции хирурга и гастроэнтеролога. С.В. Александров // Детская хирургия. – 2020.
2. Анализ результатов и оптимизация лечения детей с парапроктитами. А.И. Кузьмин // Современные проблемы науки и образования. – 2016.
3. Клинические рекомендации. Колопроктология / Шелыгин Ю.А. – 2015.
4. Острый парапроктит у детей. А.А. Аржанников, Л.Ю. Черненко // Вестник УГМУ. – 2015.
Источник
Симптомы парапроктита у ребенка
- Боли различной интенсивности в области прямой кишки, малого таза, усиливающиеся при дефекации (опорожнении прямой кишки).
- При расположении гнойника под кожей возникает припухлость, покраснение и резкая болезненность около анального отверстия.
- Симптомы интоксикации (самоотравления) организма:
- слабость;
- сонливость;
- отсутствие аппетита;
- головная боль;
- повышение температуры тела до 38° С и выше.
- Гнойно-сукровичные выделения из свищевого канала – при образовании свища (ход между задним проходом с внутренней стороны и кожей снаружи).
Формы парапроктита у ребенка
По локализации (расположение) различают следующие формы парапроктита.
- Подкожный (располагается под кожей около заднего прохода).
- Подслизистый (располагается под слизистой оболочкой прямой кишки).
- Глубокий (располагается в глубине жировой клетчатки малого таза):
- ишиоректальный (располагается около мышцы, поднимающей задний проход);
- пельвиоректальный (располагается глубоко в малом тазу);
- ректоректальный (располагается за прямой кишкой).
По течению парапроктит делится на острый и хронический.
- При остром парапроктите наблюдается выраженная клиническая картина:
- интенсивные боли в области прямой кишки и заднего прохода;
- повышение температуры тела до 38° С и выше;
- тошнота, слабость, снижение работоспособности.
- При хроническом парапроктите происходит образованием свищей (ход между задним проходом с внутренней стороны и кожей снаружи).
- Течение заболевания становится волнообразным, со сменой периодов обострения и ремиссии (период болезни, при котором наблюдается полное исчезновение или ослабление симптомов заболевания).
- Единственной жалобой у пациентов в период ремиссии хронического парапроктита могут быть выделения из свищевого канала (сукровичные, гнойные).
- Если свищевой ход забивается гнойными массами или возникают какие-либо препятствия полному опорожнению гнойника (например, за счет спаек), возникает обострение процесса, по клинике сходное с острым парапроктитом.
Причины парапроктита у ребенка
- Кишечная микрофлора (микроорганизмы, обитающие в кишечнике) – основная причина возникновения парапроктита.
- Сифилис (инфекционное заболевание, передаваемое половым путем, вызываемое бледной трепонемой); туберкулез (инфекционное заболевание, вызываемое микобактерией туберкулеза) – редко.
- Нарушение стула: запоры или поносы.
- Геморрой (воспаление геморроидальных вен прямой кишки с образованием геморроидальных узлов – узловатых расширений венозного сплетения под кожей заднего прохода).
- Анальные трещины (дефект стенки прямой кишки).
- Операции и травмы прямой кишки.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика парапроктита у ребенка
- Анализ анамнеза заболевания и жалоб (когда появились сильные боли в области анального отверстия, когда они усиливаются, появились ли эти жалобы впервые или беспокоят пациента несколько месяцев (лет)).
- Анализ анамнеза жизни (были ли операции, травмы прямой кишки).
- Осмотр пациента. Как правило, при расположении абсцесса (гнойника) под кожей диагноз не вызывает сомнений. Выявление заболевание усложняется при глубоком расположении абсцесса (за прямой кишкой, глубоко в толще клетчатки малого таза). В связи с выраженной болезненностью исследование прямой кишки не всегда проводят или проводят непосредственно перед операцией под наркозом.
- Фистулография – рентгенологическое исследование свищевого хода после заполнения его рентгеноконтрастным веществом. Метод диагностики свищей, который позволяет оценить протяженность свищевого хода, выявить место выхода в различные органы.
- Ультразвуковое исследование (УЗИ) области промежности – позволяет оценить размеры и расположение абсцесса.
- Общий анализ крови – позволяет выявить изменения воспалительного характера: повышение СОЭ (скорость оседания эритроцитов), лейкоцитоз (повышение количества лейкоцитов в крови).
- Возможна также консультация детского проктолога.
Лечение парапроктита у ребенка
Лечение парапроктита – хирургическое.
- Проводят вскрытие абсцесса (гнойника) и его дренирование (обеспечение оттока содержимого гнойника).
- Операцию необходимо проводить в период ремиссии заболевания (период болезни, при котором наблюдается полное исчезновение или ослабление симптомов заболевания).
- При наличии свищевого хода его необходимо также удалить хирургическим способом. Чем раньше будет выполнена операция, тем больше шансов на полное выздоровление. Отсутствие хирургического лечения неизбежно ведет к обострению парапроктита.
- До и после проведения операции применяют вспомогательные методы, такие как:
- прием антибиотиков;
- прием обезболивающих препаратов;
- лечебные сидячие ванны;
- физиотерапевтические процедуры (микроволновая терапия, ультравысокочастотная терапия, облучение инфракрасными лучами и др.).
Осложнения и последствия парапроктита у ребенка
- Переход острого парапроктита в хроническую форму с образованием свищей (ход между задним проходом с внутренней стороны и кожей снаружи). Прорыв абсцесса (гнойник) в прямую кишку и влагалище, а при глубоком расположении абсцесса – в брюшную полость и малый таз с развитием флегмоны (разлитое гнойное воспаление мягких тканей, не имеющее границ, в отличие от абсцесса).
- Развитие пельвиоперитонита – тяжелого осложнения, связанного с воспалением брюшины малого таза.
- Возникновение послеоперационных рубцовых изменений прямой кишки и анального отверстия.
- Переход воспаления на мочеиспускательный канал и мошонку.
Профилактика парапроктита у ребенка
- Соблюдение правил личной гигиены (тщательная гигиена области промежности и заднего прохода: регулярное подмывание после стула, правильное выполнение клизм).
- Своевременное лечение запоров и анальных трещин прямой кишки.
- Рациональное и сбалансированное питание (употребление продуктов, богатых клетчаткой (овощи, фрукты), отказ от слишком горячей, жареной и копченой пищи).
- Своевременное и безотлагательное лечение острого парапроктита – лучшая профилактика развития хронического парапроктита и образования свищей (ход между задним проходом с внутренней стороны и кожей снаружи).
Источник
