Операция ребенку 2 года гипоспадия
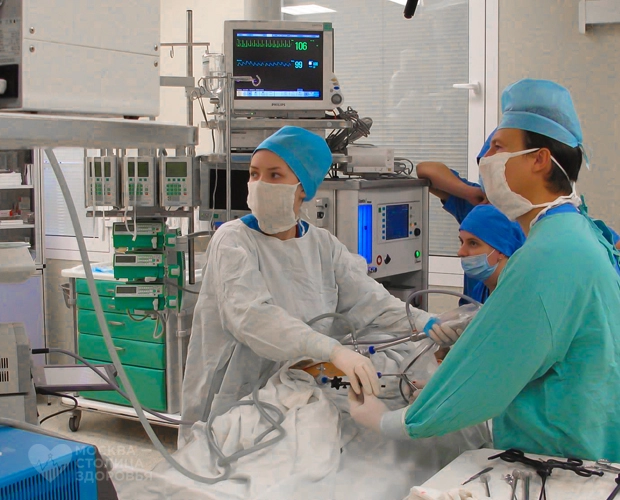
Детский уролог-андролог НИИ НДХиТ рассказал о современных методиках лечения порока развития новорожденных

Гипоспадия – распространенное заболевание, и за последние 40 лет количество новорожденных мальчиков с такой патологией только увеличивается. О причинах развития гипоспадии, а также о том, чем хирурги НИИ неотложной детской хирургии и травматологии могут помочь таким пациентам, рассказал хирург, уролог-андролог НИИ неотложной детской хирургии и травматологии, к.м.н. Никита Валерьевич Демин.
– Как часто встречается диагноз «гипосподия»?
Это самый частый порок развития мочеиспускательного канала у мальчиков. За последние несколько десятилетий отмечается увеличение числа детей с такой патологией. На сегодняшний день диагноз «гипоспадия» ставится одному из двухсот новорожденных. Ежегодно в НИИ НДХиТ выполняется более 250 операций при диагнозе «гипоспадия», 1 – 3 операции каждый день.
– В чем причины развития патологии?
Причин множество, начиная с наследственных, генетических. Свою роль могут сыграть и эндокринологические факторы, и влияние внешней среды, когда вредные вещества копятся в организме матери и внутриутробно блокируют тестостерон, который выделяется яичками плода. Негативно повлиять на становление половой системы ребенка могут гормональные препараты, которые беременная женщина принимала при угрозе выкидыша.
– Чем грозит заболевание, если его не лечить?
Нередко гипоспадия сопровождается сужением наружного отверстия мочеиспускательного канала, затрудняющем процесс мочеиспускания. Если не лечить такие формы заболевания, нарушение оттока мочи может спровоцировать различные патологии почек.
Ребенок с тяжелой формой патологии будет испытывать психологические трудности, когда выяснит, как отличается от сверстников. Во взрослом возрасте у пациента с гипоспадией, скорее всего, будет нарушена репродуктивная функция из-за недостаточной длины (5 – 6 см) полового органа, сложности с половым актом в результате искривления, сложности с естественным зачатием и т.д.
– Какие методы лечения гипоспадии существуют?
Это врожденная патология и единственный способ коррекции – хирургический. Показанием к операции является любая форма гипоспадии.
Цель операции: воссоздать половой орган в виде, максимально приближенном к нормальному. В ходе реконструктивно-пластической операции хирург заново формирует уретру и проводит полную реконструкцию полового органа.
Методика проведения операции зависит от того, какая форма гипоспадии диагностирована в конкретном случае и сколько раз ребенок был ранее оперирован. На сегодняшний день существует более 300 методик коррекции этого порока.
При дистальных формах гипоспадии, как правило, проводится одноэтапная операция по методике ТIР (Snodgrass), позволяющая воссоздать недостающий отдел уретры из местных тканей. Около 80% урологов в мире при дистальных формах гипоспадии применяют именно эту методику. Также используются одноэтапные операции, предложенные Mathieu, Hodgson, Duplay.
При проксимальных формах гипоспадии применяются как одноэтапные методики, так и двухэтапные, в зависимости от того, где была расположена уретра и какой пластический материал требуется для формирования ее заново.
При формировании уретры в качестве пластического материала может использоваться свободный трансплантат крайней плоти, так называемый «капюшон». Если «запаса» этого материала не хватает, используется слизистая внутренней поверхности щеки или другие трансплантанты. Как правило, на таких операциях работают две бригады хирургов, одна выполняет забор, другая готовит донорское место. Длятся подобные операции 4 – 5 часов, они очень трудоемкие. Подробнее о лечении гипоспадии читайте здесь.
Применение микрохирургического инструментария в процессе операции
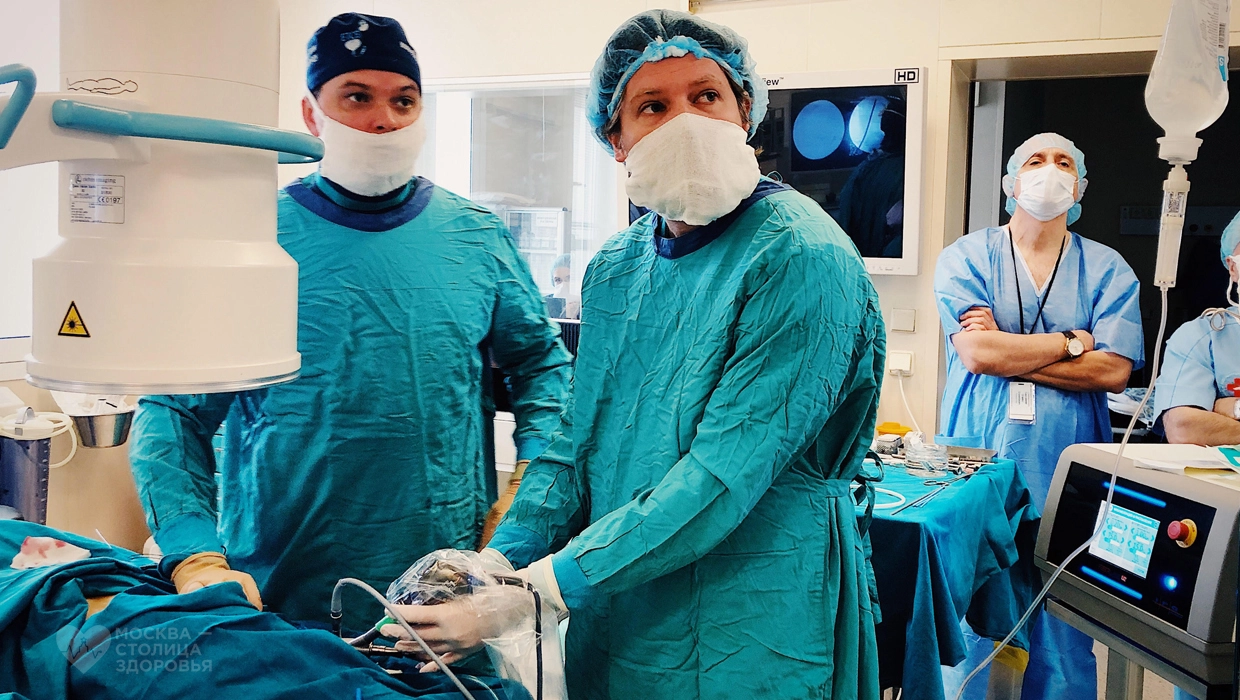
«Это врожденная патология и единственный способ коррекции – хирургический»
– Расскажите о самых современных методиках, которые применяются в Институте?
Методика Bracka, о которой я уже начал говорить, когда в качестве трансплантата используется слизистая щеки или кожа крайней плоти. Слизистая щеки обладает очень хорошей регенераторной способностью, а поверхности слизистой одной или двух щек достаточно, даже если ребенку уже были сделано несколько неудачных операций. Но, безусловно, чем старше ребенок, тем сложнее найти достаточное количество материала.
– Когда лучше проводить такие операции?
Оптимальный возраст для проведения подобной операции – от 6 до 18 месяцев жизни, при условии, что ребенок доношенный. Если нет, то эти сроки немного сдвигаются. Как правило, операцию стараются сделать, пока мальчик не пошел в детский сад или ясли, то есть до 3 лет. Тогда он не запомнит ни саму болезнь, ни операцию, ни послеоперационный период. В более старшем возрасте дети могут помнить о болезни и нахождении в больнице, а это все-таки довольно сильный стресс. К тому же, если ребенок старше 3 лет, трансплантанта может оказаться недостаточно, более трудно протекает и послеоперационный период.
Реконструкция уретры под контролем видеомониторов
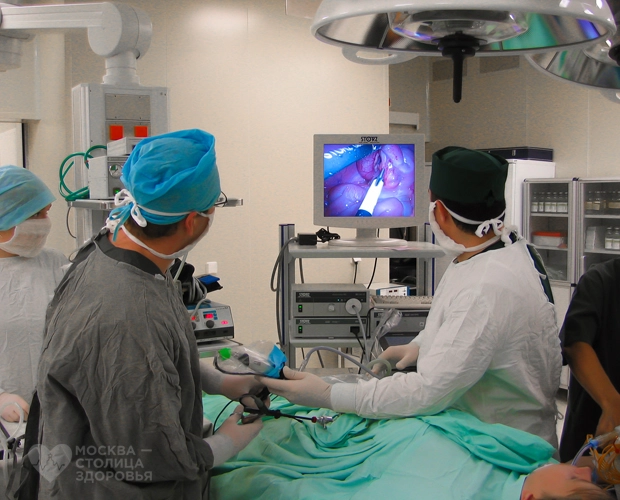

– Как скоро пациента выпишут после операции?
От 7 до 9 дней ребенок находится в больнице, окончательное заживление проходит за полгода. После операции назначаются специальные мази, которыми обрабатывают место операции. То, что все благополучно, видно уже после того, как мы снимаем повязку и происходит процесс самостоятельного мочеиспускания.
– Какая диагностика предшествует операции?
Диагностика – это осмотр уролога. Кроме того, проводится УЗИ почек и мочевого пузыря в качестве скрининга. Гипоспадия – проблема из сферы мочеполовой системы и нередко сопровождается патологией почек: гидронефрозом, мегауретером, пузырно-мочеточниковым рефлюксом. Если мы видим расширение чашечно-лоханочной системы на УЗИ, то можем заподозрить какую-то патологию верхних или нижних мочевых путей. В таком случае сначала мы лечим почки, мочеточники, мочевой пузырь, а потом уже делаем коррекцию гипоспадии.
– Какой инструментарий необходим для проведения подобных операций?
В ходе операций мы пользуемся специальными микрохирургическими инструментами, например, сверхтонкими ножницами маленького диаметра с очень острыми кончиками, которые позволяют буквально раскроить орган, разобрать его на составные части, а потом заново собрать.
Также важен современный шовный материал, мы применяем ПДС 7/0, где нить тоньше волоса. Важно оптическое увеличение: микроскоп или специальные очки с увеличением в 3 – 4 раза.
Реконструктивно-пластическая микрохирургия – это хирургия «хендмейд», а потому она так требовательна к рукам хирурга. Успех операций всегда зависит от опыта, аккуратности и точности движений. Это очень тонкая, ювелирная работа. Уретра, которую мы реконструируем, создается буквально по миллиметру.
– Часто к вам приезжают пациенты из регионов?
Да. К нам приезжают не только из ЦФО, но и из Челябинска, Мурманска, Архангельска, Чечни, Ингушетии. Многие едут в Москву, чтобы выполнить такую операцию на более высоком профессиональном уровне и добиться в итоге лучшего косметического и функционального результата. Большое количество пациентов, обратившихся к нам, ранее были прооперированы неудачно 3, 5 и даже 12 раз. Провести реконструкцию после такого количества неудачных операций очень сложно, но возможно. Мы беремся за такие случаи.
– После операций дети с гипоспадией становятся такими же, как все?
Да, внешне такие дети ничем от сверстников не отличаются даже при самых сложных формах гипоспадии. Половой орган прооперированного ребенка выглядит и функционирует, как нормальный. В результате даже врач-уролог может не заметить при осмотре, что ребенку была сделана сложнейшая операция.
Для того, чтобы попасть в больницу на плановую госпитализацию с таким заболеванием как гипоспадия, нужно позвонить по телефону горячей линии проекта «Москва – столица здоровья»: +7 (495) 587-70-88 или оставить заявку на сайте мсз.рф. Услуги проекта по информированию граждан, как и медицинская помощь пациентам в больнице предоставляются бесплатно. | ОСТАВИТЬ ЗАЯВКУ |
Источник: информационный проект
«Москва – столица здоровья»
Источник
Руслан Тагирович Батрутдинов, уролог-андролог, кандидат медицинских наук
Что такое гипоспадия?
Гипоспадией называют состояние, при котором наружное отверстие мочеиспускательного канала располагается на нижней поверхности полового члена, а не на его верхушке.
Что характеризует гипоспадию?
- Отверстие мочеиспускательного канала (уретры) находится ниже верхушки головки пениса
- Необычный вид головки полового члена
- Неполная крайняя плоть (окружает только половину окружности головки пениса) – так называемый “капюшон”
- Хорда (искривление полового члена во время эрекции)
- Скрытый половой член
- Необычное расположение мошонки по отношению к половому члену (иногда)
У всех ли детей с гипоспадией имеется крайняя плоть в виде капюшона?
В силу особенностей эмбриологического развития полового члена и мочеиспускательного канала, кожа крайней плоти практически у всех мальчиков с гипоспадией остается не полностью закрытой по нижней поверхности. В редких случаях гипоспадии с большим наружным отверстием мочеиспускательного канала (мегамеатальная гипоспадия) имеется неизмененная крайняя плоть, и диагноз обычно устанавливают во время циркумцизии.
Как часто встречается гипоспадия?
По частоте встречаемости это второе заболевание после крипторхизма у мальчиков. Частота развития гипоспадии варьирует в пределах 5,2-8,2 на 1000 новорожденных мальчиков, или примерно 1 случай на 200 новорожденных.
Что вызывает гипоспадию?
Гипоспадия возникает вследствие неполного развития уретры. Точная причина неизвестна. В некоторых случаях развитие гипоспадии обусловлено генетическим фактором, однако у большинства пациентов наследственный анамнез не отягощен. Если у новорожденного ребенка имеется гипоспадия, то риск появления второго ребенка с гипоспадией составляет 12 % при неотягощенном семейном анамнезе. Он повышается до 19 %, если гипоспадия имеется у другого члена семьи, например у двоюродного брата или дяди, и до 26 %, если гипоспадия имеется у отца и брата.
Требуется ли мальчикам с гипоспадией урологическое обследование для выявления других аномалий?
Только мальчики с тяжелыми формами гипоспадии и неясным полом, у которых имеются пороки развития яичек (например, крипторхизм), нуждаются в обследовании. До 25 % этих больных имеют увеличенную простатическую маточку или другие женские образования. Обычное обследование при других формах гипоспадии не требуется, так как частота пороков развития у них примерно соответствует таковой во всей популяции в целом.
Какие проблемы могут возникать вследствие гипоспадии?
- Гипоспадия может вызывать отклонение струи мочи при мочеиспускании у вашего сына, особенно в положении стоя, что вызывает определенные трудности
- Косметические/психологические проблемы: необычный вид пениса может оказывать негативное влияние, в частности на взаимоотношения со сверстниками. Во взрослой жизни могут быть проблемы с сексуальной жизнью
- Искривление полового члена во время эрекции может отрицательно влиять или ограничивать сексуальную функцию
Можно ли вылечить гипоспадию?
Да. В этой ситуации нет каких-либо лекарств и Ваш ребенок не “перерастет” гипоспадию. Коррекция гипоспадии производится только хирургическим путем. При условии, что операция выполняется урологом, имеющим опыт в реконструкции гениталий, результат операции обычно успешный. Мы предпочитаем выполнять эти операции в возрасте между 6 и 18 месяцами жизни. В большинстве случаев операция производится в 1 этап и длится от 1 до 4 часов (в зависимости от тяжести гипоспадии). В некоторых тяжелых случаях операция выполняется в 2 этапа.
Какой возраст считается оптимальным для выполнения операции по поводу гипоспадии?
При определении оптимального возраста для хирургического лечения необходимо учитывать эмоциональные аспекты, как в отношении ребенка, так и в отношении семьи. Считается, что идеальный возраст приходится на промежуток между 6 и 15 месяцами, когда уточнены факторы полового осознания, соблюдена настороженность в отношении определения половой принадлежности, определены технические аспекты операции и легче проводить мероприятия в послеоперационный период. Дело в том, что уход за пациентом в этом возрасте значительно упрощается по сравнению с возрастом 2-4 года. Во-вторых, размеры полового члена с 1 года до 3 лет практически не меняются. В-третьих, отведение мочи у грудничка производится трубочкой (катетером) между 2 памперсами, в связи с чем, ребенок не фиксируется, не привязывается и т.д. И самое главное, ребенок до 15-18 месячного возраста не запоминает события, связанные с операцией и пр.
Как выполнить операцию по поводу гипоспадии при маленьком половом члене?
Иногда для индуцирования роста полового члена используется тестостерон. Чаще всего это тяжелые формы гипоспадии, где имеется маленький половой член. Тестостерон назначается за 1.5-2 месяца до операции в виде геля или инъекций. Непосредственно сама операция по поводу гипоспадии способствует увеличению длины полового члена.
Что такое гипоспадийный инвалид?
“Гипоспадийный инвалид” – это старый термин, который применяли в отношении мальчика или мужчины, перенесшего многочисленные операции, направленные на ликвидацию гипоспадийного дефекта. Ранее такие случаи встречались достаточно часто, однако в последнее время число таких пациентов существенно сократилось, что связано с улучшением техники операций и лучшим пониманием сути заболевания.
В чем состоит принцип операции при гипоспадии?
Реконструкцию условно можно разделить на 3 ключевых этапа:
- Создание прямого полового члена (ортопластика)
- Реконструкция недостающей части уретры (уретропластика)
- Пластика головки пениса и наружного отверстия уретры (меатогланулопластика)
Операция выполняется под общей анестезией. После операции пенис будет иметь вид нормального полового члена (как после обрезания). В некоторых случаях (по желанию родителей) мы воссоздаем крайнюю плоть (препуциопластика). После операции обычно в мочевой пузырь устанавливается катетер (трубочка из 100% силикона), который отводит мочу в течение 7-10 дней.
Если операции по поводу гипоспадии выполняли несколько раз, и они оказались неудачными, что еще можно предпринять?
Неудавшаяся операция по поводу гипоспадии – это чаще всего упрек хирургу, так как вся сложность при последующем лечении заключается в выраженном рубцевании полового члена и недостатке кожи для пластики. Часто для создания мочеиспускательного канала требуется пересадка кожи. Несмотря на то, что раньше применяли кожные лоскуты, в настоящее время предпочитают использовать другие ткани, например слизистую оболочку щеки. Это позволяет добиться лучших результатов, как в ближайшем, так и в отдаленном периодах.
Перечислите наиболее важные технические факторы, обеспечивающие успех операции по поводу гипоспадии.
- Применение хорошо кровоснабжаемых тканей
- Деликатные манипуляции с тканями
- Наложение анастомоза (ушивание тканей) без натяжения
- Избежание перехлеста тканей при накладывании швов
- Тщательный гемостаз
- Тонкий, рассасывающийся шовный материал
- Адекватное отведение мочи
Какие осложнения наблюдаются при хирургическом вмешательстве по поводу гипоспадии?
Целый спектр осложнений, начиная от косметических и вплоть до полного расхождения тканей в области операции. К ним относятся образование уретральных свищей, стриктуры мочеиспускательного канала, стеноз наружного отверстия мочеиспускательного канала, дивертикул мочеиспускательного канала, излишки или дефицит кожи, сохраняющееся искривление и гипоспадия.
Требуется ли отведение мочи во время операции по поводу гипоспадии?
В большинстве случаев отведение мочи является желательным компонентом лечения. Оно позволяет обеспечить заживление тканей и снижает риск образования уретрально-кожных свищей. Несмотря на то, что некоторые авторы предлагают не применять отведение мочи при операциях по поводу дистальной гипоспадии, отведение мочи предоставляет преимущества и, теоретически, способствует меньшей частоте развития осложнений, особенно при сложных реконструктивных операциях. Применение удерживающегося уретрального стента пришло на смену надлобковой цистостомической трубке даже в тяжелых случаях. Надлобковое отведение мочи в некоторых случаях может иметь некоторое преимущество (особенно при повторных операциях и у подростков). Длительность отведения мочи составляет примерно от 1 до 12-14 дней (в среднем 5-7 дней в зависимости от формы гипоспадии).
Какая операция при гипоспадии считается лучшей?
Не существует какого-либо одного наилучшего метода оперативного лечения гипоспадии. Описано более 150 видов операций. В настоящее время наиболее часто используемыми операциями являются операция Snodgrass (TIP), операция продвижения уретры, операция “onlay”, операция Bracka, реконструкции с использованием свободных трансплантатов слизистой оболочки щеки.
После операции по поводу гипоспадии
- Обычно ребенку назначаются антибиотики на период стояния мочевого катетера
- Для предупреждения болей в послеоперационном периоде назначаются анальгетики
- Иногда, вследствие стояния катетера, Ваш ребенок может испытывать так называемые спазмы мочевого пузыря (обычно в ночное время). В этих случаях назначается препарат Дриптан (оксибутинина гидрохлорид). Эти спазмы не так опасны для ребенка, сколько дискомфортны. После удаления катетера Дриптан отменяется
- В ходе операции мы выполняем так называемую “пениальную блокаду” (блок нервов полового члена) препаратом Маркаин (Бупивакаин) для предупреждения болей в раннем послеоперационном периоде. Это блок длится 4-6 часов
- После операции мы накладываем специальную повязку на половой член, которая удаляется на 3-5 день после операции
На сегодняшний день в нашей клинике коррекция гипоспадии производится согласно самым современным стандартам и техникам, принятым в Европе и Северной Америке (операции Snodgrass, Mathieu, Bracka (с использованием слизистой щеки), операция продвижения уретры и др., с использованием графтов (трансплантатов) при крайне тяжелых искривлениях полового члена. Мы используем шовный материал и инструментарий ведущих производителей мира, оптическое увеличение (лупы, микроскоп).
ЧТОБЫ ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ РУСЛАНА ТАГИРОВИЧА БАТРУТДИНОВА –
Источник
