Лейкоз у ребенка 4 года

2338
Одной из наиболее распространенных онкопатологий раннего возраста является лейкоз крови у детей. По статистике его доля составляет порядка 30% от общего количества онкологических заболеваний, проявившихся я в детском возрасте.
Та же медицинская статистика утверждает, что на каждые 100 тысяч детей приходится 3-5 заболевших раком крови. Наиболее часто поражения системы кроветворения выявляются у пациентов в возрасте от 2 до 5 лет. Существует также врожденная форма лейкоза, когда нарушения обнаруживаются сразу же или через короткое время после рождения ребенка.
Поскольку в случае с детским лейкозом не приходится говорить о длительном патогенном влиянии окружающей среды, вредных привычках, продолжительном приеме медицинских препаратов и неправильном образе жизни, наиболее вероятной причиной возникновения заболевания становятся генетические отклонения на клеточном уровне.
Также к предпосылкам развития рака крови в детском возрасте относят радиоактивное и ультрафиолетовое облучение женщины во время беременности, перенесенные ей заболевания вирусной природы и врожденные генетические патологии ребенка (синдром Дауна, нейрофиброматоз, анемия Фанкони, другие).
Формы и стадии лейкемии у детей
В 97% случаев у пациентов детского возраста диагностируется острый лейкоз. Оставшиеся 3% приходятся на хроническую форму заболевания, при которой мутируют не юные, а зрелые клетки.
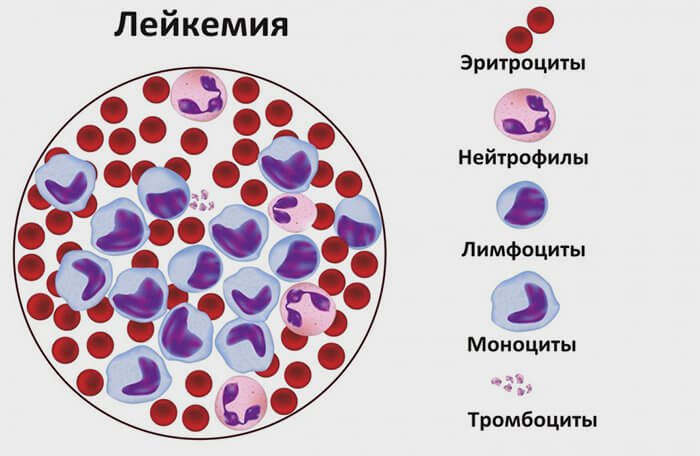
Как правило, лейкемия у детей характеризуется стремительным развитием и агрессивным течением – деление бластных клеток происходит очень быстро, что в кратчайшие сроки приводит к появлению вторичных очагов, поражению печени и селезенки, костей и суставов, и, как следствие, сильному ухудшению самочувствия маленького пациента. Поскольку лейкоз развивается у детей намного быстрее, чем у взрослых, здесь особенно важно как можно раньше выявить наличие в организме онкопроцесса и своевременно начать лечение.
Все острые формы онкопатологии делят на острые лимфобластные лейкозы и острые нелимфобластные (миелобластные) виды. Среди лимфобластных форм чаще всего у детей встречается О-клеточный лейкоз с малыми лимфобластами. Также выделяют недифференцированную форму, при которой не представляется возможным определить первичный источник мутации, и бифенотипическую – если в анализах присутствуют изменения как лимфоидного, так и миелоидного типа.
Стадии рака крови у детей классифицируют в соответствии с клиникой развития болезни.
- Острая фаза лейкоза. Для нее характерно появление выраженных признаков лейкоза у детей. Об окончании этой стадии можно говорить, когда у пациента наблюдаются симптомы относительного улучшения состояния.
- Частичная либо полная ремиссия. Самочувствие ребенка становится нормальным, назначенная терапия прекращается, пациент выписывается из стационара, при этом остается под амбулаторным наблюдением лечащего врача-гематолога.
- Рецидив. Он случается не у всех заболевших, тем не менее, к такому развитию событий следует быть готовыми. На этой стадии симптомы лейкоза у ребенка могут быть такими же, как и во время острой формы, либо более выраженными или менее интенсивными. В этом случае лечение рецидивировавшего заболевания назначается и корректируется с учетом ранее проведенной терапии.
Первичные симптомы лейкоза у детей
В подавляющем большинстве случаев острая форма лейкоза начинается как обычная детская простуда. У ребенка могут наблюдаться кашель и насморк, но чаще это – просто слабость, сонливость, снижение активности, отказ от еды и игр, плохой набор веса, задержка роста.
Среднесуточная температура при лейкозе у детей, как правило, поднимается до субфебрильной, что также дает родителям основание предполагать банальное ОРЗ, ОРВИ или острую кишечную инфекцию. Подобные неспецифические симптомы лейкоза у детей приводят к тому, что взрослые занимаются самолечением ребенка вместо того, чтобы как можно скорее провести дифференцированную диагностику и выявить опасную патологию.

Ради справедливости стоит отметить, что даже своевременное обращение к педиатру или семейному врачу не гарантирует, что он заподозрит наличие у подопечного рака крови и направит его к гематологу либо онкологу для детального обследования. Иногда родители должны проявить настойчивость и потребовать нужного направления. Особенно, если помимо вышеописанных, наблюдаются и другие признаки заболевания.
Более однозначные симптомы лейкемии у детей – следующие:
- геморрагический синдром, выражающийся в кровоизлияниях под кожу и в слизистую;
- признаки интоксикации организма – тошнота, рвота, ненормально интенсивное потоотделение, особенно, в ночное время и сразу же после пробуждения, головокружения и головные боли, незаживающие ссадины и мелкие раны;
- изменение окраски кожи и слизистых от розового к белому, желтоватому или сероватому;
- появление таких заболеваний как стоматит, гингивит, тонзиллит;
- безболезненное увеличение лимфатических узлов, не сопровождающееся изменением цвета кожи над ними;
- изменения в слюнных железах;
- появление крови в моче, носовые и различные внутренние кровотечения, кровоточивость десен.
Также к симптомам острого лейкоза у детей относятся боли в позвоночнике, костях, суставах. При увеличении печени и селезенки могут появляться неприятные ощущения в области расположения этих органов.
Диагностика и лечение детского лейкоза
Диагностируется белокровие у детей по симптомам и результатам обследования. Предпосылки для постановки диагноза при этом заболевании не отличаются от диагностики взрослых пациентов.
При подозрении на рак крови ребенку в первую очередь назначают анализы крови – общий и биохимический. Общий анализ крови может показать:
- анемию;
- повышенный уровень СОЭ;
- ретикулоцитопению – пониженный уровень молодых эритроцитов;
- тромбоцитопению – снижение ниже нормы количества тромбоцитов;
- лейкопению – пониженное количество лейкоцитов;
- бластемию, при которой в периферической крови обнаруживаются бластные клетки, уже вышедшие из костного мозга в кровяное русло;
- отсутствие особых разновидностей лейкоцитарных клеток – базофилов и эозинофилов.
Часто встречающимся симптомом белокровия у детей является так называемый «лейкемический провал»: в крови обнаруживаются мутировавшие юные бластные, а также зрелые клетки. При этом переходные формы отсутствуют.
На основании полученных анализов, типичных симптомов лейкоза крови у детей, а также изучения семейного анамнеза и особенностей протекания беременности матери врач может предположить наличие данного диагноза.
После этого пациенту назначают стернальную пункцию для исследования костного мозга. Она осуществляется под местной анестезией. Забор проводится специальной иглой Кассирского. Игла вводится по средней линии в зоне расположения 2 и 3 ребер.
Примечание: при проведении процедуры детям в возрасте до 2 лет забор биоматериала осуществляется из большеберцовой кости.
Если родители обращаются к врачу сразу же после того, как обнаруживают первые признаки лейкоза у детей, подобного обследования, как правило, оказывается достаточно. Если же на момент визита к гематологу-онкологу заболевание активно прогрессирует, понадобятся дополнительные исследования для уточнения состояния внутренних органов и тканей. Это, в частности:
- люмбальная пункция, позволяющая исследовать спинномозговую жидкость;
- УЗИ печени, селезенки, лимфоузлов, слюнных желез. У мальчиков дополнительно смотрят мошонку;
- рентген черепа, позвоночника, других костей и суставов;
- КТ, позволяющее определить наличие, локализацию и степень распространения метастазов.
Помимо этого, маленькому пациенту могут быть назначены консультации узкопрофильных специалистов – невролога, офтальмолога, уролога, отоларинголога, кардиолога и других (по показаниям), поскольку иногда лейкоз у детей проявляется симптоматикой в нетипичных местах, а в запущенном состоянии может поражать практически любые органы и ткани.
Наиболее распространенным методом лечения детской лейкемии на сегодняшний день является химиотерапия. Она проводится в два этапа: цель первого этапа – достичь ремиссии или состояния, близкого к ней, второго – закрепить полученный результат. После этого пациент продолжает получать поддерживающее лечение, уже не в стационаре, а амбулаторно.
Поскольку химиотерапия убивает не только подвергшиеся мутационным изменениям, но и здоровые клетки, тем самым критично снижая иммунитет больного, на фоне такого лечения можно и рекомендуется, если позволяет состояние ребенка, проводить иммунотерапию. Она заключается в:
- вакцинировании против туберкулеза, ветряной оспы и некоторых других заболеваний;
- введении лейкоцитов и иммунных лимфоцитов;
- терапии интерферонами и прочих мероприятиях, направленных на повышение защитных функций организма.
Наиболее эффективным методом борьбы с лейкемией у детей считается трансплантация костного мозга, переливание ранее законсервированной пуповинной крови либо пересадка стволовых клеток. К сожалению, чтобы получить подобное лечение, необходимо соответствовать целому ряду условий. К тому же, оно является дорогостоящим и несет за собой определенные риски. Именно поэтому химиотерапия в настоящее время остается наиболее часто применяемым методом излечения детского белокровия.
В качестве вспомогательных методов, дабы минимизировать неприятные симптомы лейкоза у детей, в лечении может использоваться:
- антибактериальная и гемостатическая (кровоостанавливающая) терапия;
- медицинские мероприятия, помогающие минимизировать последствия интоксикации организма и улучшить самочувствие пациента;
- переливание эритроцитарной и тромбоцитарной массы для улучшения качественного состава крови.
Прогноз в отношении детской лейкемии зависит от ряда факторов. Среди них – возраст и пол ребенка, наличие сопутствующих патологий, текущее состояние иммунной системы, форма заболевания, а также стадия, на которой был установлен диагноз и начато адекватное лечение.
Наиболее благоприятным является прогноз для девочек в возрасте от 2 до 10 лет с диагнозом «острый лимфобластный лейкоз L1», выявленным на ранней стадии. И если на пол, возраст и разновидность патологии взрослые повлиять не могут, то поддерживающее лечение хронических заболеваний, мероприятия по укреплению иммунитета и обращение к специалисту сразу же после того, как были замечены первые симптомы лейкемии у детей, — это то, что каждый ответственный родитель может и должен сделать для своего заболевшего ребенка.
Источник
Лейкоз у детей характеризуется раковым разрастанием незрелых патогенов – предшественников лейкоцитов. Патология носит злокачественный характер. Симптомы при лейкозе ярко выражены – боли в суставах, нарушения в работе центральной нервной системы, увеличение лимфатических узлов и другие. Для подтверждения диагноза у ребёнка рекомендуется взять кровь на анализ основных гематогенных показателей и пункцию костного мозга. Лечение проводится с применением новейших методик современной медицины с использованием основных – химиотерапии и лучевой терапии. Пострадавшему требуется находиться в стационаре под наблюдением врача весь курс терапии.
Характеристика заболевания у детей
Лейкемия, или белокровие, у детей представляет собой злокачественное заболевание крови, которое вызывает сбой в формировании клетки. Клетка-зародыш не проходит весь цикл развития и остаётся в стадии бласта. Здоровые лейкоциты в процессе деления замещаются атипичными патогенами. Бластный слой постепенно полностью вытесняет нормальный лейкоцитарный ряд.
Замещение аномальными клетками здоровых называется лейкозом. Опухоль при образовании в определённом участке начинает активно увеличиваться. Болезнь имеет выраженный злокачественный характер. Опухолевый процесс отличается быстрым распространением по организму с кровотоком. Метастазирование тканей происходит быстро, особенно у детей.
Прекратить разрастание раковых клеток поможет воздействие специальных лекарственных препаратов и другие лечебные методики. Самостоятельное прекращение аномального процесса невозможно.
Детский лейкоз отличается агрессивным характером. Метастазы распространяются по крови очень быстро, поражая ткани, и возникают вторичные очаги, патологии. Лечение лейкоза на ранней стадии всегда заканчивается положительно. На более поздних сроках развития также можно вылечить болезнь, но процесс затягивается. Ребёнок легче переносит лечебные процедуры и выполняет клинические рекомендации врача беспрекословно, что значительно повышает шанс на выздоровление.
Дети от 2 до 5 лет страдают лейкозом чаще. Но есть примеры в медицинской практике возникновения болезни у грудных детей до года и у подростков. В основном диагностируется острый лейкоз со стремительно проявляющимися признаками. Педиатрия ищет варианты предотвращения детской заболеваемости раком крови и раннего выявления болезни.
Причины развития болезни у детей
Риск появления болезни в детском возрасте врачи связывают с клеточной мутацией лейкоцитарного ряда. Наряду с этим выделяют следующие причины, провоцирующие развитие патологии:
- Наследственная предрасположенность.
- Этиология воздействия радиационного излучения.
- Присутствие вируса, способного вызвать онкологию.
- Приём специфичных лекарственных препаратов.
- Эндогенное нарушение в хромосомном ряду клеток – синдром Дауна, синдром Ли-Фраумени и другие.
- Лучевая терапия с химиотерапией, назначенные для лечения онкологического заболевания другого органа, могут вызвать лейкоз.
- Отсутствие растительной клетчатки в рационе ребёнка.
- Воздействие токсичных и канцерогенных веществ.
- Проживание в неблагоприятной экологической местности.
Спровоцировать заболевание может любой фактор или совокупность нескольких одновременно.
Классификация болезни
Классификация болезни проходит в зависимости от времени протекания онкологического процесса, клеточного состава опухоли и структурных характеристик.
Согласно скорости развития патологии выделяют два вида – острый лейкоз (развивается до 2 лет) и хронический тип (развитие болезни идет свыше 2 лет). Иногда врачи используют ещё один термин в медицинской практике – врождённая лейкемия.
Острая форма лейкемии делится согласно структурной характеристике на лимфобластный и нелимфобластный тип. Лимфобластный рак проявляется стремительным делением аномальных лимфоцитов. Выделяют три типа заболевания:
- С малыми лимфобластами (L1);
- Содержащих крупные полиморфные лимфобласты (L2);
- С крупными полиморфными лимфобластами, способными отделять цитоплазму внутри клеточного тела (L3).
В зависимости от наличия антигенных маркеров есть такие виды – О-клеточный, Т-клеточный и В-клеточный. У детей чаще диагностируют О-клеточный тип лейкоза с клетками типа L1 – до 80% всех случаев.
Нелимфобластный лейкоз отличается клеточным составом нескольких типов. В этой группе выделяют следующие типы:
- Миелобластный малодифференцированный (М1), недифференцированный (М0) и высокодифференцированный (М2) виды.
- Промиелоцитарный тип (М3).
- Миеломонобластный (М4) и монобластный (М5) лейкозы.
- Эритромиелоз (М6).
- Мегакариоцитарный (М7) лейкоз.
- Эозинофильная (М8) форма.
Учёные выделяют ещё две формы лейкоза:
- Лимфоцитарный лейкоз характеризуется активным размножением лимфоцитов.
- Миелоидная форма отличается активным делением гранулоцитов.
Острый бифенотипический лейкоз отличается от остальных наличием маркеров, характерных для лимфоидной и миелоидной формы.
Поражённые раком лейкоциты под микроскопом
Клиника развития болезни проходит определённые этапы развития:
- Первая стадия считается острой фазой, определяемой выражением признаков заболевания до начала симптомов улучшений после проведения курсов терапии.
- Вторая стадия определяет наличие частичной или полной ремиссии лечения болезни.
- Третий этап – стадия рецидива.
Признаки болезни у детей
Лейкоз развивается в детском организме за короткий промежуток времени. Основной симптом наличия болезни – нарушение гематогенной структуры крови. Проявляется на начальной стадии мутации клеток. Выявить этот признак, к сожалению, удаётся только при проведении лабораторной диагностики.
Симптомы у детей не всегда характеризуют болезнь, часто напоминают другие заболевания:
- Больной становится вялым, быстро устаёт после физической нагрузки.
- Нарушается режим сна или наступает бессонница.
- Снижение либо полное отсутствие аппетита.
- Появляется боль в области костей и суставов.
- Температура тела повышается до термальных показателей.
Возникают признаки интоксикационного или геморрагического синдрома:
- Слизистая с кожными покровами принимают бледный или желтушный цвет.
- В полости рта развиваются инфекционные болезни – гингивит, тонзиллит или стоматит.
- Начинается увеличение лимфатических узлов, печени с селезёнкой и слюнных желёз.
- Возможна нехарактерная сыпь на кожных покровах.
- Возникает капиллярное кровоизлияние в верхние слои дермы.
- Кровяные выделения из носовой полости.
- Кровоизлияния внутренних органов.
- Хроническая анемия крови.
- Первые признаки нарушения ритма сердца.
- Лихорадочное состояние.
- Повышенное потоотделение.
- Потеря веса.
- Приступы тошноты с рвотными позывами.
- Задержки в физическом и умственном развитии.
- Внутренние воспаления.
- Сильные головные боли, сопровождающиеся головокружением.
- Отсутствие чувствительности в мышцах и нервных окончаниях.
Опасно для жизни ребёнка распространение метастазов в ткани головного мозга, что может привести к смерти.
Диагностика заболевания
Распознать сверхранний признак болезни возможно только при проведении расширенного обследования организма ребёнка. Ранние стадии патологии протекают обычно бессимптомно, что усложняет выявление болезни. Диагностировать первые проявления лейкоза приходится педиатру. При первых сомнениях больной направляется к онкологу на подтверждение диагноза.
Диагностика патологии включает лабораторные и инструментальные процедуры:
- Общий анализ крови позволяет обнаружить анемию, тромбоцитопению, лейкоцитоз, отклонения в показателях СОЭ, базофилов с эозинофилами и ретикулоцитопению.
- Пункция и миелограмма костного мозга может определить уровень бластных клеток – наличие лейкоза определяется при показателях, превышающих 30%.
- Уточнённые данные определяют при помощи трепанобиопсии.
- Также рекомендуется делать цитохимические, цитогенетические и иммунологические обследования.
- Ультразвуковое исследование органов брюшной полости и малого таза позволят выявить нарушения в деятельности органов.
- Компьютерная томография позволяет выявить наличие метастазов в организме.
- Рентгенография черепа выявит нарушения в структуре тканей головного мозга.
- Ребёнок направляется на обследование к узким специалистам – неврологу и офтальмологу.
Лечение детского лейкоза
На ранних сроках болезнь излечима, но присваивается инвалидность после лейкоза. Больные находятся в специализированном онкологическом центре. Ребёнку требуются стерильные условия, которые выполняются в специальном лечебном боксе. Протокол лечения требует индивидуального подхода к каждому маленькому пациенту при назначении лекарственных доз. Пока ребёнок лечится, для него подбирается сбалансированный и полноценный рацион питания.
Лечат рак при помощи полихимиотерапии, которая блокирует разрастание опухолевых клеток. Используются лекарственные препараты из группы цитостатиков. Дозировка подбирается согласно проводимому этапу лечения. На первом этапе перед врачами стоит цель привести болезнь к ремиссии. Затем идет этап закрепления ремиссионного периода. После этого рекомендуется провести поддерживающую терапию с профилактическими мерами для предотвращения рецидива. При выявлении осложнений после лечения назначается соответствующая терапия по купированию симптомов.
Дополнительно проводится профилактика лечения – проведение прививочного режима – БЦЖ, от оспы, ввод лейкозных клеток с лимфоцитами, интерферона и другие.
При осложнениях болезни ребёнку проводится трансплантация костного мозга с пересадкой донорских стволовых клеток.
Также назначается курс терапии железодефицитной анемии и других нарушений в структуре крови, антибактериальные препараты для купирования инфицирования организма. Возможно проведение переливания крови и лимфы.
Чтобы предотвратить рецидив, маленький пациент находится под наблюдением врача до конца жизни после лечения.
Прогноз выживаемости
Прогноз жизни у детей зависит от возраста, стадии выявления болезни, физических показателей организма и самочувствия пациента. Неблагоприятный прогноз присутствует:
- У маленьких детей до 2 лет и у школьников после 10 лет;
- Наличие лимфаденопатии с гепатоспленомегалией;
- Лечение проходит с присутствием нейролейкоза;
- Т- и В-клеточный тип заболевания.
Положительный результат после лечения наблюдается у детей в периоде от 2 до 10 лет и при раннем выявлении патологии. У девочек шанс на выздоровление выше.
Если не лечить болезнь, наступает смерть. Поэтому рекомендуется обязательно обращаться к врачу, не тратить время на сомнительные народные методы.
Отсутствие рецидива на протяжении 7 лет говорит о полном выздоровлении ребёнка, но наблюдение снимать нельзя. Профилактика вакцин составляется индивидуально вакцинологом с учётом истории болезни.
Выберите город, желаемую дату, нажмите кнопку “найти” и запишитесь на приём без очереди:
Источник
