Когда у ребенка кожа шелушиться 3 года

У новорожденных детей кожа очень тонкая и нежная. Родители бережно относятся, чтобы не навредить излишним протиранием ватными тампонами, полотенцами, одеждой. Несмотря на регулярные уходовые процедуры, на теле ребенка может появиться шелушение: на голове, щеках, ладошках и ступнях. Закономерные вопросы родителей: «Нормально ли это для новорожденных? Что с этим делать?». Согласно педиатрической статистике, это явление встречается в 100% случаев у новорожденных девочек и мальчиков с разной степенью проявления. Кожа – самый большой орган, постоянно подвергается влиянию окружающей среды. Обновление эпидермиса – естественный процесс. После рождения требуется время на адаптацию к новым условиям, ведь из внутриутробной влажной среды ребенок попадает в воздушное пространство, которое кардинально отличается сухостью. Отсюда и первопричина, почему у ребенка шелушится кожа на голове, лице и теле. Совсем другая ситуация, если побуждающим фактором стала болезнь.
Причины шелушения кожи у ребенка
Дети быстро реагируют на факторы окружающего их пространства. Помимо сухости воздуха и адаптационного периода после рождения есть еще ряд причин для появления шелушения:
- неправильный уход и нарушения гигиены;
- реакция на сухость воздуха или холод;
- аллергическая реакция на средства гигиены, пищу;
- одежда из синтетических материалов;
- врожденные заболевания;
- недостаток витаминов А и Е.
Каждая из этих причин имеет широкую распространенность, но не всегда они сразу исключаются в качестве провоцирующего фактора. Сухой воздух можно увлажнить. Оптимальный показатель для грудного малыша – 50-60%. При необходимости шампуни, мыло и гели для купания рекомендуется поменять на гипоаллергенные. Дети от 1 года и старше могут иметь глистную инвазию. Это провоцирует интоксикацию организма, а отсюда и кожные проявления. При лечении и регулярном уходе шелушения проходят.
Признаки низкого гемоглобина у ребенка
Патологические состояния организма могут носить временный или хронический характер. Таким является показатель низкого гемоглобина в крови. Это один из факторов нарушения нормального функционирования кожного покрова. В первые дни жизни гемоглобин находится на уровне 180-240 г/л, а к концу первой недели он опускается до 200 г/л. Норма у детей от 1 года – 120-160 г/л. Если у ребенка шелушится кожа, значит, уровень гемоглобина может быть пониженным. Обратите внимание на такие признаки: вялость и сонливость, капризность, слабость, сниженный аппетит. У детей школьного возраста при низком гемоглобине наблюдаются сбои в темпе обучаемости, в работе памяти. Характерным симптомом является бледный цвет кожи.
Когда следует обратиться к врачу
Разобраться с симптомами и жалобами маленьких пациентов помочь сможет дерматолог после диагностики на приеме. Он определит, почему у ребенка шелушится кожа на разных частях тела. В АО «Медицина» (клиника академика Ройтберга) в центре Москвы работают ведущие специалисты с большим опытом работы в дерматологии и педиатрии. Различные шелушения не всегда причина патологических состояний. Обратитесь за консультацией, когда у ребенка появился сильный зуд, локализация сухих очагов стала увеличиваться, менять форму. В запущенных случаях кожа может отслаиваться (облазить).
Диагностика состояния кожи
В АО «Медицина» (клиника академика Ройтберга) можно провести комплексное обследование состояния здоровья детей. Когда у ребенка шелушится кожа на теле, дерматолог проводит осмотр, спрашивает о времени появления симптомов и их характере. Из основных диагностических методов могут понадобиться УЗИ для выявления взаимосвязи патологий с состоянием внутренних органов и лабораторные исследования:
- анализ крови (биохимический, общий, на антитела и антигены);
- анализ соскоба с зоны шелушения (микроскопия);
- гистологическое и цитологическое исследования;
- посев на флору для определения чувствительности.
Возможные заболевания: симптоматика
Шелушение не всегда столь безобидное явление. Причинами его появления могут быть не только условия быта, гигиенические процедуры с моющими средствами и влияние температур. Врожденные, аутоиммунные, хронические заболевания – причины беспокойства родителей.
Себорейный и атопический дерматиты
Обязательно надо обратиться за консультацией при себорейном и атопическом дерматите в анамнезе. В первом случае явление в виде плотных коричнево-желтых корочек на голове характерно для всех новорожденных, но и у детей дошкольного возраста они могут тоже появляться. Себорейный дерматит такого типа обычно проходит с укреплением ферментной системы с возрастом. Если речь идет о других его признаках, когда шелушащиеся пятна на коже у ребенка появляются на щеках, предплечьях, груди (красного цвета и неправильной формы), тактика диагностики другая. Возможно есть нарушения функционирования ЖКТ, что и будет исследоваться. Атопический дерматит – более сложное заболевание. Если вы заметили, что у ребенка слишком сухая кожа, он сильно ее расчесывает под коленками, на шее и на сгибе локтевых суставов, нужен контроль дерматолога. Без лечения с возрастом атопический дерматит может распространиться по всему телу.
Сильное шелушение пальцев рук
Локализация мест проблем с кожей указывает на разные причины. Обратитесь к дерматологу, если у ребенка любого возраста наблюдается шелушение с зудом между пальцев – это может быть чесотка. Проявления такого симптома на боковой поверхности пальцев предположительно сигнализирует о грибке. Серебристо-белые чешуйки характерны для псориаза или лишая. Срочно нужна консультация при присоединении температуры, что характерно при скарлатине.
Проявление сухости кожи на ногах
Если у ребенка шелушится кожа на ногах, причина может крыться в авитаминозе. У новорожденных по мере роста и достаточного кормления недостаток устраняется сам. При отсутствии улучшений дерматолог назначает прием витаминов в нужной дозировке в соответствии с возрастом. Причинами могут быть также заболевания ЖКТ, например, дисбактериоз. При шелушении и зуде в дошкольном и школьном возрасте детей нужно обследоваться на наличие грибковых инфекций.
Редкое заболевание – ихтиоз
Это заболевание редко встречается в классическом его проявлении, но медицине известно около 30 разновидностей. При разных стадиях заболевания очаги поражения кожи проявляются от легкой шероховатости, отрубевидных шелушений до тяжелых форм. Эпидермис напоминает чешую рыбу. Из основных симптомов: толстые ороговевшие участки кожи, сильный зуд и перегрев тела из-за нарушения потоотделения. Заболевание требует медицинский контроль и ежедневную коррекцию состояния кожи кремами, мазями, гелями, водными процедурами и т.д.
Профилактика и советы
По каким причинам у ребенка шелушится кожа – определяет врач. В домашних условиях профилактика этого явления состоит в использовании увлажнителя воздуха. Особенно это важно в отопительный сезон. Меры профилактики состоят также в следующем:
- наносить на кожу детский крем перед прогулками в холодный сезон;
- исключить из гардероба синтетическую одежду;
- подобрать бытовую химию из детского сегмента (порошки, ополаскиватели);
- не кутать сильно ребенка дома и на улице;
- купать малышей и старших детей не в горячей воде (максимум 37);
- следить за питьевым режимом (не допускать обезвоживания);
- придерживаться питания без продуктов, вызывающих аллергию;
- не допускать авитаминоз.
Как записаться к дерматологу
Записаться на прием к дерматологу в педиатрического отделении АО «Медицина» (клиника академика Ройтберга) можно с помощью формы на главной странице сайта. Необходимо внести данные для обратной связи, чтобы согласовать удобное время и дату для визита с ребенком.
При необходимости постановки точного диагноза врач может дополнительно направить на обследование к другим узким специалистам: аллергологу, иммунологу и др. Контактный номер рецепции для вопросов и записи к докторам: +7 (495) 995-00-33. Клиника имеет удобное расположение в ЦАО рядом с метро «Маяковская» по адресу: Москва, 2-й Тверской-Ямской переулок, дом 10. В пешей доступности находятся и другие станции: «Белорусская», «Чеховская», «Новослободская», «Тверская». Квалифицированные врачи с большим опытом работы внимательно и заботливо относятся к маленьким пациентам.
Заботьтесь о здоровье детей вместе с АО «Медицина» (клиника академика Ройтберга).
Статьи

20 Окт 2020
В современном обществе анорексия стала одной из глобальных проблем среди подростков, особенно среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Источник
Атопический дерматит – одно из самых распространенных кожных заболеваний у детей, им сегодня страдают более 20% малышей в России. Лечение дерматита – это всегда сложный многоэтапный процесс. Профессор Санкт-Петербургского педиатрического медицинского университета, д.м.н. Заславский Денис Владимирович и медицинский эксперт марки La Roche-Posay Наталия Медведева – о причинах возникновения атопического дерматита у детей, его симптомах и правилах ухода за кожей с атопией.
Заболеваемость атопическим дерматитом за последние 16 лет возросла в 2,1 раза, причем именно у маленьких детей: сейчас болен каждый пятый ребенок. Среди взрослого населения больных атопическим дерматитом намного меньше – 1-3%, признаки аллергического дерматита обычно исчезают перед половым созреванием.
Симптомы атопического дерматита:
- видимые – красные пятна, сухость кожи, шелушение
- проявления – зуд, воспаление, высыпания
Причины возникновения
Основная предпосылка атопии – это генетика: 80% детей с родителями-атопиками также страдают от атопического дерматита. Вторая частая причина – экология: жизнь в больших городах с загазованным воздухом плохо отражается на самых чувствительных организмах – детских. Заболеваемость атопическим дерматитом растет в промышленно развитых странах.
Атопический дерматит у детей до года
Кожа новорожденного занимает около 13% общего веса. Она очень тонка – в 1,5-3 раза меньше, чем кожа взрослого. Недостаточно развития эластичность, слабая связь между клетками рогового слоя, недостаточно развитая гидролипидная мантия, низкий уровень меланина и высокая проницаемость делают ее очень и очень уязвимой для любого вторжения извне.
У новорожденных экзема чаще всего возникает на лице. У детей постарше чаще всего появляется в складках кожи вокруг колен и локтей. Во время приступа кожа становится красной и сухой, а иногда сочится выделениями. Она также очень зудит и на инфицированных участках становится плотнее. Зуд может приводить к нарушениям сна. В целом, кожа становится сухой. Эта исключительная сухость, вызванная генетическими изменениями защитной функции кожи, ведет к зуду.
Правила ухода за кожей младенцев как профилактика дерматита
- Купать не меньше 2-3 раз в неделю (идеальная температура – 37 °C, продолжительность 15 мин);
- Наносить увлажняющий крем после купания;
- Внимательно осматривать зону за ушами и складки кожи (локтевые, коленки, паховые): там могут быть покраснения или шелушения;
- При каждой смене подгузника (каждые 2-3 часа) защищать кожу кремом;
- Использовать косметические средства, разрешенные для применения у детей.
Атопический дерматит – мультифакторное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением и возрастными особенностями локализации и морфологии очагов поражения.
Во время приступа дерматологи советуют использовать кремы или мази с дермокортикоидами, они помогают устранить симптомы болезни. Как только симптомы исчезают – смягчающие кремы, они восстанавливают влажность очень сухой кожи. Это также помогает предотвратить новые приступы. Кремы для склонной к аллергии кожи нужно наносить на все тело раз или два раза в день.
Внимание: местные кортикостероиды нельзя намазывать под подгузник новорожденным и грудничкам, чтобы не допустить первичного пеленочного дерматита – детской ягодичной гранулемы.
Чтобы уменьшить количество приступов, врачи рекомендуют:
- принимать вместо ванной душ
- использовать мягкие очищающие средства без отдушек и мыла
- носить хлопчатобумажную одежду, а не шерстяную и синтетическую.
- поддерживать низкую температуру в помещении.
Лечение атопического дерматита и смягчающая терапия
Основа лечения – это постоянное увлажнение сухой, поврежденной кожи и предотвращение провоцирующих факторов.
Перед купанием кожу ребенка нужно очистить от корочек водными растворами и синдетами (заменители мыла, очищающие средства без добавления щелочи), т.к. антисептики действуют короткое время. В последние 2 минуты купания – добавить в воду смягчающее масло. Врачи рекомендуют добавлять гипохлорит натрия – чтобы уменьшить зуд и затормозить размножение бактерий.
Хорошо поглощаются кожей средства с эмолентами – это жировые компоненты косметики. Эмоленты назначают в дозе не менее 150-200 граммов в неделю у детей раннего возраста и до 500 г у взрослых. Крем с эмолентами наносится сразу после ванны, в течение 2-3 минут. В зимнее время назначаются эмоленты с большим количеством липидов. Глицерин в основе эмолентов лучше переносится, чем мочевина.
Необходимо постоянно, часто и в больших количествах использовать увлажняющие и смягчающие средства (не менее 3-4 раз в день) как самостоятельно, так и после водных процедур по принципу «намочить-намазать».
После водных процедур кожу необходимо вытирать промокательными движениями, избегая трения.
Применять корнеопротекторы (средства, защищающие роговой слой) нужно на непораженную кожу.
Лето – без дерматита
Врачам и мамам, сталкивавшимся с дерматитом, известно, что летом коже всегда легче: 74,4% пациентов с легкой и средней формой дерматита во время летних каникул полностью избавлялись от напасти. 16,3% подтверждали улучшение состояния кожи, и только 9,3% поражений оставались без динамики.
Дело в том, что ультрафиолетовые лучи убивают микробов, уменьшая колонизацию золотистого стафилококка и координируя регуляцию антимикробных пептидов – кожный барьер восстанавливается, корочки разглаживаются, заживают. Две недели, проведенные на солнце, значительно улучшают баланс витамина Д за счет увеличения в сыворотке кальцидиола.
Статья подготовлена по материалам марки La Roche-Posay
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Хорошие результаты по нейродермиту и псориазу дает коллоидный кремний silica,много хороших отзывов, особенно из Европы. Рекомендуют пропить 3-4 месяца.Укрепляет иммунитет, улучшается состояние волос, ногтей. пишите мне на почту, вышлю фото до и после. Выпускается в Германии и в России.
2019-01-29, ik-70
Хочу обратиться к тем, кто пользовался кремом и мылом Акрустал. Слышала от многих людей, что этот негормональный препарат при длительном использовании дает стойкую ремиссию. Поделитесь пожалуйста впечатлениями, если применяли эту мазь.
2018-08-28, Кракова
Девчонки, если есть у кого-то опыт борьбы с дерматитом, посоветуйте какое-либо отечественное средство vita1970@moitabletki.ru Очень надо. Желательно для детского сада.
2016-03-07, Morr Tomas
Всего 3 отзыва Прочитать все отзывы.
Источник
Себорейный дерматит у детей – это хроническое кожное заболевание, которое обусловлено нарушением секреции сальных желез и воспалением дермы. Клинически различают детский и подростковый варианты болезни. Проявляется желтыми корками на голове, лице и теле, покраснением, отечностью и повышенной сальностью кожи. Для диагностики достаточно сбора анамнеза и физикального обследования. Лечение включает аптечную косметику (противогрибковые и кератолитические шампуни, дерматологические кремы), мази с антибиотиками и топическими стероидами, пероральные антигистаминные препараты.
Общие сведения
Себорейный дерматит – самое распространенное заболевание в детской дерматологии, которое встречается у 70% младенцев первых 3 месяцев жизни и у 9-10% детей другого возраста. Мальчики болеют чаще девочек. Выделяют две формы себорейного дерматита – детскую (от рождения до 2-4 лет) и подростковую. Болезнь сопровождается неприятными субъективными ощущениями, а у детей постарше и подростков – психологическим дискомфортом, связанным с наличием неэстетичных себорейных очагов на голове и теле.
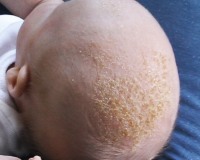
Себорейный дерматит у детей
Причины
Этиологические факторы разнятся в зависимости от формы дерматита. В младенчестве основной причиной является крупный размер сальных желез в сочетании с их повышенной секреторной активностью. К предрасполагающим факторам детской себореи относят повышенный уровень циркулирующих материнских гормонов и усиленную выработку кортикостероидов. У подростков структура причин себорейного дерматита более разнообразна:
- Грибы Malasseiza. Микроорганизмы составляют нормальную кожную микрофлору, но их удельный вес составляет не более 46%. Кожные патологии возникают, когда количество грибов на коже у детей увеличивается до 70-80% и более. Они нарушают барьерную функцию эпидермиса, выделяют насыщенные жирные кислоты, стимулирующие воспаление.
- Нарушение салоотделения. В подростковом возрасте происходит гормональная перестройка, изменяются уровни эстрогенов, прогестерона, тестостерона. Сальные железы на лице, голове, груди и верхней части спины начинают активно выделять секрет, что способствует развитию типичной картины себорейного дерматита.
- Изменения липидограммы. Установлено, что себорейный процесс чаще поражает детей с нарушениями липидного обмена в виде повышенного уровня общего холестерина и триглицеридов. Это вызывает изменение химического состава отделяемого сальных желез, провоцирует кожное воспаление.
- Неврологические заболевания. Больные с церебральным параличом, нервно-мышечными расстройствами чаще страдают от себорейного дерматита. У таких детей поражение носит генерализованный характер. Вероятно, это связано с повышенной выработкой кожного сала на фоне отсутствия двигательной активности.
- Снижение иммунитета. Болезнь в 3-4 раза чаще выявляется у подростков, страдающих врожденными патологиями иммунной системы, ВИЧ-инфицированных. Нарушение реактивности организма сопровождается повышенным размножением грибов Malasseiza, вызывающих дерматит.
Патогенез
В развитии заболевания у детей выделяют 4 патофизиологических стадии. Сначала происходит взаимодействие грибка Malasseiza с эпидермисом, что приводит к изменению состава сального секрета. На втором этапе возникает хроническое кожное воспаление, которое плавно перетекает в третью стадию – нарушение процессов пролиферации и дифференцировки эпидермальных клеток. На четвертом этапе кожа изменяет свои анатомо-функциональные особенности.
Симптомы
У грудных детей себорейный дерматит в основном появляется на голове («чепчик новорожденного») на 2-3 неделе жизни. Образуются жирные желтые корки, которые наиболее выражены в лобной области. Симптом сопровождается покраснением и шелушением в заушной области, на границе роста волос. Постепенно высыпания, локализованные на голове, распространяются на естественные кожные складки (подмышечные, паховые). В этих зонах наблюдаются пятнистые высыпания, кожное раздражение и мацерация.
Для детского варианта себорейного дерматита характерны минимальные субъективные проявления. При массивном поражении возможен умеренный зуд и беспокойство младенца. Выраженные клинические симптомы встречаются при осложненной форме заболевания- эритродермии Лейнера-Муссу. В этом случае, помимо тотальной гиперемии и шелушения, у детей отмечаются расстройства ЖКТ, отказ от груди или бутылочки, повышение температуры тела.
При подростковом типе себорейного дерматита существует 2 типичные локализации: на лице, на голове. Здесь расположены андрогензависимые сальные железы, которые реагируют на изменение уровня половых гормонов. В отличие от младенческой формы, на волосистой части головы образуется мелкое отрубевидное шелушение (перхоть). На гладких кожных покровах появляются участки покраснения и отечности, которые покрываются желтыми корками.
В пубертатном периоде патология дополняется выраженными субъективными симптомами. Подростки жалуются на изнуряющий зуд пораженных очагов, из-за чего они расчесывают кожу до крови. Реже беспокоят жжение и болезненность. Помимо типичных корок и покраснения, на лице, спине и груди заметны мелкие папулы – красные прыщики, возвышающиеся над поверхностью кожи.
Осложнения
Младенческий дерматит зачастую осложняется бактериальной инфекцией с возникновением пиодермии. Она становится следствием постоянной мацерации кожных покровов под памперсом, что создает благоприятные условия для развития микроорганизмов. Неадекватное и несвоевременное лечение кожного заболевания способствует генерализации процесса, когда корками и гиперемированными очагами покрывается все тело, у детей появляется мокнутие, присоединяется вторичная инфекция.
Диагностика
Заболевание имеет характерную клиническую картину, не требует проведения дополнительных лабораторных и инструментальных методов обследования. На приеме педиатр или детский дерматолог тщательно обследует состояние кожи на теле и голове. Если врач подозревает осложнение себорейного дерматита вторичной инфекцией, перед тем, как начать лечение, он назначает микроскопию соскоба чешуек.
При диагностике очень важен сбор анамнеза, что помогает специалисту разобраться с диагнозом. У родителей младенца уточняются сведения о времени начала симптомов, характере вскармливания, поведении ребенка (есть ли постоянный плач, беспокойство, нарушения сна). При обследовании подростка педиатру важно установить семейный анамнез, оценить уровень и гармоничность физического развития.
У младенцев необходима дифференциальная диагностика себорейного воспаления с атопическим поражением. В первом случае симптомы возникают на 1-3 месяце жизни ребенка, во втором – после 3-месячного возраста. Для себореи характерна локализация в кожных складках и на голове, а при атопии первым поражается лицо. Патогномоничный признак нарушения работы сальных желез (толстые желтые корки) отсутствует при аллергической природе дерматита.
Лечение себорейного дерматита у детей
Лечение детей грудного возраста в типичных случаях ограничивается применением лечебной косметики. Для разрыхления и безболезненного удаления корок на голове показаны кремы с салициловой кислотой, специальные шампуни и теплые масляные компрессы за 30-40 минут до купания. Лечение средствами с кератолитическим действием позволяет быстро удалить избыточные наслоения секрета сальных желез, очистить кожные покровы на голове.
Вторая составляющая терапии себорейного дерматита – адекватное увлажнение и питание дермы, чтобы восстановить защитный водно-липидный барьер, нормализовать работу сальных желез. Для ухода наносят специальные детские дерматологические кремы, формула которых содержит растительные масла, ранозаживляющие и себорегулирующие компоненты. При осложненном течении лечение дополняется фармацевтическими препаратами. В терапевтическую схему обычно включают:
- Топические кортикостероиды. Мазевые составы с минимальными концентрациями гормональных веществ прописывают детям, начиная с 4-6 месяцев, если себорейный процесс прогрессирует и не поддается лечению стандартными кремами и шампунями. Используют кортикостероиды, которые не всасываются в кровоток, не дают побочных реакций.
- Антибиотики. Противомикробные мази и кремы показаны при локализации себорейного поражения в кожных складах, что сопровождается мокнутием и высоким риском пиодермии. Средства назначают на 5-7 дней при обострении процесса. Популярностью пользуются комбинированные продукты с гормонами и антибиотиками.
- Антигистаминные средства. Если дерматит сочетается с интенсивным отеком кожи, зудом (что проявляется беспокойством и постоянным плачем ребенка), эффективны препараты для перорального приема, которые быстро снимают симптомы. Их действие направлено на устранение иммунного компонента себорейного воспаления.
- Пиритион-цинк. Аэрозоли и шампуни с этим активным компонентом обладают себорегулирующим, противовоспалительным и антимикотическим действием. Их рекомендуют детям после 1 года для контроля за симптомами дерматита и профилактики рецидивов.
Лечение дерматоза у подростков проводится по схожим принципам. Основное отличие терапевтической схемы – активное назначение противогрибковых шампуней, которые угнетают рост Malasseiza и других патогенных возбудителей микотической инфекции на голове. В пубертатном возрасте обязательно используют антигистаминные и противоаллергические системные препараты, чтобы устранить мучительный зуд.
Медикаментозное лечение дополняют коррекций образа жизни. Подросткам советуют ограничить прием пищи с экстрактивными веществами, красителями и ароматизаторами. Чтобы не раздражать кожу, избегают ношения синтетической одежды, пользования агрессивными средствами для стирки. Важно поддержание комфортной психологической обстановки в семье, чтобы минимизировать стрессы у ребенка. Иногда лечение приходится дополнять психотерапией.
Прогноз и профилактика
У большинства новорожденных происходит выздоровление на первом году жизни, поэтому прогноз благоприятный. При подростковой форме своевременное лечение позволяет устранить внешние проявления и субъективные признаки. Вызывает опасения персистирующее течение патологии в пубертате, которое может переходить в себорейный дерматит взрослых. Профилактика болезни включает правильный уход за кожей ребенка, исключение провоцирующих факторов.
Источник
