Кистозно аденоматозный порок развития легкого у ребенка
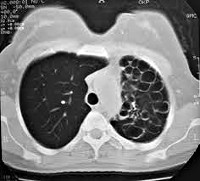
Кистозная гипоплазия лёгких – это врождённая патология дыхательной системы, характеризующаяся недоразвитием альвеолярной ткани и сосудистой сети в сочетании с кистоподобными расширениями дистальных бронхиол и (или) субсегментарных бронхов. Проявляется постоянным кашлем с отхождением мокроты, рецидивирующими гнойно-воспалительными процессами в кистозно-изменённом участке лёгких, признаками хронической интоксикации и дыхательной недостаточности. Диагностируется с помощью лучевых и эндоскопических методов исследования респираторного тракта. Радикальным лечением является хирургическое удаление поражённой части лёгкого.
Общие сведения
Кистозная гипоплазия (поликистоз, врождённая кистозная мальформация, кистозно-аденоматозный порок) лёгких по частоте встречаемости занимает первое место среди всех аномалий развития бронхолёгочной системы. По данным современных авторов медицинских статей по пульмонологии, эта патология выявляется в 9-14 случаях на 100 000 новорождённых, её удельный вес среди врождённых пороков органов дыхания составляет 60-80%. У 4-30% пациентов кистозная гипоплазия одного лёгкого сочетается с агенезией второго, трахеопищеводными свищами, диафрагмальными грыжами, а также с аномалиями развития других органов и систем. Порок чаще выявляется у лиц мужского пола. Описаны случаи семейного поликистоза лёгких.

Кистозная гипоплазия легких
Причины
Кистозная гипоплазия лёгких развивается в результате воздействия неблагоприятных экзогенных и эндогенных факторов в период эмбрионального развития. Начиная с 3-4 недели гестации, под влиянием этих факторов возникают отклонения во взаимодействии зачатка трахеи с окружающей мезенхимой, с 6 недели замедляется рост и деление бронхов, позднее нарушается формирование респираторного отдела. Причины первичного поликистоза не изучены. Матери новорождённых с таким пороком обычно здоровы, другие врождённые дефекты у младенцев отсутствуют. Вторичная гипоплазия развивается на фоне следующих отклонений течения беременности и аномалий плода:
- Уменьшение объёма грудной полости. Причиной порока становится длительное сдавление органов грудной клетки плода, мешающее полноценному формированию бронхолёгочной системы. Такое состояние наблюдается при различных деформациях позвоночника, рёбер и грудины, ложных диафрагмальных грыжах, гидротораксе.
- Олигогидрамнион. Маловодие как патология беременности является самым частым фактором, провоцирующим развитие лёгочной кистозной мальформации. Олигогидрамнион может быть напрямую связан с агенезией почек у плода либо с длительной потерей околоплодных вод матерью. Данное состояние обусловливает компрессию грудной полости извне и снижение внутриальвеолярного давления, что приводит к недоразвитию респираторного отдела, лёгочных сосудов и деформации бронхов.
Прочими предпосылками к возникновению лёгочного поликистоза могут служить некоторые пороки кардиоваскулярной системы, при которых существенно уменьшается объём крови, циркулирующей по малому кругу. Отсутствие дыхательных движений у плода из-за патологии нервно-мышечной проводимости также не позволяет полноценно расти и делиться бронхам, формироваться альвеолярной ткани.
Патогенез
Недоразвитие паренхимы и сосудов лёгких приводит к викарному расширению бронхов. Их неполноценные стенки, не имеющие хрящевых пластинок, растягиваются, образуя тонкостенные полости. При верхнедолевой локализации кистозной мальформации возникает хронический эндобронхит нижележащих отделов респираторного тракта с последующим образованием вторичных бронхоэктазов. Присоединение инфекции и нарушение дренажной функции бронхов становится причиной рецидивирующих воспалительных и нагноительных процессов в гипоплазированном участке органа. Постепенно воспаление распространяется на здоровые ткани.
Чаще патологические изменения выявляются в одном лёгком. Они занимают часть лёгочной ткани, долю или целый орган. Кистозная гипоплазия может располагаться мозаично, здоровая паренхима чередуется с изменёнными участками. Макроскопически поверхность такого участка лёгкого выглядит мелкобугристой, покрывающая её плевра истончена и лишена угольного пигмента. На разрезе обнаруживаются многочисленные тонкостенные выстланные мерцательным эпителием кисты диаметром от 5 до 20 и более мм.
Классификация
Различают три гистологических типа кистозной мальформации лёгких. Первый вариант характеризуется наличием крупных (более 2 см в диаметре) полостей, между которыми могут находиться нормальные альвеолы, и благоприятным течением болезни. Второй гистотип представлен среднего размера (около 1 см) кистами с деформированными альвеолами и бронхиолами между ними. Часто сочетается с другими врождёнными дефектами. Прогноз при третьем типе гипоплазии плохой, присутствует обширный участок незрелой альвеолярной ткани с множественными мелкими кистозными образованиями. По клиническому течению в практической пульмонологии выделяют следующие формы патологии:
- Бессимптомная. Длительно протекает скрыто. Выявляется случайно при профилактическом осмотре или обследовании по другому поводу.
- Лёгкая. Характеризуется редкими эпизодами кашля с небольшим количеством слизистой или слизисто-гнойной мокроты.
- Среднетяжёлая. Проявляется частыми (до 2-3 раз в год) затяжными воспалительными процессами бронхолёгочной системы с продуктивным кашлем. Имеется тенденция к прогрессированию болезни.
- Тяжёлая. Хроническое воспаление с нагноением присутствует практически постоянно. Отделяется большое количество гнойной мокроты. Постепенно нарастает лёгочно-сердечная недостаточность.
Симптомы
Сроки появления первых клинических проявлений зависят от объёма поражения лёгких и гистологического типа мальформации. Обширные двусторонние процессы и выраженная незрелость альвеолярной ткани приводят к рождению детей с острой дыхательной недостаточностью. Наличие небольшого участка кистозно гипоплазированной ткани 1 типа может протекать бессимптомно. В остальных случаях заболевание чаще манифестирует в детском или юношеском возрасте после перенесённой респираторной инфекции или пневмонии.
Основным симптомом болезни является продуктивный кашель. Количество выделяемой мокроты варьируется от 50 до 200 и более мл в течение суток и зависит от тяжести течения патологии. Отделяемое может быть слизистым, слизисто-гнойным или гнойным. В тяжёлых случаях обильно (более 200 мл в сутки) откашливается жёлто-зелёная мокрота с неприятным гнилостным запахом. Периодически наблюдается кровохарканье. В фазе обострения отмечается усиление кашля и увеличение объёма патологического бронхиального секрета, присоединяется субфебрильная или фебрильная лихорадка, общая слабость, снижается аппетит.
Одышка возникает при среднетяжёлом течении процесса. Вначале она появляется только при физической нагрузке, позднее беспокоит больных в состоянии покоя. Дети с тяжёлой формой гипоплазии отстают в развитии. Тотальное поражение лёгкого сопровождается деформациями грудной клетки, уплощением её половины и отставанием в акте дыхания. При длительном течении заболевания с частыми затяжными обострениями нередко наблюдаются деформации дистальных фаланг пальцев по типу барабанных палочек.
Осложнения
В 10% случаев кистозная гипоплазия лёгких заканчивается внутриутробной гибелью плода и мертворождением. Респираторный дистресс-синдром встречается у 30% новорождённых с этим пороком развития. У остальных заболевание протекает относительно благоприятно. Среди осложнений первое место по частоте занимает пневмония, реже наблюдаются пневмо- и гемотораксы, появление новообразований. Без лечения в ряде случаев развивается хроническая респираторная недостаточность, формируется лёгочное сердце.
Диагностика
Осмотр и физикальное исследование пациента с лёгким или среднетяжёлым течением патологии информативны только во время обострения. При тяжёлой форме врождённого порока у больного ребёнка наблюдается задержка физического развития, деформации грудной клетки и гипертрофическая остеоартропатия ногтевых фанг пальцев. Кожные покровы обычно бледные, присутствует акроцианоз. У детей раннего возраста синеет носогубный треугольник.
Перкуторно иногда определяется притупление лёгочного звука в проекции вторичного воспалительного процесса. При аускультации дыхание бывает ослабленным или жёстким, над крупными полостями или бронхоэктазами – амфорическим. Патогномоничным признаком является симптом «барабанной дроби» – выслушивается обилие звучных разнокалиберных влажных хрипов со стороны порочно развитого органа. При обострении к аускультативной картине присоединяются сухие и крепитирующие хрипы. Окончательный диагноз устанавливается на основании следующих методов исследования:
- Визуализационные методики. Диагностика порока с помощью УЗИ возможна ещё в антенальный период – на 18-20 неделях беременности и в более поздние сроки. Гипоплазия органа или его части у ребёнка или взрослого хорошо определяется на обзорной рентгенограмме лёгких. Отдифференцировать простую форму от кистозной помогает КТ грудной клетки. Для дифференциальной диагностики с бронхоэктатической болезнью, буллёзной эмфиземой, туберкулёзом применяется бронхография и ангиопульмонография.
- Эндоскопия. Бронхоскопия относится к вспомогательным методам исследования. С её помощью выявляется эндобронхит, наличие гнойного содержимого в просвете трахеобронхиального дерева при обострении. Для лёгочного поликистоза характерна избыточная подвижность мембранозной части трахеи с экспираторным коллапсом.
- Функциональные методы. Спирометрия и бодиплетизмография дают возможность обнаружить смешанные или обструктивные нарушения функции внешнего дыхания. Тяжёлая патология сопровождается снижением насыщения кровью кислородом, определяемым с помощью пульсоксиметрии, и признаками перегрузки правых отделов сердца на ЭКГ.
- Патоморфологическое исследование. Является наиболее точным методом верификации диагноза. Изучается резецированная во время хирургического вмешательства лёгочная ткань. О присутствии кистозной мальформации свидетельствует наличие тонкостенных кистозных расширений бронхиальных ветвей и отсутствие хрящевых пластинок в стенках кист, чередование патологически изменённых тканей с участками нормальной лёгочной паренхимы.
Лечение
Для предотвращения дальнейшего распространения нагноительного процесса на здоровые органы часть лёгкого с кистозными изменениями подлежит оперативному удалению. Плановое хирургическое вмешательство осуществляется во время ремиссии. В зависимости от распространённости процесса выполняется резекция лёгкого, лоб- или пульмонэктомия. При наличии вторичных изменений в соседних бронхах возможны комбинированные операции, в ходе которых производится лобэктомия с одномоментной резекцией части соседней доли или экстирпацией бронхов с бронхоэктазами.
При распространённом двустороннем процессе, сопутствующей тяжёлой ХОБЛ хирургическое лечение становится невозможным. В таких случаях назначается комплексная консервативная терапия. С санационной целью осуществляется бронхоальвеолярный лаваж, постуральный дренаж, назначаются ингаляции бронхолитиков и кортикостероидов, физиотерапевтические процедуры и массаж. При обострениях применяются антибактериальные препараты.
Прогноз и профилактика
Кистозная гипоплазия лёгких второго и третьего гистологических типов протекает неблагоприятно. Из-за незрелости респираторной системы и сопутствующих тяжёлых пороков других органов дети с такой патологией часто рождаются мёртвыми или погибают в раннем возрасте. Прогноз для пациентов с поликистозом 1 типа относительно благоприятный. Своевременное хирургическое вмешательство даёт хорошие результаты. Адекватная консервативная терапия в 70% случаев приводит к улучшению и стабилизации состояния. Без лечения дыхательная недостаточность постепенно прогрессирует, становится причиной инвалидизации больного.
Первичная профилактика поликистоза лёгких не разработана. В качестве превентивных мер беременной женщине следует вести здоровый образ жизни, выполнять рекомендации наблюдающего её акушер-гинеколога. Пренатальный УЗИ-скрининг позволяет своевременно выявить аномалии развития плода и определить тактику дальнейшего ведения беременности и родов, установить необходимость хирургического лечения в период новорождённости. Пациент с кистозной мальформацией лёгких подлежит диспансерному наблюдению у врача-пульмонолога, ежегодной сезонной вакцинации против респираторных инфекций.
Источник
Здравствуйте!
Я не мама, а папа, но решил оставить здесь запись об истории рождения своего сыночка, в желании поддержать родителей, которые столкнулись с таким диагнозом, как КАПРЛ у плода.
В 2016 году мы жили в Красноярске, я, жена, дочка 2-х лет.
13 декабря 2016 года
На плановое УЗИ в 20 недель я пошел с женой, так как в этот день надеялись узнать пол ребенка. В кабинет УЗИ меня не пустили, а через 20 минут (что уже меня насторожило), из кабинета вышла перепуганная жена и сказала, что нас направляют к зав. отделением. Достаточно оперативно нам объяснили, что все плохо, на вечер этого же дня направили на консилиум в женскую консультацию. Из заключения УЗИ я понял, что у меня сыночек, и у него КАПРЛ.
За остаток дня мы успели прочитать немало статей про КАПРЛ (в том числе, на babyblog), из чего я сделал вывод, что порок сложный, никто толком не понимает, как он появляется, почему, чем грозит и т.п.
Вечером пошли вместе с женой на консилиум. Перед консилиумом нас пригласил к себе психолог, который невероятно жалостливым тоном объяснял нам, что прерывание беременности – это нормально, что это не убийство, а благородный поступок, на который способны лишь сильные люди. От психолога мы быстро ушли, так как жена могла его чем-нибудь ударить за слезливые бестолковые утешения.
На консилиум мы попали только к 9 вечера, были последними в очереди. Консилиум я записывал на диктофон, так как из тех же блогов прочитал, что там прочищают мозги, настаивая на прерывании беременности. Я не ошибся, сегодня в очередной раз прослушал запись (15 минут), из которой очевидно одно: у врачей стоит задача убедить родителей прервать беременность, описывая все возможные ужасы, которые последуют за решением родить своего ребеночка.
К сожалению, аудиозапись не прикрепляется к данной статье, по эл. почте направлю тем, кто попал в подобное положение, чтобы понять, как жестоки могут быть врачи в своем желании просто плыть по течению.
Итоги консилиума:
1. У нас самая тяжелая разновидность КАПРЛ (мелкокистозный) левого легкого;
2. Никаких шансов на благоприятный исход;
3. Причин нашего КАПРЛ врачи не знают;
4. Надо срочно прерывать беременность, так как скоро новый год, все надо успеть оформить по закону.
При этом все выводы выше были сделаны врачами на основании 1 (одного!!!) УЗИ. Наши слова о человеческом факторе и возможной ошибке врачи парировали доводом, что у них все профессионалы, врачи высшей категории, поэтому никакой ошибки быть не может, никаких повторных УЗИ не требуется.
Мы отказались от прерывания, в надежде найти опровержения. Тогда нам выдали протокол, чтобы мы на 26-28 неделе опять пришли на УЗИ. Все.
На консилиуме также сообщили, что если мы все же передумаем, то прерывание необходимо делать до 22 декабря (мой день рождения), так как закон и т.п.
После консилиума мы нашли одного врача из данной комиссии (человек с добрым сердцем там просто выделялся на общем фоне), который согласился сделать еще одно УЗИ на следующий день.
14 декабря 2016 года
На повторном УЗИ уже не все так однозначно, по словам врача, есть участок левого легкого, не пораженный кистами. В первый раз мы услышали: “Дайте ребеночку шанс”. С этими словами мы продолжили искать выходы из ситуации.
15-16 декабря 2016 года
Сделали еще одно УЗИ. Есть заключение, что поражена только нижняя доля левого легкого, верхняя доля здорова. Есть шансы, которые подтвердить можно только МРТ. Но в нашем городе МРТ плода не делают. Перебрав близлежащие города, врач позвонил в Екатеринбург, где нас согласились оперативно принять для обследования МРТ плода. Бесплатно. Отправили все документы в Екатеринбург.
17-18 декабря 2016 года
Позвонили в Екатеринбург, там с датой приема не определились, поэтому мы начали искать другие варианты по всей России: Москва, Санкт-Петербург…в такие короткие сроки никто принять не может: то выходные, то специалисты в отпуске, то очереди….
20 декабря 2016 года
Я остаюсь с дочкой, жена летит в Екатеринбург: все документы оформлены, там ее ждут.
21-26 декабря 2016 года
На МРТ подтвердилось наличие КАПРЛ левого легкого, при этом, в отличие от УЗИ 13 декабря, определено, что поражена нижняя доля левого легкого. Верхняя доля в порядке. После целой череды консилиумов, было готово заключение, согласно которого рекомендация врачей “прерывать беременность”.
Пока заключение подписывалось, жене уже принесли соответствующие препараты для прерывания беременности. Мы уже почти смирились с тем, что нашего сыночка не спасти, и тут пришло спасение. Заведующий хирургическим отделением отказался подписывать протокол консилиума, так как не увидел для прерывания беременности достаточных оснований, при этом согласился самостоятельно оперировать ребеночка после рождения. Это было чудо. После всех этих бездушных врачей, вдруг находится Специалист, который не боится взять на себя ответственность и не согласиться с мнением большинства.
Препараты для прерывания беременности у жены тут же забрали, протокол переписали. Наблюдение и рождение ребеночка предписали производить в Екатеринбурге.
27 декабря 2016 года
Жена прилетела домой, мы встречали новый год вчетвером.
7-16 февраля 2017 года
Жена на обследовании в Екатеринбурге. Дополнительных осложнений в развитии ребенка не выявлено, при этом вместо КАПРЛ диагноз уже “интралобарная секвестрация левого легкого”.
3 апреля 2017 года
Жена на поезде отправилась в Екатеринбург, где уже предстояло рожать нашего сыночка.
16 апреля 2017 года
Я с дочкой вылетел в Екатеринбург, чтобы быть рядом при рождении сыночка (не партнерские роды. Рядом – не далеко).
3 мая 2017 года
В этот день родился мой сыночек, 3.5 кг – вес, 52 см – рост.
УЗИ, которые делались перед родами, уже не показывали никаких аномалий, пороков и т.п. Врачи говорили о том, что если бы не ранее поставленные диагнозы, то они бы не догадались о существовании пороков в развитии. Наверное, поэтому никаких дополнительных мероприятий для экстренного реанимирования при родах не было предусмотрено, при этом, после рождения, ребеночка показали маме и забрали на обследования. Особое спасибо маме, которая родила ребенка сама, в течение 14 часов, а когда было особенно тяжело, вспоминала слова врачей о том, что для ребеночка очень важно родиться максимально естественным путем. Как сказала потом жена: “С таким же успехом я могла родить и в лесу!” Это ни в коем случае не в укор акушерам, скорее, наоборот, спасибо им за то, что позволили родиться именно так моему сыночку.
5 мая 2017 года
Сыночка обследовали, ничего не нашли, на рентгене все хорошо. Ребеночка отдали маме.
8 мая 2017 года
Жену с сыночком выписали из больницы.
12 мая 2017 года
Мы всей семьей полетели домой.
На этом закончу свою историю. Мы продолжаем быть бдительными по отношению к здоровью нашего малыша, в месяц сделали рентген, на нем все хорошо. От КТ пока отказываемся, так как условия его проведения (под наркозом) видятся слишком вредными для малютки.
Врачи считают, что если порок развития был, то он никуда не денется. А я уверен, что природа слишком неестественна для нас, и когда человек пытается разложить законы природы по полочкам на шаблоны, он не должен выкидывать все то, что не вписывается в его узкие стандарты. Многочисленные УЗИ на всех стадиях беременности дают нам информацию, которой, возможно, лучше не обладать, так как на ее основании можно совершить непоправимые ошибки…
В ситуации, в которую мы попали в декабре 2016 года, я не слушал свое сердце, я руководствовался здравым смыслом: здоровые молодые люди, генетика хорошая, не курят, не пьют, к планированию малыша подходили ответственно, во время беременности избегали всех негативных факторов…Откуда КАПРЛ? Не на все вопросы можно найти ответы, и это я тоже понимаю. Если бы заключение на прерывание беременности в декабре 2016 года было подписано заведующим хирургического отделения г. Екатеринбург, у меня бы сейчас не было сыночка….
Позволю себе дать совет тем семьям, кому ставят диагноз КАПРЛ плода – боритесь за жизнь своего ребенка, только тогда у него будет шанс.
Источник
