Как эпилепсия тормозит развитие ребенка

В России с каждым годом растет количество детей с эпилепсией, аутизмом, задержкой речевого развития и другими мозговыми дисфункциями. Специалисты связывают это с ухудшением экологической обстановки, влиянием гаджетов, изменением вирусо-бактериальной среды, а также – с прогрессом в диагностике заболеваний. Еще лет 10 назад не было столь современных методов исследования, и зачастую болезнь принимали за особенности характера ребенка.
Какими методами сегодня диагностируют заболевания нервной системы, можно ли при помощи диеты избавиться от эпилепсии и как помочь ребенку в переходном возрасте, – в интервью ЕАН рассказывает невролог, врач-невролог-эпилептолог «УГМК-Здоровье», кандидат медицинских наук Татьяна Томенко.
– Татьяна Рафаиловна, недавно на базе «УГМК-Здоровье» открылся «Центр эпилепсии и мозговых дисфункций» для детей. Каковы основные задачи этой структуры и какую помощь вы готовы оказать маленьким пациентам?
– Наша задача – оказать комплексную помощь детям, отследить их развитие от рождения и до 18 лет. В числе наших пациентов есть и здоровые дети, у которых в определенные периоды развития могут возникать состояния, требующие дифференцированного диагноза с рядом патологических состояний нервной системы, и дети с такими заболеваниями, как эпилепсия, аутизм, туберозный склероз.
Это достаточно сложные заболевания. Только эпилепсия имеет более 70 форм, в том числе злокачественные и доброкачественные.
В нашем центре мы решили собрать все те службы, которые могут ответить на максимум вопросов, возникающих у семьи: что за заболевание у ребенка, как с ним жить, какой прогноз. Наша задача – назначить терапию и сопровождать семью в течение всего периода реабилитации. Но для начала – обследовать ребенка по методикам международного и европейского уровня.

– То есть вы взаимодействуете со специалистами из других стран?
– Да, наши врачи регулярно проходят обучение у зарубежных специалистов. В сложных ситуациях мы всегда можем обратиться к коллегам из Европы. При необходимости мы организуем консилиумы с участием наших и зарубежных коллег при помощи телевидеоконференций.
– Вы сказали, что задача центра – оказать комплексную помощь детям. Какие еще специалисты работают вместе с неврологом?
– Невролог – это рулевой, который определяет дальнейший «маршрут» маленького пациента. Например, если у ребенка задержка речевого развития, мы подключаем к работе логопеда. Если имеет место нарушение осанки или косолапость – ортопеда. Если у ребенка генетическое заболевание, мы взаимодействуем с генетиками. Также в центре работают нейропсихолог, психолог, психиатр.
Преимущество нашей службы в том, что не требуется обивать пороги разных кабинетов и «выбивать» направления, а потом долго ждать очередь к специалистам, как это зачастую бывает в муниципальных больницах. Ведь в ряде случаев время упускать просто нельзя. Например, есть такие формы эпилепсии, которые начинаются с частых приступов судорог, и, если их вовремя не остановить, это грозит инвалидизацией и серьезной задержкой развития ребенка. У нас есть случаи, когда у ребенка случалось 80-100 приступов в день, но уже с третьей таблетки они прекращались полностью, наступало выздоровление. Главное – это не упустить время.
– Татьяна Рафаиловна, на какие поведенческие признаки должны обращать внимание родители, чтобы понять, что их ребенку нужна помощь невролога?
– В первый год жизни ребенка показывают доктору в месяц, три, шесть, девять и в год, и тогда специалист даже при отсутствии жалоб родителей может понять, есть у ребенка какая-то патология или нет.
Во всех возрастных периодах нужно обращать внимание на любые отклонения в поведении и состоянии ребенка, например, такие, как повторяющиеся движения, нарушение сна. Можно даже снять на видео эти симптомы и показать запись врачу, уже по ней специалист может сказать многое. В нашей клинике любое электроэнцефалогическое исследование мы сопровождаем видеосъемкой, которая во многом объясняет нам ту или иную симптоматику, облегчая тем самым диагностику и определение тактики терапии.
– А неуспеваемость в школе, девиантное поведение в подростковом возрасте является поводом обратиться к неврологу?
– Конечно. К нам обращаются родители, когда понимают, что их воспитательные меры бессильны, и мы начинаем разбираться в ситуации. Нужно определить: либо подростку необходимо медикаментозное вмешательство, если у него, например, синдром гиперактивности с дефицитом внимания, либо имеют место психологические проблемы, которые можно решить другим путем.
Например, ребенок не может удержать внимание, его одергивают на уроках. В таких случаях нужно выстраивать по-другому режим дня, иначе распределять нагрузку. Бывает, что школьник посещает массу секций и кружков и его мозг просто перегружен. Или же он гуманитарий, а родители отдали его углубленно изучать математику. В данных ситуациях в переходном возрасте особенно остро ребенок выражает протест, начинает отторгать учебу, возникают проблемы поведенческого характера. Тут мы подключаем к терапии и родителей. Бывает, что все проблемы можно решить, просто переведя ребенка в другую школу или отказавшись от каких-то кружков.
Однако бывает, что ребенок не усваивает информацию в школе, не может контролировать внимание из-за незрелости определенных структур головного мозга. В таких случаях необходима коррекция. В нашем центре есть как медикаментозные, так и немедикаментозные ее методики.
– То есть можно обойтись без лекарств?
– Да, в «УГМК-Здоровье» есть «Центр когнитивных технологий», где практикуются такие методики. Например, Томатис-терапия и интерактивный метроном, которые позволяют улучшить координацию, восприятие, память, внимание, а следовательно, и повысить успеваемость в школе.
Если у ребенка хороший уровень интеллекта, но имеет место дислексия или дисграфия, то есть ему трудно читать или писать, мы пытаемся помочь таким детям, и сейчас, при современных методиках, это возможно. Нейропсихолог проводит коррекционные занятия, в том числе с использованием графических, «двигательных» заданий, что позволяет существенно улучшить ситуацию.
Интересна и методика биологической обратной связи (БОС). С ее помощью ребенок учится контролировать ряд биологических параметров – частоту дыхания, сердечных сокращений, а тем самым – свои эмоции, уменьшается чувство тревоги, повышенной двигательной активности. Происходит это примерно так: ребенок видит на экране компьютера картинку, фильм или мульфильм (все зависит от возраста нашего пациента и его интересов), если в какой-то момент он начинает волноваться или активно двигаться – учащается пульс, дыхание, появляется сокращение мышц, изображение на экране искажается. Чтобы продолжить нормальный просмотр, ребенок пытается справиться со своим состоянием, нормализовать дыхание, успокоиться, и таким образом учится справляться со своим организмом. Это хорошая методика при тревогах, страхах, стрессах, головной боли, заикании и так далее.
– Я слышала, что некоторые заболевания, в том числе и эпилепсию, можно вылечить при помощи диеты. Практикуете ли такое вы?
– Действительно, в Европе уже давно известна кетогенная диета, и мы ее тоже используем. Зачастую она позволяет заменить противосудорожную терапию. Прежде чем ее назначить, мы общаемся с родителями ребенка, выясняем, как он кушает: через зонд, его кормят с ложечки или он делает это самостоятельно, какие продукты любит, сколько ест. После этого диетологи разрабатывают диету, выверяя все до десятых долей граммов. При соблюдении этой диеты, например, ребенка можно избавить от эпилептических приступов. Суть ее в преобладающем количестве жиров над углеводами и белками, в результате чего в организм поступает преимущественно не глюкоза, которой питается головной мозг, а жиры, которые распадаются на кетоновые тела. Эти кетоновые тела и обладают противосудорожным действием, кроме того, улучшаются и когнитивные процессы. С помощью этой диеты в ряде случаев возможно полностью избавиться от болезни. Контролирует правильность соблюдения диеты и ее результат – гастроэнтеролог, диетолог и эпилептолог.
Таким образом, методик лечения сейчас довольно много, и наши специалисты, действуя совместно, могут подобрать каждому ребенку ту, которая подходит именно для него.
Источник
Эпилепсия у детей – это хроническое церебральное расстройство, характеризующееся повторяющимися, стереотипными припадками, возникающими без явных провоцирующих факторов. Ведущими проявлениями эпилепсии у детей служат эпилептические припадки, которые могут протекать в виде тонико-клонических судорог, абсансов, миоклонических судорог с нарушением сознания или без его нарушения. Инструментальная и лабораторная диагностика эпилепсии у детей включает проведение ЭЭГ, рентгенографии черепа, КТ, МРТ и ПЭТ головного мозга, биохимического анализа крови и спинномозговой жидкости. Общие принципы лечения эпилепсии у детей предполагают соблюдение охранительного режима, терапию антиконвульсантами, психотерапию; при необходимости – нейрохирургическое лечение.
Общие сведения
Эпилепсия у детей – хроническая патология головного мозга, протекающая с периодически повторяющимися неспровоцированными судорогами или их вегетативными, психическими, сенсорными эквивалентами, обусловленными гиперсинхронной электрической активностью нейронов мозга. Согласно имеющейся в педиатрии статистике, эпилепсия встречается у 1-5% детей. У 75% взрослых, страдающих эпилепсией, дебют заболевания приходится на детский или подростковый возраст.
У детей, наряду с доброкачественными формами эпилепсии, встречаются злокачественные (прогрессирующие и резистентные к проводимой терапии) формы. Нередко эпилептические припадки у детей протекают атипично, стерто, а клиническая картина не всегда соответствует изменениям на электроэнцефалограмме. Изучением эпилепсии у детей занимается детская неврология и ее специализированный раздел – эпилептология.
Эпилепсия у детей
Причины
Фактором эпилептогенеза в детском возрасте выступает незрелость мозга, характеризующаяся преобладанием процессов возбуждения, необходимых для формирования функциональных межнейронных связей. Кроме этого, эпилептизации нейронов способствуют преморбидные органические поражения мозга (генетические или приобретенные), вызывающие повышенную судорожную готовность. В этиологии и патогенезе эпилепсии у детей немалую роль играют наследственная или приобретенная предрасположенность к заболеванию.
- Наследственный фактор. Развитие идиопатических форм эпилепсии у детей в большинстве случаев связано с генетически обусловленной нестабильностью мембран нейронов и нарушением нейромедиаторного баланса. При наличии идиопатической эпилепсии у одного из родителей, риск развития эпилепсии у ребенка составляет около 10%. Эпилепсия у детей может быть ассоциирована с наследственными дефектами обмена веществ (фенилкетонурией, лейцинозом, гиперглицинемией, митохондриальными энцефаломиопатиями), хромосомными синдромами (болезнью Дауна), наследственными нейрокожными синдромами (нейрофиброматозом, туберозным склерозом) и др.
- Пренатальное поражения головного мозга. Среди пренатальных факторов ведущую роль играют токсикозы беременности, гипоксия плода, внутриутробные инфекции, фетальный алкогольный синдром (ФАС), внутричерепные родовые травмы, тяжелая желтуха новорожденных.
- Раннее органическое поражение мозга. Может быть связано с врожденными аномалиями мозга, перенесенными ребенком нейроинфекциями (менингитами, энцефалитами, арахноидитами), ЧМТ; осложнениями общих инфекционных заболеваний (гриппа, пневмонии, сепсиса и др.), поствакцинальными осложнениями и пр. У детей с ДЦП эпилепсия выявляется в 20-33% случаев.
Криптогенные формы эпилепсии у детей имеют предположительно симптоматическое происхождение, однако их достоверные причины так и остаются невыясненными даже при использовании современных методов нейровизуализации.
Классификация
В зависимости от характера эпилептических припадков, выделяют:
1. Фокальную эпилепсию у детей, протекающую с фокальными (локальными, парциальными) приступами:
- простыми (с двигательными, вегетативными, соматосенсорными, психическими компонентами)
- сложными (с нарушением сознания)
- с вторичной генерализацией (переходящими в генерализованные тонико-клонические приступы)
2. Генерализованную эпилепсию у детей, протекающую с первично-генерализованными приступами:
- абсансами (типичными, атипичными)
- клоническими припадками
- тонико-клоническими припадками
- миоклоническими припадками
- атоническими припадками
3. Эпилепсию у детей, протекающую с неклассифицируемыми припадками (повторными, случайными, рефлекторными, эпилептический статус и пр.).
Локализационно-обусловленные и генерализованные формы эпилепсии у детей с учетом этиологии подразделяются на идиопатические, симптоматические и криптогенные. Среди идиопатических фокальных форм заболевания у детей чаще всего встречается доброкачественная роландическая эпилепсия, эпилепсия с затылочными пароксизмами, эпилепсия чтения; среди генерализованных идиопатических форм – доброкачественные судороги новорожденных, миоклоническая и абсансная эпилепсия детского и юношеского возраста и др.
Симптомы эпилепсии у детей
Клинические проявления эпилепсии у детей многообразны, зависят от формы заболевания и типов приступов. В этой связи остановимся лишь на некоторых эпилептических припадках, встречающихся в детском возрасте.
В продромальном периоде эпилептического припадка обычно отмечаются предвестники, включающие аффективные нарушения (раздражительность, головную боль, страх) и ауру (соматосенсорную, слуховую, зрительную, вкусовую, обонятельную, психическую).
При «большом» (генерализованном) припадке ребенок, страдающий эпилепсией, внезапно теряет сознание и падает со стоном или криком. Тоническая фаза приступа длится несколько секунд и сопровождается напряжением мускулатуры: запрокидыванием головы, сжиманием челюстей, апноэ, цианозом лица, расширением зрачков, сгибанием рук в локтях, вытяжением ног. Затем тоническая фаза сменяется клоническими судорогами, которые длятся 1-2 минуты. В клоническую фазу приступа отмечается шумное дыхание, выделение пены изо рта, нередко – прикусывание языка, непроизвольное мочеиспускание и дефекация. После стихания судорог дети обычно не реагируют на окружающие раздражители, засыпают и приходят в себя в состоянии амнезии.
«Малые» припадки (абсансы) у детей, страдающих эпилепсией, характеризуются кратковременным (на 4-20 секунд) выключением сознания: замиранием взгляда, остановкой движений и речи с последующим продолжением прерванной деятельности и амнезией. При сложных абсансах могут иметь место моторные феномены (миоклонические подергивания, закатывание глазных яблок, сокращения мышц лица), вазомоторные нарушения (покраснение или побледнение лица, саливация, потливость), двигательные автоматизмы. Приступы абсансов повторяются ежедневно и с большой частотой.
Простые фокальные припадки при эпилепсии у детей могут сопровождаться подергиваниями отдельных мышечных групп; необычными ощущениями (слуховыми, зрительными, вкусовыми, соматосенсорными); приступами головных и абдоминальных болей, тошнотой, тахикардией, потливостью, повышением температуры; психическими нарушениями.
Осложнения
Длительное течение эпилепсии приводит к изменению нервно-психического статуса детей: у многих из них наблюдается синдром гиперактивности и дефицита внимания, трудности в обучении, нарушения поведения. Некоторые формы эпилепсии у детей протекают со снижением интеллекта.
Диагностика
Современный подход к диагностике эпилепсии у детей основывается на тщательном изучении анамнеза, оценке неврологического статуса, проведении инструментальных и лабораторные исследований. Детскому неврологу или эпилептологу необходимо знать частоту, продолжительность, время возникновения приступов, наличие и характер ауры, особенности течения припадка, постприступного и межприступного периодов. Особое внимание обращается на наличие перинатальной патологии, раннего органического поражения мозга у детей, эпилепсии у родственников. Инструментальная диагностика:
- Электроэнцефалография. Проводится с целью определения участка повышенной возбудимости в головном мозге и формы эпилепсии. Типичным для эпилепсии у детей служит наличие ЭЭГ-знаков: пиков, острых волн, комплексов «пик-волна», пароксизмальных ритмов. Поскольку эпилептические феномены не всегда обнаруживаются в покое, нередко возникает необходимость записи ЭЭГ с функциональными пробами (световой стимуляцией, гипервентиляцией, депривацией сна, фармакологическими пробами и т. д.) ночного ЭЭГ-мониторинга или длительного ЭЭГ-видеомониторинга, увеличивающих вероятность выявления патологических изменений.
- Методы нейровизуализации. Для определения морфологического субстрата эпилепсии у детей проводится рентгенография черепа, КТ, МРТ, ПЭТ головного мозга.
- ЭФИ сердца. С целью исключения пароксизмов кардиогенного происхождения выполняется электрокардиография и суточное мониторирование ЭКГ ребенку.
- Лабораторная диагностика. Для выяснения этиологического характера эпилепсии у детей может потребоваться исследование биохимических и иммунологических маркеров крови, проведение люмбальной пункции с исследованием цереброспинальной жидкости, определение хромосомного кариотипа.
Эпилепсию необходимо дифференцировать с судорожным синдромом у детей, спазмофилией, фебрильными судорогами и другими эпилептиформными приступами.
Лечение эпилепсии у детей
Первая помощь при эпилептическом приступе
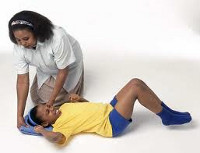
Родители детей, страдающих эпилепсией, должны уметь оказать ребенку неотложную помощь при эпилептическом припадке. При возникновении предвестников приступа следует уложить ребенка на спину, освободив от тесной одежды и обеспечив свободный доступ воздуха. Во избежание западания языка и аспирации слюны голову ребенка необходимо повернуть набок. С целью купирования длительных судорог возможно ректальное введение диазепама (в виде суппозиториев, раствора).
Консервативная терапия
При организации режима ребенка, больного эпилепсией, следует избегать перегрузок, волнений, в отдельных случаях – длительной инсоляции, просмотра телевизора или работы за компьютером.
Детям, страдающим эпилепсией, необходима длительная (иногда пожизненная) терапия индивидуально подобранными противосудорожными препаратами. Антиконвульсанты назначаются в режиме монотерапии с постепенным наращиванием дозы до достижения контроля над приступами. Традиционно для лечения эпилепсии у детей используются различные производные вальпроевой кислоты, карбамазепин, фенобарбитал, бензодиазепины (диазепам), а также антиконвульсанты нового поколения (ламотриджин, топирамат, окскарбазепин, леветирацетам и др.). При неэффективности монотерапии по назначению врача подбирается дополнительный противоэпилептический препарат.
Из немедикаментозных методов лечения эпилепсии у детей может применяться психотерапия, БОС-терапия. Положительно зарекомендовали себя при эпилепсии у детей, резистентной к противосудорожным препаратам, такие альтернативные методы, как гормональная терапия (АКТГ), кетогенная диета, иммунотерапия.
Нейрохирургическое лечение
Нейрохирургические методы лечения эпилепсии у детей пока не нашли широкого применения. Тем не менее, имеются сведения об успешном хирургическом лечении резистентных к терапии форм эпилепсии у детей посредством гемисферэктомии, передней темпоральной лобэктомии, экстратемпоральной неокортикальной резекции, ограниченной темпоральной резекции, стимуляции блуждающего нерва с помощью имплантируемых устройств. Отбор пациентов для оперативного лечения проводится коллегиально с участием нейрохирургов, детских неврологов, психологов с тщательной оценкой возможных рисков и предполагаемой эффективности вмешательства.
Прогноз
Успехи современной фармакотерапии эпилепсии позволяют добиться полного контроля над приступами у большинства детей. При регулярном приеме противоэпилептических препаратов дети и подростки с эпилепсией могут вести обычный образ жизни. При достижении полной ремиссии (отсутствии приступов и нормализации ЭЭГ) через 3-4 года врач может постепенно полностью отменить прием антиэпилептических препаратов. После отмены у 60% пациентов приступы в дальнейшем не возобновляются.
Менее благоприятный прогноз имеет эпилепсия у детей, характеризующаяся ранним дебютом приступов, эпилептическими статусами, снижением интеллекта, отсутствием эффекта от приема базовых лекарственных препаратов.
Профилактика
Профилактика эпилепсии у детей должна начинаться еще во время планирования беременности и продолжаться после рождения ребенка. В случае развития заболевания необходимо раннее начало лечения, соблюдении схемы терапии и рекомендованного образа жизни, наблюдение ребенка у эпилептолога. Педагоги, работающие с детьми, страдающими эпилепсией, должны быть информированы о заболевании ребенка и о мерах оказания первой помощи при эпилептических приступах.
Источник
