Грудная клетка ребенка 1 год

Деформации грудной клетки у детей – врожденное или рано приобретенное искривление грудины и сочленяющихся с ней ребер. Деформации грудной клетки у детей проявляются видимым косметическим дефектом, нарушениями со стороны деятельности дыхательной и сердечно-сосудистой систем (одышкой, частыми респираторными заболеваниями, быстрой утомляемостью). Диагностика деформации грудной клетки у детей предполагает проведение торакометрии, рентгенографии (КТ, МРТ) органов грудной клетки, позвоночника, грудины, ребер; функциональных исследований (ФВД, ЭхоКГ, ЭКГ). Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
Общие сведения
Деформации грудной клетки у детей – патологическое изменение формы, объема, размеров грудной клетки, приводящее к уменьшению грудино-позвоночного расстояния и нарушению положения внутренних органов. Деформации грудной клетки встречаются у 14% населения; при этом у детей (преимущественно у мальчиков) врожденные аномалии диагностируются с частотой 0,6-2,3%. Деформации грудной клетки у детей представляют собой косметический дефект, могут вызывать функциональные проблемы со стороны дыхания и сердечной деятельности, причинять психологический дискомфорт ребенку. Эти обстоятельства неблагоприятно сказываются на гармоничном развитии детей и их социальной адаптации. Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.
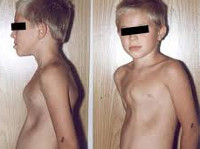
Деформации грудной клетки у детей
Причины деформаций грудной клетки у детей
По времени развития и воздействующим причинным факторам различают врожденные и приобретенные деформации грудной клетки у детей. Врожденные деформации могут быть обусловлены генетическими причинами или возникать в результате нарушения развития скелета (грудины, ребер, позвоночника, лопаток) во внутриутробном периоде.
Наследственные деформации грудной клетки в определенных семьях возникают у детей в 20-65% случаев. В настоящее время известно множество синдромов, одним из компонентов которых служат пороки грудино-реберного комплекса. Наиболее распространенным среди них является синдром Марфана, характеризующийся астеническим телосложением, арахнодактилией, воронкообразной и килевидной деформацией грудной клетки, расслаивающейся аневризмой аорты, подвывихом и вывихом хрусталиков, биохимическими изменениями обмена гликозаминогликанов и коллагена. В основе формирования наследственных деформаций грудной клетки у детей лежит дисплазия хрящевой и соединительной ткани, развивающаяся в результате различного рода ферментативных нарушений.
Причины возникновения ненаследственных (спорадических форм) пороков передней грудной стенки неизвестны. К этому могут приводить любые тератогенные факторы, действующие на развивающийся плод. Наиболее часто врожденные деформации грудной клетки у детей обусловлены неравномерным ростом грудины и реберных хрящей, патологией диафрагмы (короткие мышечные волокна могут втягивать грудину внутрь), патологией развития хрящей и соединительной ткани.
Приобретенные деформации грудной клетки у детей, как правило, развиваются в результате перенесенных заболеваний костно-мышечной системы – рахита, туберкулеза, сколиоза, системных заболеваний, опухолей ребер (хондром, остеом, экзостозов), остеомиелита ребер и др. В ряде случаев приобретенная деформация грудной клетки вызывается гнойно-воспалительными заболеваниями мягких тканей грудной стенки (флегмоной) и плевры (хронической эмпиемой), опухолями средостения (тератомой, нейрофиброматозом и т.д.), травмами и ожогами грудной клетки, эмфиземой легких. Кроме этого, деформации грудной клетки у детей может являться следствием неудовлетворительных результатов торакопластики, срединной стернотомии по поводу врожденных пороков сердца.
Классификация деформаций грудной клетки у детей
По виду деформации грудной клетки у детей могут быть симметричными и асимметричными (правосторонними, левосторонними). Среди врожденных деформаций грудной клетки у детей в педиатрии чаще встречаются воронкообразная грудь (pectus excavatum) и килевидная грудь (pectus carinatum). К редким врожденным деформациям грудной клетки (около 2%) относятся синдром Поланда, расщелина грудины и др.
Воронкообразная деформация грудной клетки у детей («грудь сапожника») составляет порядка 85-90% врожденных пороков развития грудной стенки. Ее характерным признаком служит различное по форме и глубине западение грудины и передних отделов ребер, сопровождающееся уменьшением объема грудной полости, смещением и ротацией сердца, искривлением позвоночника.
Выраженность воронкообразной деформации грудной клетки у детей может носить 3 степени:
- I – вдавление грудины до 2 см; сердце не смещено;
- II – вдавление грудины 2-4 см; смещение сердца менее 3 см;
- III – вдавление грудины более 4см; смещение сердца более 3 см.
Килевидная деформация грудной клетки («голубиная», «куриная» грудь) у детей встречается реже, чем воронкообразная; при этом 3 из 4-х случаев аномалии приходятся на мальчиков. При килевидной грудной клетке ребра присоединяются к грудине под прямым углом, «выталкивая» ее вперед, увеличивая передне-задний размер грудной клетки и придавая ей форму киля.
Степени килевидной деформации грудной клетки у детей включают:
- I – выпячивание грудины до 2 см над нормальной поверхностью грудной клетки;
- II – выпячивание грудины от 2-х до 4 см.;
- III – выпячивание грудины от 4-х до 6 см.
Приобретенная деформация грудной клетки у детей подразделяется на кифосколиотическую, эмфизематозную, ладьевидную и паралитическую.
Симптомы деформаций грудной клетки у детей
Клинические проявления воронкообразной деформации грудной клетки различаются в зависимости от возраста ребенка. У грудничков вдавление грудины обычно малозаметно, однако отмечается «парадокс вдоха» – грудина и ребра западают при вдохе, при крике и плаче ребенка. У детей младшего возраста воронка становится более заметной; отмечается склонность к частым респираторным инфекциям (трахеитам, бронхитам, рецидивирующим пневмониям), быстрая утомляемость в играх со сверстниками.
Своей наибольшей выраженности воронкообразная деформация грудной клетки достигает у детей школьного возраста. При осмотре определяется уплощенная грудная клетка с приподнятыми краями ребер, опущенные надплечья, выпяченный живот, грудной кифоз, боковые искривления позвоночника. «Парадокс вдоха» заметен при глубоком дыхании. Дети с воронкообразной деформацией грудной клетки имеют пониженную массу тела, бледные кожные покровы. Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
Килевидная деформация грудной клетки у детей обычно не сопровождается серьезными функциональными нарушениями, поэтому основным проявлением патологии служит косметический дефект – выпячивание грудины вперед. Степень деформации грудной клетки у детей может прогрессировать с возрастом. При изменении положения и формы сердца могут иметь место жалобы на быструю утомляемость, сердцебиение и одышку.
Дети-школьники с деформацией грудной клетки осознают свой физический недостаток, стараются скрыть его, что может привести к вторичным психическим наслоениям и потребовать помощи со стороны детского психолога.
Синдром Поланда или реберно-мышечный дефект включает комплекс пороков, среди которых отсутствие грудных мышц, брахидактилия, синдактилия, амастия или ателия, деформация ребер, отсутствие подмышечного оволосения, уменьшение подкожно-жирового слоя.
Расщелина грудины характеризуется ее частичным (в области рукоятки, тела, мечевидного отростка) или тотальным расщеплением; при этом перикард и покрывающая грудину кожа интактны.
Диагностика
Физикальное обследование ребенка педиатром позволяет выявить видимое изменение формы, размеров, симметричности грудной клетки; обнаружить функциональные шумы в сердце, тахикардию, хрипы в легких и т. д. Нередко при осмотре детей с деформацией грудной клетки выявляются различные дизэмбриогенетические стигмы: гипермобильность суставов, нистагм, готическое небо и др. Наличие объективных признаков деформации грудной клетки требует углубленного инструментального обследования детей под руководством торакального хирурга или детского травматолога-ортопеда.
Степень и характер деформации грудной клетки у детей определяется с помощью торакометрии, дающей представление о глубине и ширине грудной клетки, ее косых размерах, торакальном индексе, а также позволяющей проследить эти показатели в динамике. Более точные сведения получают после проведения рентгенографии и КТ грудной клетки, грудины, ребер, позвоночника. Эти исследования позволяют оценить костную структуру грудной клетки, изменения в легких, степень смещения органов средостения.
Для определения тяжести вторичных изменений со стороны сердечно-легочной системы проводится электрокардиография, ЭхоКГ, МРТ сердца, спирометрия, консультации детского пульмонолога и детского кардиолога.
Лечение деформаций грудной клетки у детей
Лечение килевидной деформации грудной клетки у детей начинают с консервативных мероприятий: проведения ЛФК, массажа, лечебного плавания, ношения специальных компрессионных систем и детских ортезов. Хирургическая коррекция килевидной грудной клетки показана при выраженном косметическом дефекте и прогрессировании степени деформации у детей старше 5 лет. Различные способы торакопластики предусматривают субперихондральную резекцию парастернальных частей ребер, поперечную стернотомию, перемещение мечевидного отростка и последующую фиксацию грудины в нормальном положении путем ее сшивания с надхрящницей и концами ребер.
При воронкообразной грудной клетки консервативные мероприятия показаны только при I степени деформации; при II и III степени необходимо хирургическое лечение. Оптимальным периодом для хирургической коррекции воронкообразной грудной клетки считается возраст детей от 12 до 15 лет. При этом фиксация корригированного положения переднего отдела грудной клетки может осуществляться с помощью наружных швов из металлических или синтетических нитей; металлических фиксаторов; костных ауто- или аллотрансплантатов, оставленных в грудной полости, или без их использования.
Специальные методики торакопластики предложены для хирургической коррекции расщелины грудины и реберно-мышечных дефектов.
Результаты реконструкции грудной клетки у детей при ее врожденной деформации хорошие в 80-95% случаев. Рецидивы отмечаются при неадекватной фиксации грудины, чаще у детей с диспластическими синдромами.
Источник
Заболевания грудной клетки и ее органов вызывают повышенный интерес педиатров и ортопедов, что объясняется сложностью лечения нарушений. Чаще всего (у 1%) встречается воронкообразная деформация грудной клетки у детей. Она представлена в 91% от всех врожденных искривлений. Килевидная грудина составляет от 6 до 22% всех отклонений. Характерной особенностью этого вида нарушения является прогрессирование, обусловленное ростом скелета.
Причины деформации грудной клетки
Врожденная патология является генетически обусловленной аномалией внутриутробного развития костной и хрящевой ткани. Чаще всего она сочетается с синдромами:
- Марфана;
- Дауна;
- Тернера.
У детей с «куриной» (килевидной) грудиной подобная патология в 26% случаев встречается у других членов семьи.
Причиной врожденной аномалии могут служить осложнения на 4-6 неделе (период формирования грудины) беременности, вызванные:
- интоксикацией;
- стрессом;
- инфекционным заболеванием;
- плохой экологией;
- действием вредных веществ.
Приобретенные дефекты связаны с заболеваниями скелета:
- туберкулезом костей;
- рахитом;
- сколиозом;
- сифилисом.
Также заболевание могут вызвать травмы и осложнения после оперативного вмешательства. Причиной приобретенного дефекта становятся:
- торакопластика по поводу врожденных искривлений грудины;
- срединная стернотомия при операции на сердце.
Сегодня искривление грудинно-реберной системы, как последствие гнойных процессов встречаются очень редко, что объясняется эффективностью современных антибиотиков.
Родители часто игнорируют незначительную вдавленность грудки у малыша. Но с течением времени величина западения или выпуклости грудины увеличивается. Иногда дефект у новорожденных и детей первого года жизни визуально не заметен и проявляется только в период скачков роста. Так, например, деформация грудной клетки у детей 3 лет, может быть обнаружена при лучевом обследовании по поводу воспаления легких.
Симптомы болезни
Дефект грудинно-реберной системы может проявляться визуально. При воронкообразной деформации («грудь сапожника») кость киля вдавлена вовнутрь по направлению к позвоночнику, что обусловлено недостаточным развитием хрящей, соединяющих ребра. В области диафрагмы образуется впадина, а ребра подняты и выступают вперед.

Рис. 1. Виды аномалии воронкообразная (первое изображение), килевидная (вторая фотография).
При килевидной патологии грудина выступает вперед в виде киля («куриная грудь»):
- передняя часть диафрагмы отсутствует;
- бочкообразная грудь;
- плечи выступают вперед;
- лопатки приподняты.
Такое отклонение вызывают разросшиеся хрящи V-VII ребер.
Кроме косметических дефектов, патология провоцирует нарушения в работе органов средостения:
- сердечно-сосудистая патология;
- дыхательная недостаточность, одышка;
- вегетативно-дистонические нарушения.
При «груди сапожника» происходит сдавление легких. Такие дети часто болеют простудными заболеваниями, которые осложняются инфекционными болезнями:
- трахеитами;
- бронхитами;
- воспалением легких;
- плевритом.
Ребенок быстро утомляется, страдает:
- одышкой;
- повышенной потливостью;
- болью в сердце;
- тахикардией;
- гипертонией.
Нарушение сказывается и на позвоночнике, вызывая его искривление, кифоз.
«Куриная грудка» реже сопровождается органной патологией. Выступающий киль приводит к косметическому дискомфорту. Реже отмечаются симптомы нарушения функций дыхательной и сердечно-сосудистой систем. У 15% детей обнаруживается сколиоз.
При раннем выявлении болезни терапия эффективнее, менее травматична. Воронкообразная или килевидная деформация грудной клетки у детей, лечение которой в подростковом или взрослом возрасте требует оперативного вмешательства, у детей младшего возраста ограничивается методами консервативной терапии. Современные методы диагностики позволяют выявить аномалию на самом раннем этапе развития.
Как можно диагностировать
Врожденная деформация грудной клетки у детей раннего возраста может визуально не определяться. Для постановки точного диагноза требуются лучевые исследования:
- рентгенография;
- компьютерная томография;
- магнитно-резонансная томография.

Рис. 2 Компьютерная томография.
Если недуг сопровождается нарушениями функции сердца, то специалист-кардиолог назначает дополнительные исследования:
- электрокардиографию;
- УЗИ или МРТ.
При патологии дыхательной системы деток консультирует пульмонолог, назначающий обследование функции внешнего дыхания – спирометрию. Степень выраженности анормальности определяют с помощью метода Галлера – на снимке КТ замеряют фронтальный диаметр и этот показатель делят на сагиттальный. В норме индекс составляет ~ 2,5. Если индекс составляет 3,25 и больше, то болезнь требует хирургической коррекции.
Лечение деформации грудной клетки у детей
Килевидную и воронковидную аномалию при отсутствии выраженных нарушений дыхания и функций сердца лечат консервативными методами:
- массаж;
- физиотерапия;
- лечебная физкультура;
- лечебное плаванье;
- применение компрессионных систем;
- ношение корсета или ортеза.
Мануальное лечение в Клинике Мануальной Медицины «Galia Ignatieva M.D» позволяет добиться выраженного эффекта у детей до 14 лет. Чем младше ребенок, тем пластичнее его костная организация. Остеопаты и вертебрологи разрабатывают индивидуальную программу коррекции. Результат терапии деформации стабилизирует дыхательная гимнастика и комплекс упражнений ЛФК, укрепляющий мышечный корсет.

Рис 3. Лечение килевидной анормальности с помощью компрессионной системы
Если деформация грудной клетки у детей, лечение которой проводится консервативными методами, продолжает прогрессировать, то показано оперативное вмешательство. Современная торакопластика проводится малоинвазивным методом. В разрезы в подмышечной области вводят титановую пластину, смоделированную с учетом индивидуальных особенностей архитектоники грудины. Ее фиксируют к ребрам в таком положении, что изгиб «выдавливает» впадину изнутри. Описано более 100 способов при коррекции недуга. Процент рецидивов и неудовлетворительных результатов даже при применении высокотехнологичных методах торакопластики составляет 3,5-32%.
Профилактика
Чтобы предупредить прогрессирование и рецидив патологии необходимо придерживаться простых методов профилактики. Если у малыша вовремя обнаружена деформация грудной клетки, как исправить ее проконсультирует ортопед или мануальный терапевт Клиники Мануальной Медицины «Galia Ignatieva M.D».
Специальных методов профилактики не существует. Предупредить врожденную патологию поможет регулярное наблюдение состояния беременной и раннее выявление нарушений развития костной системы плода.
У малышей необходимо проводить профилактику:
- рахита;
- сколиоза;
- дегенеративных заболеваний позвоночника.
Также нужно:
- принимать витаминно-минеральные комплексы с витамином D и кальцием;
- правильно питаться;
- избегать чрезмерных физических нагрузок;
- выполнять дыхательные упражнения;
- исключить гиподинамию, делать гимнастику, гулять, заниматься плаваньем.
Основной метод профилактики рецидива после консервативного и оперативного лечения – создание крепкого мышечного корсета.
Источник
Деформация грудной клетки – врожденное или приобретенное искривление грудины и прилегающих к ней ребер. При развитии этой патологии грудная полость значительно уменьшается в размерах, что приводит к нарушению работоспособности внутренних органов. Возникает дискомфорт и болезненность со стороны сердца, затрудняется дыхание, развиваются проблемы психологического характера.
Что вызывает деформацию грудной клетки?
К причинам деформации грудной клетки относят нарушения внутриутробного развития плода, перенесенные ребенком заболевания или травмы. Врожденные деформации связаны с генетическими отклонениями, приводящими к непропорциональному формированию скелета во внутриутробном периоде.
Приобретенные деформации – следствие рахита, сколиоза и других заболеваний костной системы либо травмирования.
Факторы риска
Факторами, способствующими возникновению патологии, являются:
- негативные воздействия во время закладки и развития хрящевой и костной ткани груди;
- наследственная предрасположенность;
- загрязненная окружающая среда.
Симптомы и клиническая картина при деформации грудной клетки
Проявления деформации грудной клетки зависят от возраста ребенка и вызвавшей ее причины. У грудничков наблюдается западение ребер и грудины во время вдоха, плача или крика. Видимые признаки деформации грудной клетки в этом возрасте практически отсутствуют.
В период до 5 лет западение становится заметным при осмотре, наблюдается частая заболеваемость ОРВИ, чрезмерная усталость при умеренной двигательной активности.
Наиболее выраженные изменения наблюдаются у подростков: края ребер слегка приподняты, имеет место кифоз, живот выступает вперед, дыхательная функция нарушена.
Симптомы деформации грудной клетки:
- внешне заметные патологические изменения грудины и ребер;
- сердечно-сосудистые расстройства;
- затрудненное дыхание;
- сниженный вес;
- повышенное АД;
- чрезмерное потоотделение.
Методы диагностики
Первичная диагностика деформации грудной клетки включает осмотр пациента с применением пальпации, перкуссии и аускультации.
Для получения полной клинической картины применяются дополнительные методы обследования:
- рентгенография и КТ (позволяют оценить структуру грудины и состояние внутренних органов);
- ЭКГ, МРТ сердца (для определения тяжести нарушений);
- лабораторные анализы (при деформации грудной клетки назначаются общие анализы крови и мочи).
Какой врач лечит деформацию грудной клетки у детей?
Деформацию грудной клетки у детей лечит врач-педиатр совместно с торакальным хирургом и травматологом-ортопедом.
Для принятия решения, как лечить деформацию грудной клетки, вызванную нарушениями работы жизненно важных органов, требуется обследование у кардиолога и пульмонолога.
Схема лечения
План лечения деформации грудной клетки формируется с учетом вида и степени искривления, а также возраста ребенка. Основные способы терапии: массаж, ЛФК, физиотерапия и оперативное вмешательство.
Кроме того, назначаются медикаментозные средства для снятия симптоматики, возникшей в результате повреждения внутренних органов.
К детям до 1 года применяют метод вытяжения стенки грудины с помощью вакуума.
Основные методы лечения и противопоказания
Лечение деформации грудной клетки проводится с использованием следующих методов:
- лечебная гимнастика для укрепления мышечного корсета;
- массаж;
- плавание;
- применение ортезов и компрессионных систем;
- хирургическая коррекция.
Назначения делаются с учетом противопоказаний, среди которых:
- серьезные заболевания сердца;
- повышенная чувствительность к определенным лекарственным средствам.
Возможные осложнения
Осложнения при деформации грудной клетки выражаются в нарушении дыхательной функции и развитии сердечно-сосудистых патологий. У подростков возникают психоэмоциональные расстройства из-за выраженного косметического недостатка.
Меры профилактики
Профилактика деформации грудной клетки включает:
- контроль за состоянием здоровья беременной женщины;
- своевременное обращение к специалистам для проведения адекватного лечения при непропорциональном росте, патологиях позвоночного столба, авитаминозе.
Источник
