Газы у ребенка 2 года причины

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Метеоризм, или усиленное образование газов внутри кишечника, нельзя назвать заболеванием: это всего лишь симптом, свидетельствующий о каких-либо неполадках в работе пищеварительного тракта. Образование и накопление газов происходит и у здорового человека – правда, в малых количествах, что не вызывает ощущения дискомфорта и боли. Особое беспокойство обычно вызывает метеоризм у детей. Это состояние может возникать по многим причинам, не определив которые нельзя приступать к лечению ребенка.
[1], [2]
Код по МКБ-10
R14 Метеоризм и родственные состояния
Причины метеоризма у ребенка
Метеоризм у детей разного возраста случается в результате накопления в кишечнике воздуха или пузырьков газа. К этому могут привести такие причины, как попадание воздуха в желудок во время приема пищи, употребление газообразующей еды, процессы брожения пищевых масс.
Наиболее распространенные вероятные причины можно выделить в следующий список:
- присутствие в рационе большого количества углеводистой пищи и сдобы (обилие сахара и дрожжей);
- патология переваривания пищи (недостаточность выделения ферментов, необходимых для полного переваривания элементов еды);
- нарушение бактериального баланса в кишечнике (дисбактериоз);
- слабость мышечной системы кишечника (атония, глистные инвазии).
Кроме этого, кишечным коликам и повышенному газообразованию подвержены дети с легко возбудимой нервной системой. Так, при склонности к истерикам и раздражительности возбуждение может передаваться и на пищеварительный тракт, что обычно проявляется плохим перевариванием пищи и, как следствие, метеоризмом.
[3], [4]
Симптомы метеоризма у ребенка
Метеоризм характеризуется следующими признаками:
- ощущение тяжести в области живота;
- внутреннее давление в животе;
- спастические боли;
- визуальное увеличение живота.
У детей такое состояние может сопровождаться икотой, неприятной отрыжкой, повышенным потоотделением. При успешном отхождении газов все перечисленные симптомы проходят.
Чем отличается метеоризм у грудного ребенка? Дело в том, что малыш в силу своего возраста ещё не способен объяснить взрослому, что именно его беспокоит. Поэтому очень важно, чтобы родители по субъективным и объективным причинам самостоятельно смогли определить причину дискомфорта у ребенка.
Во время кишечных колик малыш капризничает, беспокоится, подергивает ножками, беспрестанно плачет. Иногда появление метеоризма связано с недавним приемом пищи, причем чаще всего это происходит вечером или ночью.
- Метеоризм у месячного ребенка – это очень частое явление, которое может доставить много беспокойства неопытным родителям. Примерно от рождения до пяти месяцев пищеварительный тракт малыша приспосабливается к перевариванию пищи: формируется кишечная микрофлора, налаживается выработка ферментов. Зачастую несовершенный пока кишечник не способен справиться с обилием патогенной флоры, поэтому реагирует на дисбактериоз повышенным газообразованием и кишечными спазмами.
Кроме этого, довольно распространенной причиной метеоризма у детей грудного возраста является заглатывание воздуха во время кормления. Такое может случиться:
- при неправильном прикладывании малыша к груди, когда он захватывает не всю ареолу, а лишь сосок;
- при неудобном положении малыша во время кормления;
- при неправильном положении бутылочки и попадании воздуха в соску;
- при неправильно подобранной соске (слишком большой поток, слишком жесткая, неэластичная соска);
- при кормлении плачущего и беспокойного ребенка.
Для того чтобы минимизировать дискомфорт грудничка от попадания воздуха в систему пищеварения, рекомендуется после кормления придать ему вертикальное положение, до тех пор, пока малыш не отрыгнет скопившийся воздух. Обычно это происходит через 5-20 минут.
Если ребенок находится на грудном вскармливании, то появление у него метеоризма может быть связано с погрешностями в питании кормящей мамы. Не секрет, что многие вещества, присутствующие в продуктах питания, с молоком попадают и ребенку.
Если вздутие живота появилось у малыша, находящегося на искусственном вскармливании, то причины могут быть следующими:
- неподходящая смесь;
- некачественная или неадаптированная смесь;
- непереносимость лактозы у ребенка.
Для решения этой проблемы следует проконсультироваться с педиатром на предмет грамотной замены молочной смеси на другую.
- Метеоризм у ребенка 1 года уже не связан с несовершенством желудочно-кишечного тракта. В этом возрасте уже полностью заканчивается формирование пищеварительных органов: ферменты для переваривания пищи готовы, кишечник в большинстве случаев стабилен. Особенность – это быстрое развитие кишечника и увеличение объема желудка. Метеоризм в этом возрасте может быть спровоцирован погрешностями в питании (особенно если малыш уже питается с «взрослого» стола), малая двигательная активность и эмоциональные перегрузки. Например, чрезмерная возбудимость и склонность к истерикам может привести к неправильной работе желудка и кишечника, в результате чего пища плохо переваривается и вызывает метеоризм.
- Метеоризм у ребенка 3 лет возникает значительно реже, чем в более раннем возрасте. Причины вздутия живота могут быть разные, ведь такие дети уже вполне могут употреблять пищу, содержащую большое количество крахмала и клетчатки, либо пить газированную воду, которая тоже способна вызвать метеоризм. Чтобы помочь ребенку и не допустить газообразования, необходимо следить за тем, какие продукты он кушает. Можно заметить связь, после какой еды появляется вздутие. Например, «газики» могут беспокоить после употребления малышом хлебобулочных изделий, сладостей, молока, а также при сочетании углеводистой и белковой пищи. Если таковой связи нет, то можно заподозрить дисбактериоз или другие проблемы пищеварительной системы. Для постановки точного диагноза лучше обратиться к доктору.
- Метеоризм у детей 5 лет может быть связан с постоянным расширением рациона питания. При выборе продуктов для 5-летнего ребенка необходимо учитывать возрастные особенности, ведь система пищеварения малыша все ещё чувствительна к составу блюд и режиму питания. Поэтому выбор продуктов следует тщательно планировать.
Если папа и мама в достаточной степени не контролируют детский рацион, то уже в этом возрасте у малыша могут зарождаться патологии желудочно-кишечного тракта. Впоследствии это может привести не только к метеоризму, но и к другим проблемам, связанным с плохим перевариванием и усвоением пищи.
Отчего в 5-летнем возрасте может появиться вздутие живота:
- при неправильном сочетании продуктов;
- при употреблении большого количества сладостей или газированной воды;
- при непереносимости молока;
- при переедании;
- при несоблюдении режима питания (например, слишком короткие интервалы между приемами пищи);
- при употреблении большого количества сырых фруктов и овощей.
Меню для ребенка желательно составлять заранее, чтобы своевременно продумать все нюансы питания во избежание метеоризма.
[5], [6], [7], [8]
Диагностика метеоризма у ребенка
Для диагностики метеоризма иногда достаточно проследить за питанием ребенка. Исключение из рациона некоторых продуктов и налаживание пищевого режима часто помогает избавиться от проблемы. Однако в некоторых случаях приходится прибегать к анализам и исследованиям.
- Анализ кала – поможет выявить дисбактериоз, гельминты и их яйца. Также исследование каловых масс указывает на наличие элементов крови или непереваренных частиц пищи, что дает представление о функциональности ЖКТ.
- Анализ крови – позволяет обнаружить признаки воспаления в организме, либо анемию, которая зачастую связана с плохим усвоением пищи.
- Водородный тест – определяет качество переваривания углеводов и переносимость лактозы.
- Зондирование желудка и колоноскопия – проводятся при подозрении на кишечную непроходимость.
- Ферментные тесты – оценивают ферментативную активность пищеварительной системы (способность к перевариванию пищи).
При постановке диагноза также следует учитывать возможные проблемы с нервной системой ребенка, эндокринные расстройства, глистные инвазии, наличие очагов инфекции в организме и пр. В зависимости от выявленной причины будет назначено и соответствующее лечение.
[9], [10], [11], [12], [13], [14]
Лечение метеоризма у ребенка
Метеоризм у детей лечат в зависимости от возраста ребенка и от причины заболевания.
По отношению к грудным детям, у которых метеоризм связан с несовершенством пищеварительной системы и попадания воздуха извне, рекомендуется применять следующие правила:
- сразу же после кормления придать малышу вертикальное положение на 10-15 минут, чтобы он срыгнул накопившийся воздух;
- регулярно проводить массаж животика по часовой стрелке, примерно через 1,5-2 часа после еды;
- перед кормлением класть малыша на животик – таким образом скопившиеся пузырьки выйдут самостоятельно;
- прикладывать прогретую пеленку или негорячую грелку;
- позволить ребенку уснуть животиком к животу мамы или папы;
- при большом скоплении газов ставить газоотводную трубочку: такая трубочка продается в аптеке, либо её можно смастерить самостоятельно из детской клизмы. Трубку следует ставить крайне аккуратно, предварительно смазав вазелином, чтобы не повредить нежную детскую кожу;
- с разрешения врача давать малышу настой фенхеля или ромашки. Существуют также специальные чаи для маленьких детей (например, чай HIPP, «Бабушкино лукошко» и пр.).
Зачастую маленьким детям выписывают препараты, которые нейтрализуют газообразные пузырьки в кишечнике. Как правило, это лекарства на основе симетикона – вещества, способного связывать «газики» и растворять, либо выводить их из организма. Симетикон абсолютно безопасен даже для новорожденных деток, так как не всасывается в кровоток и в неизменном виде выводится вместе с каловыми массами. Среди таких препаратов наиболее распространены капли Коликид, Эспумизан, Инфакол, Боботик и пр.
Хорошим действием обладают лекарственные средства на растительной основе, с добавлением ромашки, фенхеля, аниса. К таким препаратам относятся Беби калм, Плантекс, Бебинос и др.
Если у ребенка диагностирован дисбактериоз, то в большинстве случаев ему могут помочь Бифиформ беби, Лацидофил, Линекс, Лактовит форте. Принимать такие лекарственные средства можно только после консультации с врачом-педиатром.
Для удобства мы составили небольшую таблицу, в которой описаны наиболее известные препараты от метеоризма у детей, а также их дозировка и способ применения.
Название препарата | Способ применения и дозы | Особые указания |
Коликид суспензия | Деткам до 1 года: 0,5 мл препарата на один прием, смешать в воде или молоке. Деткам с 1 года: 1 мл препарата на прием. Детям с шести лет: 1-2 мл на прием. | Детям до 12 лет назначают Коликид только в виде суспензии. |
Эспумизан | Грудничкам и деткам до 6 лет: не более 1 ч. л. на один прием. Детям с 6 лет: от 1 до 2-х ч. л. на один раз. | В детском возрасте препарат применяют в виде эмульсии. |
Боботик | Грудничкам и детям до 6 лет: по 16 капель на один прием, растворив в молоке или воде. Детям до 14 лет: до 32 капель на один раз. Частота приема: до 5 раз за 24 часа. | Нельзя использовать при кишечной непроходимости. |
Инфакол | Назначают только грудным деткам по 1/2 мл перед каждым приемом пищи. Продолжительность приема определяется врачом. | Применять с осторожностью при склонности малыша к аллергии. |
Беби калм | Принимать по 10 капель перед кормлением, разбавив прокипяченной водой согласно инструкции. | Используют только для лечения метеоризма у детей до 1 года. |
Плантекс | С рождения и до 1 года: до 2-х пакетиков в день, за 3 раза. Детки от 1 года до 4-х лет: до 3-х пакетиков за 3 раза. Гранулы растворяют в теплой прокипяченной воде. | Не применяют при лактазной недостаточности и нарушении усвоения глюкозы. |
Бебинос | Средство растворяют в воде. Деткам до 1 года: от 3-х до шести капель трижды в день. Деткам до 6 лет: до 10 капель трижды в сутки. Детям после 6 лет: до 15 капель трижды в день. | Не назначают детям при непереносимости сорбитола. |
Бифиформ | Смешивают содержимое капсулы с едой (смесью, молоком). Деткам 2-6 месяцев: по ½ капсуле один раз в сутки. От полугода до 2-х лет: по 1 капсуле один раз в сутки. От 2-х лет: дважды в сутки по 1 капсуле. Суспензия Бифиформ беби назначается с рождения в количестве ½ мл в сутки. Длительность терапии – до 20 суток. | Готовую суспензию Бифиформ беби следует использовать на протяжении 14 дней. |
Лактовит форте | Деткам от полугода до 2-х лет: по 1 капсуле в день, растворив в молоке или воде. Детям с 2-х лет: по 2 капсулы в день, желательно до приема пищи. | Не назначается детям до 6 месяцев, а также пациентам с непереносимостью лактозы. |
Лацидофил | Содержимое капсулы разводят в пище или воде. Новорожденным и деткам до 3-х лет: по 1 капсуле через день. Деткам с 3-х лет: по 1 капсуле ежедневно. Продолжительность терапии – 3 недели. | При необходимости возможно повышение дозировки. |
Линекс | Грудничкам и деткам до 2-х лет: по 1 капсуле трижды в день. Детям до 12 лет: до 2-х капсул трижды в сутки. | Препарат добавляют в жидкость или чай. |
Если у ребенка метеоризм, не стоит предлагать ему еду: это ещё больше усугубит дискомфорт. Дайте ему воды или чаю, успокойте его.
Когда вздутие уменьшится, можно покормить малыша, но понемногу, избегая перекорма.
Если после всех принятых мер метеоризм не проходит, следует обязательно показать ребенка врачу.
Профилактика
Для того чтобы избежать появления повышенного газообразования у ребенка, рекомендуется придерживаться некоторых правил:
- при необходимости следует ограничить употребление бобовых, газированной воды, капусты, сладостей, сдобных булок (ребенком или кормящей мамой);
- стоит объяснить старшему ребенку, насколько важно тщательное пережевывание пищи;
- принимать пищу необходимо не спеша;
- желательно составить режим питания и придерживаться его: это позволит наладить пищеварение и избежать переедания;
- для хорошего переваривания пищи нужно вести активный образ жизни, поддерживать двигательную активность, заниматься физкультурой;
- грудничку для профилактики метеоризма можно давать укропную водичку, чай из фенхеля или ромашки (после консультации с врачом);
- старшим детям в профилактических целях будет полезен чай с листьями мяты.
Если же метеоризм все-таки появился, то простые методы лечения, описанные выше, помогут ребенку любого возраста. Главное – это вовремя обратить внимание на проблему малыша.
[15], [16], [17]
Прогноз
Говорить о прогнозе метеоризма у ребенка можно только после того, как будет установлена причина повышенного газообразования. В подавляющем большинстве случаев проблема метеоризма решается перечисленными выше средствами. В некоторых ситуациях может понадобиться коррекция питания, стабилизация бактериального баланса кишечной флоры.
Если у малыша обнаружена лактазная недостаточность, то при отказе от продуктов с содержанием лактозы состояние пищеварительной системы обычно нормализуется.
При расстройствах работы нервной системы может потребоваться помощь детского невропатолога.
В сложных случаях, например, при кишечной непроходимости, иногда прибегают к оперативному вмешательству. Прогноз в такой ситуации зависит от своевременности обращения за медицинской помощью, а также от компетенции и профессионализма лечащего врача.
Метеоризм у детей – это, в большинстве случаев, все-таки физиологический процесс. Особенно это касается грудничков. Однако при малейшем сомнении и при подозрении на заболевание необходимо в обязательном порядке обратиться к специалисту-педиатру.
[18]
Источник
Статья посвящена возможностям диагностики и лечения газообразования у детей раннего возраста. Рассматриваются возможности применения различных препаратов, в том числе симетикона.
Введение
Функциональные нарушения (ФН) желудочно-кишечного тракта (ЖКТ) по-прежнему занимают одно из ведущих мест в структуре заболеваний пищеварительной системы [1]. Анатомо-функциональные особенности строения пищеварительной системы у детей могут приводить к повышенному газообразованию [2], что сопровождается болевым синдромом, длительным плачем, дети становятся беспокойными. Задача любого практикующего врача – выявить причину данного состояния, определить, является оно физиологическим или проявлением какого-либо заболевания. Согласно статистике, органические причины встречаются в 10–12% случаев, что говорит о необходимости в первую очередь исключить функциональные причины нарушений.
Причины повышенного газообразования
У детей первого года к функциональным расстройствам ЖКТ относятся состояния, обусловленные несовершенством моторной (физиологический гастроэзофагеальный рефлюкс, нарушение перистальтики желудка, дискинезии тонкой и толстой кишки) и секреторной (недостаточность количества и активности пищеварительных ферментов) функций, что может стать причиной появления симптомов срыгивания, кишечной колики, метеоризма и др. [3]. Усиленное газообразование способно нарушить работу других внутренних органов.
Заглатывание воздуха младенцем, приводящее к развитию гастроэзофагеального рефлюкса, происходит при неправильном прикладывании ребенка к груди, плаче, слишком быстром поступлении молока из груди и т. д. У взрослого воздух может попадать из окружающей среды в желудок, а затем и в кишечник с едой, питьем, во время разговора и даже глубокого дыхания. Это основной объем кишечных газов. Часть попавшего извне воздуха выходит с отрыжкой, оставшийся газ поступает далее в кишечник, доходя до прямой кишки.
Газ в организме также образуется вследствие жизнедеятельности бактерий, составляющих нормальную микрофлору кишечника. В процессе жизнедеятельности эти бактерии выделяют газы: азот, углекислый газ, кислород, водород, метан, аммиак, фенол, скатол, индол и некоторые другие газы в небольших объемах, в т. ч. и токсические газы. В зависимости от соотношения газов в кишечнике изменяется и запах выделяемого кишечного газа. Газы в кишечнике находятся не в виде воздушных полостей, а в виде мелких пузырьков в слизи.
Выведение газов из кишечника происходит несколькими путями: через прямую кишку, путем всасывания в кровь и затем выведения при дыхании через легкие, а также через пищевод в виде отрыгивания воздуха. Газы частично потребляются некоторыми бактериями, входящими в состав кишечной микрофлоры, – для них газы являются питательной средой.
Таким образом, избыточное скопление газов в кишечнике отмечается во время приема пищи, избыточной работы бактерий, вырабатывающих газ, вследствие брожения и гниения, в процессе которых в кишечнике выделяется большое количество различных газов.
При переваривании сложных углеводов (полисахаридов – клетчатки, целлюлозы, крахмала) в толстой кишке происходит брожение, а при расщеплении белков (аминокислот) – гниение. Эти процессы относятся к физиологическим. Именно употребление достаточного количества сложных углеводов и процесс брожения способствуют образованию достаточной массы кала и стимуляции моторики кишечника. Брожение и гниение – это взаимосвязанные физиологические процессы.
Так, при брожении выделяются кислоты и простые углеводы, от которых зависит жизнедеятельность гнилостных бактерий, и поддерживается баланс между этими процессами. Если питание правильное и сбалансированное, то процессы гниения выражены умеренно, в результате воздействия желудочного и поджелудочного сока, желчи, жизнедеятельности некоторых видов бактерий. При нарушении питания и пищеварения белковая и углеводная пища в тонком кишечнике полностью не переваривается (не хватает ферментов и кишечного сока), а застаивается, бродит и загнивает. В результате таких явлений расщепляются непереваренные в тонком кишечнике питательные вещества, формируются каловые массы.
Возможными причинами чрезмерного брожения и гниения в кишечнике могут стать нарушение питания, особенно переедание, недостаточность пищеварительных ферментов у детей первого года жизни или заболевания желудка, печени, поджелудочной железы, нарушения моторики кишечника, дисбаланс кишечной микрофлоры, в т. ч. при кишечных заболеваниях, инфекциях и др. В случае интенсивных бродильного и гнилостного процессов вырабатывается избыточное количество кишечных газов. Причин повышенного газообразования много, и этот процесс может быть связан со всеми этапами пищеварения, начиная с приема пищи (рис. 1).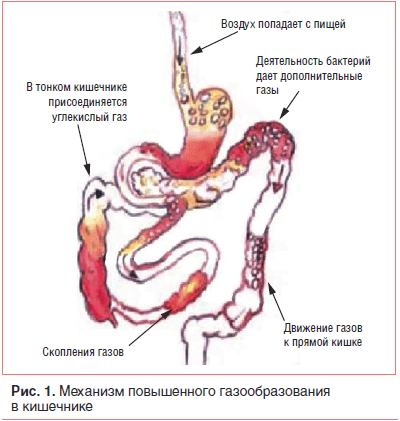
Усугублять нарушение физиологических процессов в организме могут продукты питания, приводящие к повышенному газообразованию, а также объем употребляемой пищи. Известно, что к повышенному газообразованию приводит употребление следующих продуктов: всех разновидностей капусты (белокочанная, краснокочанная, брокколи, брюссельская, цветная), всех видов бобовых (горох, фасоль, соя, чечевица, бобы), брюквы, сырого лука, репы, артишоков, молока и молочных продуктов, в т. ч. кисломолочных. В меньшей степени к повышенному газообразованию приводит употребление газированных напитков, яблок, груш, бананов, персиков, арбузов, моркови, изюма, сельдерея, хлеба, грибов, цельнозерновых продуктов, пшеницы, отрубей, крахмалосодержащих продуктов (макароны, свежий хлеб, картофель, кукуруза), т. к. избыток крахмала сложно усваивается. Попадая в толстый кишечник, нерасщепленный крахмал разбухает, и с помощью бактерий образуются излишки газов.
Несмотря на то, что в этом перечне находятся многие продукты, от них не следует отказываться, т. к. все они необходимы для нашего организма, содержат основные питательные вещества, витамины, минералы и микроэлементы, аминокислоты. Необходимо правильно сочетать и обрабатывать эти продукты. Так, например, все жареные, маринованные и копченые блюда, независимо от их полезности, будут увеличивать количество газов, а вареные, пареные и запеченные – в меньшей степени способствуют повышенному газообразованию. Употребление свежих фруктов и овощей стимулирует образование большого количества газов, но такое явление сохраняется в течение первых 3–4 дней, затем свежие овощи и фрукты переносятся хорошо и не способствуют повышенному газообразованию. Время приема в пищу тех или иных продуктов тоже влияет на процесс газообразования – большинство продуктов, приводящих к повышенному газообразованию, лучше употреблять в первой половине дня. Немаловажную роль играет физическая активность, которая улучшает моторику кишечника и способствует выведению газов из кишечника.
Клиническая картина повышенного газообразования
При нормальной перистальтике кишечника газы выводятся беспрепятственно даже при их повышенном образовании. При избыточном образовании газов возникают боли в животе и/или кишечные колики, которые носят приступообразный и даже режущий характер. Этот симптом связан с растяжением кишечных петель избыточными объемами газов. Боль устраняется после выведения газов из кишечника. Кишечные колики чаще встречаются у детей первого года жизни.
Стоит разделять два понятия – вздутие живота и повышенное газообразование. Вздутие – это ощущение тяжести, чувство распирания в животе, живот может увеличиваться в размере, но при этом количество газов может быть нормальным. Вздутие происходит при скапливании газов в кишечнике из-за нарушения их выведения. Не всегда повышенное газообразование сопровождается вздутием живота, если выведение газов происходит беспрепятственно через прямую кишку.
Повышенное газообразование и диарея или запор – это в большей степени симптомы, проявляющиеся параллельно и имеющие общие причины. По классификации Римских критериев IV (2016), они относятся к функциональным расстройствам взаимодействия ЖКТ и ЦНС (табл. 1). В Римских критериях IV впервые официально утвержден термин «синдром перекреста функциональных нарушений» — синхронное течение нескольких функциональных состояний или переход из одного в другое [4].
Во время дефекации как при диарее, так и при запоре выделяется большое количество газов, что приводит к облегчению состояния и устранению симптомов вздутия живота и кишечных колик.
К врачу пациенты, к сожалению, обращаются далеко не всегда – в основном тогда, когда физиологические проблемы преобразуются в органические вследствие длительного течения. Многие родители придерживаются мнения, что колики у ребенка должны быть всегда и не требуют коррекции. Задача врача на приеме – в первую очередь определить наличие проблемы, провести диагностический поиск ее причин. Тщательный опрос позволяет определить такие проблемы, как нарушение правил прикладывания к груди, диеты матери, правил и времени введения прикорма. Устранив эти проблемы, врач уменьшит риск развития других хронических нарушений.
Диагностика и методы коррекции повышенного газообразования
Как уже было отмечено, наиболее частые причины повышенного газообразования в кишечнике – это неправильное питание, нарушение моторики кишечника у детей раннего возраста и малоподвижный образ жизни как у детей, так и у взрослых. Следовательно, избавиться от большого количества газов можно путем нормализации режима и рациона питания кормящей матери, коррекции техники прикладывания и грудного вскармливания, соблюдения правил прикорма, увеличения физической активности ребенка (при необходимости – проводить ему массаж живота и гимнастику).
Но если после коррекции питания и физической активности сохраняются повышенное газообразование, кишечные колики и/или есть другие симптомы нарушения со стороны органов пищеварения, то необходимо продолжить диагностический поиск. В этом случае газообразование может быть лишь одним из симптомов более серьезных патологий. Дополнительное тщательное обследование поможет установить истинную причину избыточной выработки газов.
В качестве начального диагностического минимума обследований необходимо провести тщательный осмотр с оценкой антропометрических показателей ребенка и их соответствия возрасту; лабораторные обследования: общий анализ крови и мочи, копрограмму, при необходимости – посев кала на кишечную флору; ультразвуковое исследование органов брюшной полости, почек и мочевыводящих путей (для исключения патологии). Важными диагностическими исследованиями являются биохимический анализ крови, проведение печеночных проб. При наличии показаний необходимо проведение фиброэзофагогастродуоденоскопии, ректоромано- и колоноскопии и т. д., рентгенографии, компьютерной томографии и магнитно-резонансной томографии. При необходимости применяют и другие методы исследований [5, 6].
В зависимости от полученных результатов исследований врач назначает соответствующее лечение.
В случае:
ферментной недостаточности (по данным копрограммы) – соответствующие ферментные препараты;
дисбактериоза кишечника – пре- и пробиотики;
кишечных инфекций – этиотропные препараты с учетом чувствительности, кишечные антисептики, бактериофаги;
глистных инвазий – противогельминтные препараты;
заболеваний печени – фосфолипиды, гепатопротекторы, антиоксиданты;
колитов – спазмолитики, противовоспалительные препараты;
нарушения перистальтики, связанного с неврологическими расстройствами, соответствующие препараты назначает невролог.
После определения диагноза и назначения адекватной терапии основного заболевания, при условии соблюдения соответствующей диеты проблема газообразования постепенно купируется.
Одновременно с диагностическим поиском необходимо проведение симптоматической терапии, которую врач назначает еще на этапе коррекции диеты.
Симптоматические препараты для лечения повышенного газообразования
Энтеросорбенты – препараты данной группы абсорбируют токсины и газы, безопасно выводят их из кишечника. Однако побочные эффекты данных препаратов не позволяют применять их длительно: при использовании более 2 нед. происходит нарушение всасывания микроэлементов, витаминов, гормонов и питательных веществ. Использование одновременно с другими препаратами уменьшает их эффективность.
Антациды способствуют удалению токсинов, газов и микроорганизмов на всем протяжении пищеварительного тракта, нормализуют пассаж содержимого по кишечнику. Однако при их применении высок риск развития запоров.
Пеногасители, в частности симетикон, – препарат Боботик («Медана Фарма», Польша). Симетикон не вызывает нарушение всасывания питательных веществ, витаминов, микроэлементов и лекарственных препаратов, не приводит к запорам и/или диарее. Препарат обладает поверхностно-активными свойствами, являясь пеногасителем: снижает поверхностное натяжение пузырьков газа (пеногасящая активность) в ЖКТ, приводя к их разрыву; высвобождающиеся при распаде пузырьков газы поглощаются стенками кишечника или выводятся благодаря перистальтике, уменьшает содержание газов в кишечнике. Симетикон химически инертен, не всасывается из ЖКТ, не влияет на моторно-эвакуаторную функцию желудка и кишечника, что позволяет ему выводиться в неизмененном виде [7]. Препарат используется при наличии симптомов повышенного газообразования, внутрь, после еды. Боботик рекомендован детям от 28 дня жизни до 2 лет по 8 капель (20 мг симетикона) 4 р./сут, от 2 до 6 лет – по 14 капель (35 мг симетикона) 4 р./сут, детям старше 6 лет и взрослым – по 16 капель (40 мг симетикона) 4 р./сут. После исчезновения симптомов прием препарата следует прекратить [8].
Кроме того, с учетом химических особенностей симетикона, таких как инертность, равномерное распределение по слизистой оболочке кишечника, препарат применяется перед эзофагогастродуоденоскопией, колоноскопией в качестве подготовительного средства, а также в сочетании с контрастными препаратами для равномерного распределения по кишечнику. Было отмечено, что препарат не оказывает негативного влияния на дорогостоящую эндоскопическую аппаратуру [9].
Также при спазмах (кишечных коликах) применяются спазмолитики. Препараты действуют на нервные рецепторы стенки кишечника, снимают спазм, облегчают выведение газов через прямую кишку. Возможно их длительное применение.
В случаях нарушения моторики используют препараты, усиливающие моторику кишечника. Они действует на ЦНС и блокируют допаминовые рецепторы кишечника, усиливая перистальтику. За счет этого ускоряют выведение избыточных газов из кишечника, устраняя симптомы повышенного газообразования. Препараты лучше применять за 15–30 мин до приема пищи.
Остальные группы препаратов назначаются врачом по результатам исследований.
Иногда выявляются заболевания, не позволяющие устранить причину повышенного газообразования, например, аномалии развития кишечника, генетические заболевания. Также тяжело избавиться от избытка газов у детей раннего возраста и у пожилых. При генетических синдромах, связанных с недостаточностью ферментов (целиакия, фенилкетонурия, лактазная недостаточность и др.), необходим полный отказ от продуктов, которые не усваиваются в кишечнике. В таких случаях кроме диеты поможет регулярное симптоматическое лечение метеоризма.
Заключение
Таким образом, в педиатрической практике при наличии симптомов повышенного газообразования, вздутии, кишечных коликах во время диагностического поиска и на первом этапе лечения одним из первоочередных средств будет препарат Боботик, воздействующий на пузырьки газов в кишечной слизи, облегчая их выведение из кишечника через прямую кишку, уменьшая частоту развития кишечных колик.
Источник
