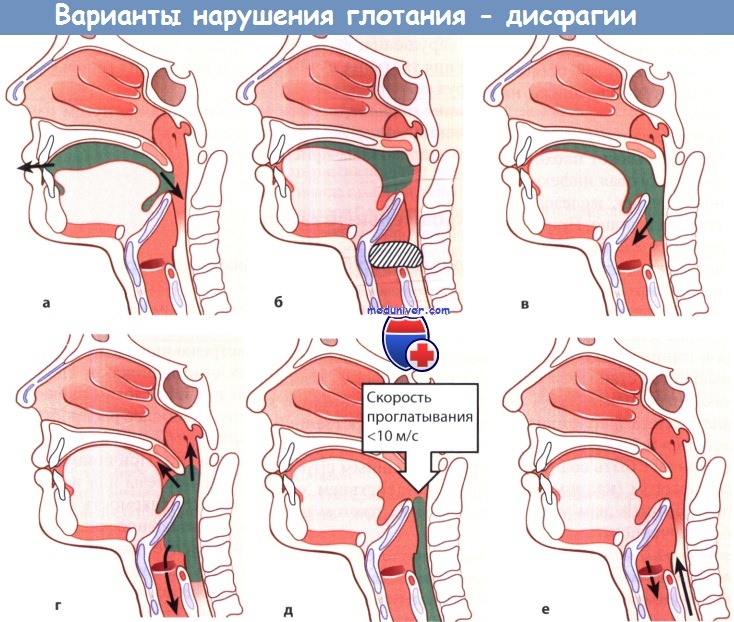
Дисфагия у ребенка 3 года
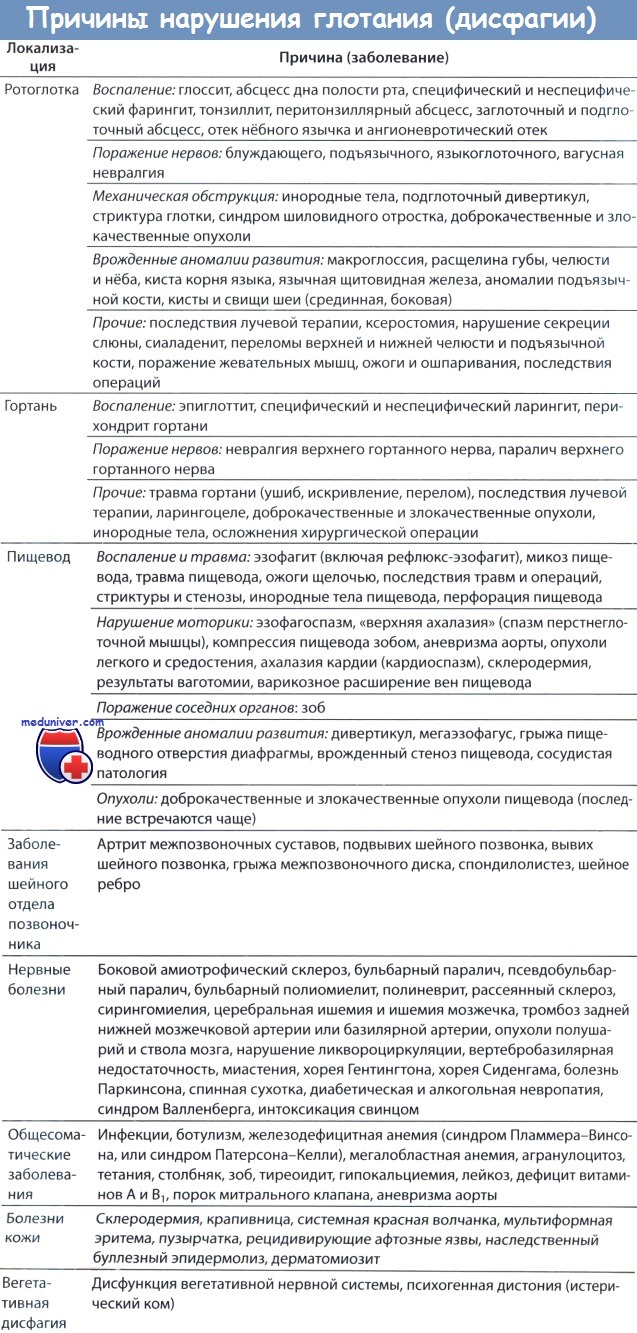
Причины, частота, диагностика и лечение нарушения глотания у детей (дисфагии)Дисфагия у детей может быть вызвана целом рядом пищевых нарушений и/или нарушений глотания. Детальное обсуждение каждой возможной причины выходит за рамки этой главы, которая в первую очередь предоставляет читателю алгоритм диагностического поиска, основанный на понимании нормальной физиологии глотания, знании ключевых моментов анамнеза и осмотра, а также умении ориентироваться в том объеме патологических состояний, которые стать быть причиной дисфагии. Акт глотания подразделяется на три фазы: ротовую, глоточную и пищеводную. Ротовая фаза включает в себя помещение пищи в рот, жевание и проталкивание пищевого комка в ротоглотку. Глоточная фаза является рефлекторной, в ней принимают участие V, IX, X и XII пары черепных нервов, при помощи нее закрывается носоглотка, гортань поднимается, закрывая нижележащие дыхательные пути, и пищевой комок продвигается в гортаноглотку. Пищеводная фаза начинается с расслабления перстнеглоточной мышцы, после которого пищевой комок проникает в пищевод и затем, под действием перистальтического сокращения пищевода, продвигается в желудок. а) Анамнез у детей при дисфагии. У новорожденных крайне важно собрать информацию о течении беременности и родов. Многоводие повышает риск наличия аномалий развития пищевода или неврологических нарушений. Интубация трахеи по поводу дыхательной недостаточности может быть причиной травм гортани и/или глотки, в то время как длительная гипоксия ведет к повреждению ЦНС. Следует узнать о всех проводившихся оперативных вмешательствах, особенно имеющих риск повреждения черепных нервов (вентрикулоперитонеальное шунтирование, операции по поводу открытого боталлова протока). Семейный анамнез собирается для исключения генетических, неврологических, нейромышечных заболеваний. У детей старшего возраста следует уточнять скорость развития симптомов (остро или постепенно), а также временные характеристики (присутствуют ли симптомы постоянно или периодически). Уточняется, какую именно пищу не может проглотить ребенок: жидкую, твердую, или любую. Внезапное развитие дисфагии характерно для инородного тела пищевода, в то время как ее постепенное прогрессирование с постепенно развивающейся невозможностью принятия жидкостей — для стеноза пищевода. Боль при глотании характера для инфекционно-воспалительных заболеваний, инородных тел, химического ожога. Важным симптомом является рвота. Следует уточнять соотношение с актом приема пищи (во время, сразу после), а также характер рвотных масс (переваренная или непереваренная пища). Симптомы дыхательной недостаточности (стридор, цианоз во время питания) могут свидетельствовать о том, что причиной дисфагии является обструкция дыхательных путей, впрочем, аналогичные симптомы могут возникнуть и вследствие аспирации. Детальный осмотр ребенка необходим для исключения иммунодефицитного состояния, аутоиммунных, эндокринных и неврологических заболеваний. б) Осмотр ребенка с нарушеним глотания (дисфагии). Измеряются и сравниваются с возрастной нормой рост и вес пациента. Потеря веса или отставание в наборе весе (показатели веса ниже 30-го процентиля) являются грозными признаками, такие дети требуют повышенного внимания. У младенцев необходимо оценить прием пищи, проверить наличие корневого и сосательного рефлексов (их отсутствие может свидетельствовать о серьезных неврологических нарушениях). Проводится полный осмотр головы и шеи. Отмечаются все аномалии строения черепа (расщепленные губа или небо, ретрогнатия, макроглоссия, глоссоптоз), у детей с характерным габитусом всегда следует подозревать наличие какого-либо генетического заболевания. Важным инструментом в диагностике нарушений глотания является фиброларингоскопия, именно с целью ее проведения детей часто направляют к оториноларингологу. Следует исключить затрудненное носовое дыхание вследствие ринита, искривлений перегородки носа, атрезии хоан или гипертрофии глоточной миндалины. В гортаноглотке можно обнаружить скопление слюны или частицы пищи. Отмечаются любые отклонения со стороны гортани, как анатомические (гортанная щель, ларингомаляция), так и функциональные (паралич голосовых складок). Наконец, проводится неврологический осмотр. Очевидно, наибольшее внимание следует уделять функции черепных нервов, но важен и периферический осмотр. Документируются любые отклонения от нормы (например, гипотония).
в) Диагностика. Для получения дополнительной информации с целью постановки диагноза возможно использовать различные лучевые методы диагностики. На рентгенограмме грудной клетки можно оценить наличие аномалий со стороны сердца, трахеобронхиального дерева или средостения. КТ или МРТ выполняются при наличии мягкотканных образований на шее. Для оценки ротовой и глоточной фаз глотания используется модифицированная флюороскопия с барием. Оценивается наличие аспирации, для определения степени ее выраженности и безопасности глотания ребенка последовательно кормят пищей разной консистенции. Для исключения стриктур и нарушений подвижности пищевода модифицированная флюороскопия с барием часто сочетается с простой бариевой эзофагографией. Функциональная эндоскопическая оценка глотания предоставляет информацию о чувствительности слизистой глотки и гортани, позволяет оценить подвижность гортани и наличие аспирации. Как и при флюороскопии с барием, используется пища разной консистенции. Золотым стандартом диагностики рефлюкса является суточная pH-метрия. Датчики размещаются у проксимального и дистального концов пищевода (в случае пробы с тремя датчиками дополнительный размешается в глотке). Подвижность пищевода оценивается эзофагоманометрией. Эндоскопия позволяет проводить как диагностику заболеваний пищевода, так и использоваться в лечебных целях (для удаления инородных тел, бужирования пищевода при стриктурах). г) Дифференциальная диагностика. Обследуя пациента с дисфагией, полезно разделить все множество возможных причинных заболеваний на несколько широких категорий. Важно понимать, что вызывать дисфагию может сразу несколько факторов. д) Нарушения развития как причина нарушения глотания у детей. Недоношенным детям часто требуется и искусственная вентиляция и искусственное кормление. У подобных пациентов часто ослаблен сосательный рефлекс, нарушена координация дыхания и глотания. Первое время используется кормление через зонд или гастростому. К счастью, при отсутствии каких-либо серьезных неврологических заболеваний, через некоторое время становится возможным пероральный прием пищи. е) Врожденные анатомические нарушения как причина дисфагии. Приводить к нарушениям глотания могут аномалии развития дыхательного и пищеварительного трактов от полости носа до дистальных отделов пищевода и трахеи. Обструкция дыхательных путей на уровне полости носа (атрезия хоан, атрезия грушевидных апертур, выраженное искривление перегородки носа вследствие родовой травмы) может приводить к нарушению координации дыхания и глотания. Причиной дисфагии могут стать различные аномалии костей лица и черепа. Дети с расщеплением губы и/или неба неспособны эффективно ограничить полость рта во время сосания, поэтому для их кормления используются специальные бутылочки и сосочки. Также у детей с расщеплением неба часто отмечается попадание пищи в полость носа из-за прямого сообщения носа со ртом, а также вследствие небно-глоточной недостаточности. Проблемы с кормлением также могут встречаться при самых разных генетических синдромах, при которых наблюдается нарушение размера и положения нижней челюсти и других костей лица. Типичными примерами являются синдромы Тричера Коллинза, Аперта, Голь-денхара и Крузона. Особенно выраженной дисфагия бывает при сочетании аномалий лицевого скелета с расщеплением верхней губы и неба. Макроглоссия, встречающаяся при синдроме Дауна (трисомия 21 хромосомы) и синдроме Беквита-Видеманна, может препятствовать нормальному сосанию, продвижению болюса и защите гортани. Наконец, приводить к обструкции дыхательных путей и дисфагии могут аномалии расположения языка (макроглоссия или ретрогнатия), наблюдаемые при синдроме Пьера Робена. Аномалии развития гортани (ларингомаляция, врожденная фиброэластическая мембрана гортани, расщелина гортани) могут приводить к вторичной дисфагии вследствие обструкции дыхательных путей, аспирации или их сочетания. Наличие стридора или охриплости должно насторожить врача в отношении гортанной причины дисфагии. Различные пороки трахеи и пищевода могут стать причиной дисфагии. Возможными аномалиями со стороны пищевода являются: атрезия пищевода, дупликация пищевода, трахеопищеводная фистула, пищеводная мембрана, стриктуры пищевода. Трахеопищеводные фистулы часто сочетаются с другими пороками развития, в первую очередь сердечно-сосудистой и мочеполовой систем. Трахеопищеводные фистулы в зависимости от локализации и сочетания с атрезией пищевода подразделяются на четыре категории. Обструкция дыхательных путей, аспирация, дыхательная недостаточность могут встречаться при любом варианте фистулы. Коррекция структурных аномалий пищевода и трахеи обычно проводится сразу после их обнаружения, в младенческом возрасте. Возможно сдавление трахеи и пищевода сосудистым кольцом (аномалия развития аорты и/или ее ветвей), которое проявляется стридором с усилением выраженности при кормлении. Иногда в таких случаях дисфагия не проявляется до тех пор, пока ребенок не начнет принимать твердую пищу. ж) Приобретенные нарушения как причина нарушения глотания у детей. Наиболее часто встречаются инородные тела пищевода. Употребление едких жидкостей может привести к дисфагии как в остром периоде, так и в отдаленным вследствие развития стриктур пищевода. Тщательный сбор анамнеза позволяет выявить ятрогенную причину дисфагии (интубация, предыдущие оперативные вмешательства на органах дыхания или пищеварения). Операции на трахее, пищеводе или сердце могут повлечь за собой повреждение возвратного гортанного нерва, проявляющееся парезом голосовых связок, или верхнего гортанного нерва, проявляющегося снижением чувствительности гортани.
з) Инфекционно-воспалительные заболевания как причина дисфагии. Инфекции верхних дыхательных путей в детском возрасте часто проявляются болью при глотании (одинофагией) и дисфагией. Банальный бактериальный или вирусный фарингит обнаруживается при осмотре ротоглотки. При наличии выраженной интоксикации, боли при глотании и отказа от пищи необходимо заподозрить инфекцию глубоких фасциальных пространств шеи, заглоточный или паратонзиллярный абсцесс. У пациентов с иммунодефицитом возможно поражение пищевода грибами рода Candida или другими грибами, микобактерией туберкулеза, цитомегаловирусом или вирусом герпеса. Болезнь Чагаса, или американский трипаносомоз, вызывается простейшими вида Trypanosoma cruzi. Данное заболевание наиболее распространено в Южной и Центральной Америке, проявляется выраженной атонией пищевода с формированием в дальнейшем мегапищевода. Подобно взрослым, дети могут страдать от различных системных заболеваний соединительной ткани, некоторые из которых проявляются дисфагией. Системная склеродермия поражает гладкую мускулатуру, вызывая атонию пищевода; вследствие выраженного рефлюкса возможны стриктуры пищевода. Синдром Шегрена проявляется ксеростомией. Ювенильный ревматоидный артрит (болезнь Стилла) может вызывать артрит перстнечерпаловидного сустава, проявляющийся болью при фонации и глотании, фиксация данного сустава может приводить к стенозу гортани. и) Новообразования как причина нарушения глотания. Очевидно, что новообразования верхних отделов дыхательных путей и пищеварительного тракта могут мешать продвижению болюса, вызывая дисфагию. Также пищевод могут сдавливать извне опухоли средостения. Для данной причины дисфагии характерно постепенное нарастание симптомов: сначала пациент испытывает затруднения при глотании только твердой пищи, но через некоторое время оказывается неспособным проглотить даже жидкость. к) Неврологические заболевания и дисфагия при них. Если не удается найти какую-либо анатомическую или функциональную причину дисфагии, в список заболеваний для дифференциального диагноза включаются неврологические расстройства. У детей с заболеваниями ЦНС часто отсутствуют или нарушены корневой и сосательный рефлексы, нередко они испытывают сложности со сглатыванием слюны, что ведет к ее накоплению и аспирации. Возможно присутствие других признаков поражения нервной системы, например, гипотонии. Поражение ЦНС может развиться вследствие гипоксии, травмы, инфекции, врожденных аномалий (мальформация Киари), генетических заболеваний (миастения, мышечная дистрофия). л) Психологические расстройства и расстройства поведения как причина нарушения глотания. Только после исключения всех остальных возможных причин рассматриваются психологические/поведенческие факторы. Подозрение должно возникнуть в том случае, если пациент нормально набирает вес, несмотря на наличие жалоб; а также если симптомы возникают только между приемами пищи. м) Другие заболевания пищевода. В список заболеваний для дифференциального диагноза также необходимо включать первичные заболевания желудочно-кишечного тракта. Перстнеглоточная ахалазия, которая проявляется невозможностью расслабления верхнего сфинктера пищевода, может стать причиной регургитации пищи, аспирации, частых рвотных позывов. Диффузный спазм пищевода («пищевод типа орехокола») проявляется одинофагией и болью за грудиной, для диагностики используется рентгенография с барием и эзофагоманометрия. Также причиной дисфагии может стать заброс в пищевод желудочного содержимого. Этой теме посвящена следующая статья на сайте.
– Также рекомендуем “Причины, частота, диагностика и лечение попадания желудочного содержимого в пищевод у детей (ГЭРБ)” Оглавление темы “Болезни носа, горла у детей”:
|
Источник
Дисфагия (нарушение глотания) – описывают как ощущение затруднения при проглатывании жидкой или густой пищи, невзирая на истинные причины и локализацию дефекта. В основе этого феномена лежат заболевания перстнеглоточной мышцы и проксимальных отделов пищевода, обусловленные патология скелетной мускулатуры. Среди нарушения, приводящих к дисфагии можно выделить:
- нарушение глотательного рефлекса;
- механическая обструкция;
- нарушение моторной деятельности;
- гастроэзофагальный рефлюкс.
Среди причин нарушения процесса глотания можно выделить следующие:
- нервно-мышечные заболевания, которые включают врожденные и приобретенные заболевания центральной и периферической нервной систем (сосудистые нарушения, рассеянный склероз, болезнь Паркинсона, опухоли ствола мозга, псевдобульбарный паралич, периферические нейромиопатии: миастению, полиомиелит, дерматомиозит);
- механическая обструкция, обусловленная увеличением щитовидной железы, лимфаденопатией, ротоглоточной карциномой, врожденными дефектами, воспалительными заболеваниями, гиперостозом позвонков шейного отдела позвоночника;
- ятрогенные дефекты, связанные с хирургическими манипуляциями в ротоглотке, радиотерапией, повреждением черепно-мозговых нервов иннервирующих ротоглотку.
Среди основных клинических симптомов нарушения процесса глотания следует отметить следующие:
- ротоглоточная дисфагия жидкой и твердой пищи;
- ротоглоточная дисфагия с первичным нарушением рефлекторных механизмов акта глотания (часто сочетается с нарушением речи, парезом языка и легочной аспирацией);
- носоглоточная регургитация.
Дифференциальный диагноз необходимо проводить с ахалазией перстнеглоточной мышцы, гастроэзофагальным рефлюксом и дивертикулом Зенкера. Диагностика основывается на данных рентгеноскопии с барием, видеорадиографии, эндоскопии и видеоэндоскопического анализа, манометрии.
Дивертикул Зенкера.
Дивертикул Зенкера представляет собой грыжу слизистой оболочки глотки на границе глотки и пищевода. Дивертикул пенетрирует дорзально между циркулярной и косой частью перстнеглогочной мышцы. Во время акта глотания пища может попадать в грыжевой мешок, перед тем как попадет в пищевод. Это обуславливает симптомы дисфагии и регургитации непереваренной пищи из дивертикула зенкера.
Причина развития дивертикула Зенкера неясна. Скорее всего, важную роль играют особенности анатомического строения. Кроме того, дисфункция верхнего пищеводного сфинктера, верхней части пищевода, возможно, также играют роль в возникновении дивертикула зенкера. В настоящее время существует две гипотезы, объясняющие возникновение дивертикула зенкера: нарушение четкой координации между моментом расслабления верхнего пищеводного сфинктера и сокращениями глотни; нарушение открытия верхнего пищеводного сфинктера, связанного с фиброзными или дегенеративными изменениями мышечных волокон.
Клиническая картина характеризуется регургитацией непереваренной пищей, дисфагией, чувством распирания а области шеи, особенно после приема пищи, отсутствием аппетита, кашлем, приступами удушья, слюнотечением. Отмечается затруднение пассажа пищи в крикофарингеальной области. Нарушения отмечаются непосредственно после рождения, в течение первого месяца жизни и в основном представлены неэффективным рефлекторным расслаблением и патологически высоким давлением покоя верхнего пищеводного сфинктера. Низкое давление покоя верхнего пищеводного сфинктера характерно для группы нервно-мышечных заболеваний – миастении gravis, полиомиелита, мышечной дистрофии, сопровождающихся повышенным риском аспирации содержимого пищевода. Нарушение процесса расслабления верхнего пищеводного сфинктера включает увеличение времени его расслабления, неэффективность, а также преждевременное закрытие. Для крикофарингеальной ахалазии характерна неполная его релаксация. В патогенезе дивертикула Zenker существенную роль играет преждевременное закрытие верхнего пищеводного сфинктера.
Дифференциальный диагноз проводится с заболеваниями, приводящими к нарушению процесса глотания, стриктурой пищевода и опухолями.
Лечение включает в себя рациональную диету, пневматическую дилатацию и миотомию. В случае выраженного отставания в развитии возможно проведение кормления по назогастральному зонду {непродолжительное время) или через сформированную гастростому (длительный срок). Дилатация показана детям с крикофарингеальной ахалазией и дискоординацией этой зоны. К крикофарингеальной миотомии в случае нарушения функционирования верхнего пищеводного сфинктера следует прибегать лишь в крайних случаях.
Функциональные заболевания пищевода
Значение функциональных нарушений пищевода в гастроэнтерологии детского возраста определяется их частотой и распространенностью. Они формируются в периоды наиболее интенсивного роста и функционального органного созревания, когда еще неустойчивы и легко подвержены расстройствам физиологические процессы, в связи с чем функциональные нарушения пищевода чаще наблюдаются в детском и подростковом возрасте. Длительно существующие функциональные расстройства моторкой деятельности пищевода нередко приводят к морфологическим изменениям.
Нарушения моторной деятельности пищевода подразделяют на первичные, вторичные и неспецифические.
Ахалазия перстнеглоточной мышцы. Ахалазия является достаточно частым нарушением деятельности верхнего пищеводного сфинктера, составным компонентом которого является перстне глоточная мышца. Данное состояние заключается в недостаточно быстром расслаблении перстнеглоточной мышцы в ответ на поступление пищи в зону верхнего пищеводного сфинктера и затруднении вследствие этого перехода пищи из глотки в пищевод («пища застревает в глотке»). Затруднено прохождение как жидкой, так и твердой пищи. Нередко затруднения при прохождении пищи приводят к поперхиванию, аспирации в дыхательные пути, больные начинают бояться есть и быстро худеют. Заболеванию часто сопутствует образование фарингоэзофагальных дивертикулов, которые проявляются громким урчанием в области шеи при глотании, регургитацией.
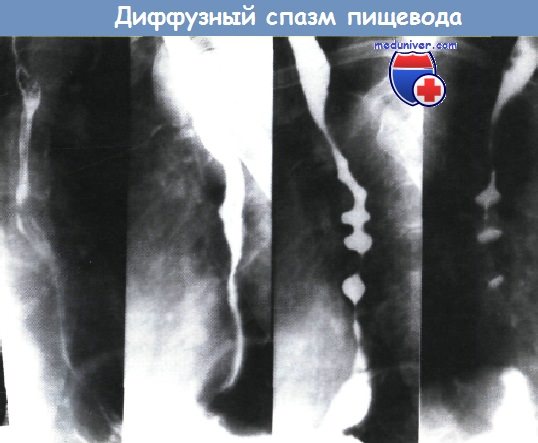
Дискинеэия пищевода гипертоническая (эзофагоспазм, диффузный спазм пищевода, ахалазия, кардиоспазм, хиатоспазм). Множественность названий свидетельствует об отсутствии единого мнения о локализации и сущности этой формы дискинезии пищевода. В основе диффузного спазма пищевода (ДСП) лежит первичное нарушение моторной функции нижних 2/3 пищевода при нормальном функционировании проксимального отдела, вследствие чего расслабление кардии запаздывает после акта глотания. Несмотря на достаточную изученность данного вопроса и даже создание биологической модели, до настоящего времени некоторые клиницисты отождествляют понятия эзофагоспаэма и ахалазии, другие наоборот, дробят на такие нозологические формы, как мегаэзофагус, местный спазм, диффузный спазм.
Диффузный спазм пищевода – полиэтиологическое нарушение его функции. Большинство исследователей считают, что причиной спазма пищевода является нарушение нервно-вегетативной иннервации органа вследствие функциональных расстройств нервной системы (невроза), психических травм и др. Определенную роль играет наследственность, общая гиподинамия, характер питания, акселерация, а также воспалительные поражения слизистой оболочки пищевода. При исследования ультра структуры нервных волокон при диффузном спазме пищевода было показано наличие в них дегенеративных процессов, без поражения нервных вегетативных ганглиев. Основным звеном патогенеза диффузного спазма пищевода является нарушение, или выключение последовательного чередования послеглотательных перистальтических сокращений пищевода. Они замещаются сильными разноамплитудными спастическими сокращениями, которые охватывают иногда значительные по протяженности участки пищевода и постепенно приводят к гипертрофии мышц. Эти неперестальтические сокращения различны по силе и продолжительности. Вместо расслабления при прохождении пищи возникают мышечные сокращения: они появляются вне акта глотания и исчезают при очередной перистальтической волне. При диффузном эзофагоспазме развивается гиперплазия эпителия, паракератоз, интерстициальный отек и слерозирование кардии.
Несмотря на название этого функционального расстройства – “диффузный спазм пищевода”, по протяженности спазмированного участка выделяют распространенную и локализованную его формы. Локализованная форма, как правило, возникаете средней или нижней части пищевода. Наибольшее клиническое значение имеет спазм нижней трети пищевода, который может длиться от нескольких минут до нескольких часов. Клиническая картина характеризуется:
- болью в области пищевода с иррадиацией в шею, руки, нижнюю челюсть;
- дисфагией;
- одинофагией (болезненным глотанием).
Дети обычно жалуются на боли за грудиной или эпигастрии, чувство сдавления, которое возникает во время торопливой еды. Болевые ощущения возникают внезапно, иногда в связи с отрицательными эмоциями. Характерным признаком дисфагии при диффузном спазме пищевода является отсутствие предшествующей тошноты: ребенок вдруг становится беспокойным, вскакивает, делает тщетные попытки проглотить застрявший в пищеводе кусок пищи. Могут наблюдаться случаи так называемого парадоксального спазма пищевода. Спазм возникает при проглатывании жидкой пищи и даже жидкостей, в частности холодной воды. Дисфагия может сопровождаться регургитацией. Выраженная и частая регургитация приводит к потере массы тела. Длительно существующий спазм пищевода является причиной расширения участка пищевода выше спазмированного. В таких случаях регургитация становится более редкой, но значительно обильней. Регургитация в ночное время может привести к легочной аспирации. Наблюдаемые у взрослых пациентов такие симптомы, как одышка, сердцебиение, у детей, как правило, отсутствуют.
Дифференциальный диагноз проводится с гастроэзофагеальной рефлюксной болезнью (ГЭРБ), ахалазией, склеродермией, карциномой и ишемической болезнью сердца.
Диагностические процедуры включают эндоскопию, рентгеноскопию, манометрию.
Неспецифические расстройства моторики пищевода. Редкие синдромы. Пищевод “щелкунчика” (син.: симптоматическая эзофагальная перистальтика). Помимо гипертонической формы дискинезии пищевода или идиопатического диффузного эзофагоспазма, который является наиболее нозологически очерченной формой функциональной патологии пищевода, существуют и другие функциональные нарушения деятельности этого органа. Описывают 2 типа подобных нарушений: гипермотильная форма – гипертензивные перистальтические сокращения («пищевод щелкунчика») и неспецифические двигательные расстройства пищевода.
Этиология “пищевода щелкунчика” и неспецифических расстройств моторики (НРМ) пищевдда неизвестна. Ряд авторов считают ее дебютом ахалазии. Доказана связь с гастроэзофагеальным рефлюксом и стрессом.
Симптоматическая эзофагальная перистальтика или «пищевод щелкунчика» является основой клинического синдрома, который является фенокопией стенокардитических болей в сочетании с дисфагией.
Нарушение моторики пищевода характеризуется усиленной перистальтикой (рентгенологическая картина по форме напоминает щипцы для колки орехоа – “Nutcraker”) со значительным повышением силы и длины перистальтической полны. Диагноз базируется на результатах манометрического исследования, при котором давление во время перистальтической волны достигает 200 мм рт. ст. при длительности более 7,5 сек.
Неспецифические двигательные расстройств» пищевода (редкие синдромы)
- Синдром Мершё-Кампа – сегментарные сокращения пищевода, вызывающие дисфаги» и боль за грудиной.
- Синдром Барштоня-Тешвндорфа – множественные сегментарные спазмы пищевода на разных уровнях (пищевод е ацде жемчужного колье), сопровождаемые приступами болезненной дисфагии, регургитацией пищи и загрудинной болью.
- Синдром Коде дисфагия, боль за груди той при глотании и покое, незначительное расширение пищевода и задержка пищи над кардией, вызванные повышением тонуса нижнего пищеводного сфинктера (дисхалазия).
- Старом Терраколла – дисфагия, осиплости голоса, боли в горле и за грудиной при шейном остеохондрозе. Один из вариантов синдрома “шейной мигрени”.
- Синдром Барре-Льеу высокая дисфагия, обусловленная нейроваскулярными нарушениями шейного отдела позвоночника.
- Синдром Берчи-Рошена –дисфагия при травмах шейного отдела позвоночника на уровне С4-Тh1,
- Синдром Гебердена – эагрудинные боли и дисфагия при патологии шейно-грудного отдела позвоночника на уровне С4-Т4.
- Синдром Лармитта-Монье-Винера – спастическая глоточно-пищеводная дисфагия при ваготонии
- Синдром Муджия – спазмы пищевода, вплоть до ге:ании, при нарушении кальциевого обмена (гипокальциевая дисфагая).
- Синдром Костшмя – высокая дисфагия, боли в горле, языке, вызванные неправильным прикусом.
- Синдром Хильджеря – нейровегетативные расстройства глотания и боль в затылке при нарушениях гемодинамики в бассейне сонной артерии.
- Синдром Фурию – сильная боль за грудиной, вызванная спазмом и стенозом кардиапьного отдела пищевода (кардия-кардиальный синдром).
- Синдром Типре-Ришзерта – ахалазия кардии у грудных детей, проявляющаяся дисфагией и срыгиваниями (извращенный синдром Нейгауза-Веренберга).
Провести четкое разделение между неспецифическими и первичными расстройствами моторики пищевода (ахалазия, диффузный спазм пищевода и пищевод “щелкунчика”) часто просто невозможно. Многие пациенты с НРМ с дисфагией и загрудинными болями демонстрируют различные варианты сокращений пищевода, которые не укладываются в критерии первичных нарушений моторики пищевода. Они трактуются как НРМ. В таблице представлена попытка представить НРМ в виде синдромов.
В отличие от группы вторичных нарушений моторной функции пищевода лечение вышеперечисленных заболеваний малоэффективно. Большинство клиницистов предлагают в качестве начальной терапии использовать нитраты, блокаторы кальциевых каналов, гидралазин, а также антихолинергические препараты в связи с их релаксирующим воздействием на гладкую мускулатуру, Возможно применение психотропных препаратов для купирования стрессовых ситуаций, усугубляющих и поддерживающих нарушения моторики. Однако единой фармакологической тактики ведения этих пациентов на сегодняшний день не разработано. При безуспешности медикаментозного лечения применяются бужирование и пневматическая дилатация, а в качестве крайнего варианта – ээофагомиотомия.
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник