Аномалия развития ребер у ребенка
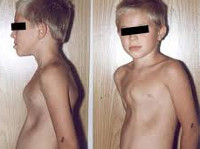
Не все проблемы со здоровьем вызывают у детей жалобы, иногда родители узнают о врожденной аномалии ребенка случайно. Встает вопрос: нужно ли что-то с этим делать и что именно. Разобраться 161.ru помогли в отделении детской травматологии и ортопедии ростовской больницы №20.
Ребра Люшка
Среди госпитализированных в это отделение «двадцатки» – маленькие пациенты с самыми разными заболеваниями и аномалиями развития ребер и грудины. О килевидной и воронкообразной деформациях грудной клетки мы уже рассказывали. В отделение детской травматологии и ортопедии попадают юные горожане и с более редкой патологией – аномалиями развития ребер, к которым относятся ребра Люшка. Это врожденная патология ребер и связанных с ними мышц (нервов) грудной клетки. В этом случае грудинный конец ребер бывает расщеплен на две части.
– Такие деформации не вызывают у наших пациентов никакой симптоматики, – рассказывает руководитель отделения детской травматологии и ортопедии городской больницы №20, главный детский ортопед Ростова Владимир Мурадьян. – Обычно родители обнаруживают у ребенка на ребрах опухолевидное образование. Иногда об аномалии узнают после рентгена. Операцию при ребрах Люшка в нашем отделении проводят только по эстетическим показаниям или при болевых ощущениях. Послеоперационный период протекает обычно не тяжело. Детям постарше уже к концу первой недели разрешают подниматься с кровати и ходить. Домой выписывают через 10-12 дней с последующим диспансерным наблюдением, которое продлится не менее двух-трех лет. Если при контрольном обследовании врач обнаруживает рецидив синостоза, есть смыл вести речь о повторной операции.
Сращение ребер
Отдельная патология, с которой ростовчане обращаются в отделение, – сращение ребер. При этой проблеме между соседними ребрами пролегают костные мостики, или межреберный промежуток замещается соединительной (костной) тканью. Как говорит Владимир Мурадьян, если эта патология встречается изолировано и не вызывает нарушений в работе опорно-двигательного аппарата, операция не нужна. Но порой сращение ребер может сочетаться с другими аномалиями, например, с ребром Люшка. Тогда врач может рекомендовать хирургическое вмешательство.
Дополнительные шейные ребра
– Такая врожденная аномалия у наших пациентов встречаются еще реже, наиболее часто их наблюдают на седьмом, иногда шестом шейных позвонках, – поясняет главный детский ортопед Ростова. – Шейные ребра могут никак себя не проявлять и быть обнаружены на профосмотрах или обследованиях. Эту патологию в нашем отделении лечат лишь при косметическом дискомфорте или при болезненности после травм и физических нагрузок. Это касается легких степеней заболевания.
Шейные ребра третьей-четвертой степени могут стать причиной серьезных нарушений кровообращения и тромбозов, в таких случаях ростовские детские ортопеды рекомендуют операцию для освобождения сдавленного сосуда. По данным отделения детской травматологии и ортопедии 20-й горбольницы, эта патология встречается у 0,5% здорового населения. Клинически же заболевание проявляется у 10% людей с шейными ребрами.
Как считает врач, лечение синдрома шейного ребра следует начинать с отказа от тяжелой физической работы, в том числе и некоторых видов спорта. Ребенку рекомендуют различные физиотерапевтические процедуры. Если это не помогает и ситуация только усугубляется, тогда уже детские ортопеды рекомендуют прибегнуть к хирургическому лечению.
В любом случае вопрос о помощи при аномалиях ребер нужно решать со специалистами. У врачей отделения ортопедии и травматологии для детей МБУЗ ГБ №20 – большой опыт в решении таких проблем со здоровьем.
Консультативный прием завотделением в отделении детской ортопедии МБУЗ ГБ №20.
Руководитель отделения детской травматологии и ортопедии для детей – главный детский ортопед Ростова-на-Дону, к.м.н. Владимир Юрьевич Мурадьян.
Адрес: пр. Коммунистический, 39, четвертый этаж;
контактный телефон 271-97-20;
часы приема: по субботам с 10:00 до 13:00.
Источник
Системные аномалии развития опорно-двигательного аппарата
- Ахондрогенез – один из наиболее тяжелых видов хондродисплазий. Проявляется непропорционально большой головой, запавшей спинкой носа, выраженной микромелией с резким укорочением туловища. Выявляются отсутствие оссификации тел позвонков, костей таза, различная степень оссификации костей черепа, короткие ребра, переломы ребер, резкое укорочение и расширение длинных трубчатых костей. Оссификация лобковых и седалищных костей выражена слабо или отсутствует. Тип наследования – аутосомно-рецессивный.
- Ахондроплазия (син.: хондродисплазия, хондродистрофия врожденная, хондрогенез несовершенный) – в основе процесса лежит нарушение процесса энхондрального остеогенеза, тогда как периостальное окостенение практически не изменено. Хрящ сформирован, но резко гипоплазирован. Признаки: укорочение проксимальных отделов конечностей (ризомелическая микромелия), плюсневых и пястных костей, фаланг пальцев. Кисти широкие и имеют характерную форму, пальцы в виде трезубца, изодактилия. Постоянны микроцефалия, дисплазия лицевого черепа, (гипоплазия средней части лица, выступающие лобные бугры, седловидный нос с узкими носовыми ходами, иногда прогнатия), изменения костей таза (укорочение крыльев подвздошных костей, сужение крестцово-подвздошного сочленения, уплощение крыши и неправильные контуры вертлужной впадины). Характерны изменения позвоночника. При относительно нормальной его длине наблюдается симптом сужения расстояния между корнями дужек поясничных позвонков, нарастающий в каудальном направлении. Часто отмечается поясничный кифоз, а позднее может развиться и лордоз. Тип наследования – аутосомно-доминантный.
- Гисплазия фиброзная (син.: болезнь Брайцева – Лихтенштейна, болезнь Джеффи – Лихтенштейна) – замещение компактного слоя кости аваскулярной фиброзной тканью, обусловленное нарушением эмбриогенеза кости на соединительнотканной стадии. При рентгенологическом исследовании определяются четко отграниченные очаги просветления кости различной величины и формы, соответствующие участкам недифференцированной волокнистой ткани. По локализации различают монооссальную, полиоссальную и регионарную формы, а по характеру изменений в кости – очаговую и диффузную формы. Преимущественно поражаются трубчатые кости конечностей, кости черепа. Наблюдаются патологические переломы.
- Остеогенез несовершенный (син.: костеобразование несовершенное) – в основе лежит дефект костеобразования, связанный с недостаточностью мезенхимы. Характеризуется патологической ломкостью костей в сочетании с другими аномалиями. Поражаются преимущественно длинные трубчатые кости. Микроскопически отмечается истончение кортикального слоя трубчатых костей, разрежение и истончение костных балок губчатого вещества. В ряде случаев выявлена дисплазия эпифизов бедренных, большеберцовых и плечевых костей.
- Остеопетроз (синдром Albers – Schonberg, болезнь мраморная, остеосклероз врожденный, дисплазия гиперостотическая) – генерализованный диффузный остеосклероз, характеризуется неравномерным, широко распространенным гиперостозом, захватывающим одновременно большое количество костей с переходом процесса на костномозговой канал. Обусловлен нарушением соотношения между новообразованной и рассасывающейся костной тканью. Характерны увеличенная плотность длинных трубчатых костей, сужение костномозговой полости, замещение костного мозга костно-хрящевой тканью. Утолщенные кости имеют мраморно-белый вид, хрупкие, ломкие; часты патологические пере- ломы. В процесс вовлекаются и кости черепа. Аутосомно-рецессивное наследование.
- Остеопойкилоз (син.: остеопойкилия гиперпластическая, «кости пятнистые», остеопатия склерозирующая рассеянная врож- денная) – мелкоочаговые эндостальные скопления склерозированной костной ткани. Чаще поражаются кости кисти, стопы, запястья, предплюсны и метафизарные отделы длинных трубчатых костей.
- Пикнодизостоз – генерализованный склероз костей без нарушения их формы и сужения костномозговой полости. Характерны также гипоплазия дистальных фаланг, тупой угол нижней челюсти, широкие венечные швы.
- Хондродисплазия точечная (син.: хондродисплазия пятнистая, хондродистрофия точечная, эпифизы испещренные, хондродистрофия кальцифицирующая врожденная, дисплазия эпифизар- ная пятнистая) – появление множественных точечных (пятнистых) кальцификатов в эпифизах, периартикулярных тканях и зоне роста костей. Может наблюдаться тотальное поражение всех костей (генерализованная форма) или отдельных костей. Характерные признаки: диспластическое лицо, гипоплазия хрящей носа, укорочение конечностей, сгибательные контрактуры суставов, деформации стоп, позвоночного столба, изменения кожи (эритродермия, ихтиоз), катаракты. Различают несколько форм: летальную ризомелическую, форму Конради – Хюнерманна, Х-сцепленную доминантную и др.
- Экзостозы хрящевые множественные (син.: хондродисплазия экзостозная, экзостозы хрящевые юношеские, экзостозы костно-хрящевые множественные, аклазия диафизарная, хондродисплазия деформирующая, хондроматоз кости наружный, болезнь Эренфрида) – порок развития пластинки роста, выражающийся в появлении хрящевых и костно-хрящевых разрастаний (экзостозов) в эпиметафизарных отделах костей. Чаще поражаются кости плеча, предплечья, бедра и голени. Приводит к различного рода деформациям конечностей. Иногда сочетается с другими аномалиями – расщелиной неба, синдактилией, ангиоматозом. Аномалии развития опорно-двигательного аппарата
- Энхондроматоз (син.: синдром Ollier, hemichondrodysplasia) – наличие в метафизах и диафизах длинных трубчатых костей или теле плоских костей очагов эмбриональной хрящевой ткани, соответственно которым при рентгенографическом исследовании выявляются различной формы и размеров очаги просветления. В основе лежит замедление и извращение оссификации эмбрионального хряща, заключающееся в отсутствии замещения хрящевого скелета костной тканью. Различают по распространенности процесса монооссальную, олигооссальную и полиоссальную формы, а по локализации – 4 формы: акроформу (поражение кистей и стоп), мономелическую (поражение костей одной конечности с прилежащей частью тазового или плечевого пояса), одностороннюю или преимущественно одностороннюю и двустороннюю формы. Проявляется укорочением трубчатых костей, уплощением их с деформацией и искривлением, наблюдаются переломы, иногда экзостозы. Рентгенологически – укорочение длинных и коротких трубчатых костей, множественные односторонние энхондромы. Предполагается аутосомно-доминантное наследование.
Источник
Хирургия воронкообразной деформации грудной клетки // Аномалии ребер
Аномалии развития ребер могут заключаться в отсутствии одного либо нескольких из них, в увеличении их числа, в раздвоении грудинного конца, в сращении ребер и т.п. В большинстве случаев подобная патология клинически не проявляется и становится случайной рентгенологической находкой. При сращении ребер между собой в ходе пальпации может определяться умеренно выраженное местное утолщение. Опасность, как правило, таит в себе лишь значительное недоразвитие сразу нескольких рёбер в виду нарушения каркасности грудино-реберного комплекса.
В ходе наблюдений установлено, что чаще всего отсутствует хрящевая часть второго-четвертого ребра с одной стороны. Клинически это выражается или умеренным западением внутрь, или же уплощением передней поверхности грудной клетки на той стороне, где имеется поражение. Здесь же нередко отмечается некоторое недоразвитие слоя подкожной жировой клетчатки, малой грудной и рёберной части соответствующей большой грудной мышцы. Возможно также сочетание такого дефекта с аномалиями формирования позвоночника и/или килевидной деформацией грудной клетки.
В основном при отсутствии рёбер функциональных нарушений не бывает, по при наличии широкого дефекта не исключено возникновение парадоксального дыхания и даже образование так называемой «легочной грыжи» вследствие выпячивания легкого наружу через патологическое окно в грудино-реберном комплексе. В виду того, что с течением времени деформация прогрессирует, пациентам в раннем детстве рекомендуют пройти хирургическое лечение. Операция предполагает проведение поднадкостничной резекции участков одного-двух ребер на противоположной стороне и установку их в имеющийся дефект посредством подшивания к грудине и соседним рёбрам. Сверху эту область прикрывают мышцей.
Полное отсутствие (аплазия) нескольких рёбер, включая и хрящевую, и костную части, характеризуется более существенным западением внутрь грудной клетки, сколиозом (искривлением позвоночника) и наличием легочной грыжи, что значительно усложняет ход операции. Грыжу обычно устраняют путем остеотомии (иссечения) двух рёбер, располагающихся выше и ниже места дефекта, и их последующим сшиванием. В тех случаях, когда идёт речь ещё и о сопутствующей деформации других рёбер, хирургическое вмешательство дополняют субперихондральным иссечением патологически изменённых хрящей. Ликвидировать при этом сколиоз одновременно, как правило, не удаётся и поднимается вопрос о необходимости дополнительных операций на позвоночнике.
Относительно частым вариантом аномального развития рёбер считается одно-/двухстороннее формирование дополнительного шейного ребра, прикрепляющегося к гиперплазированному поперечному отростку седьмого шейного позвонка. У ряда лиц с такого рода проблемой отмечается характерный внешний вид – «тюленья шея»: сглаженные надключичные ямки, в которых пальпируется костное образование и извитая пульсирующая позвоночная артерия, и узкие покатые плечи. При отсутствии показаний со стороны сосудистой системы оперативное лечение не проводится.
Другие врождённые аномалии: лопатообразное расширение ребра, вилка Люшке (расщеплённый передний конец ребра), перфорированное ребро (отверстия и щели в костной части рёбер), костные мостики между соседними рёбрами, развитие соединительнотканной прослойки на месте межрёберного промежутка, синостоз (слияние передних отделов соседних рёбер, перемычки между рёбрами), как уже было сказано выше, могут не давать о себе знать на протяжении всех лет жизни человека.
Записаться на консультацию (операцию) к торакальному хирургу, к.м.н. Королеву П.А. можно:
- по телефону: +7 (495) 517-66-26
- заполнить: Запрос в клинику
- по электронной почте: 5176626@mail.ru
(495) 506-61-01 – где лучше оперировать деформацию грудной клетки
ЗАПРОС в КЛИНИКУ
Источник
Деформации грудной клетки у детей – врожденное или рано приобретенное искривление грудины и сочленяющихся с ней ребер. Деформации грудной клетки у детей проявляются видимым косметическим дефектом, нарушениями со стороны деятельности дыхательной и сердечно-сосудистой систем (одышкой, частыми респираторными заболеваниями, быстрой утомляемостью). Диагностика деформации грудной клетки у детей предполагает проведение торакометрии, рентгенографии (КТ, МРТ) органов грудной клетки, позвоночника, грудины, ребер; функциональных исследований (ФВД, ЭхоКГ, ЭКГ). Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
Общие сведения
Деформации грудной клетки у детей – патологическое изменение формы, объема, размеров грудной клетки, приводящее к уменьшению грудино-позвоночного расстояния и нарушению положения внутренних органов. Деформации грудной клетки встречаются у 14% населения; при этом у детей (преимущественно у мальчиков) врожденные аномалии диагностируются с частотой 0,6-2,3%. Деформации грудной клетки у детей представляют собой косметический дефект, могут вызывать функциональные проблемы со стороны дыхания и сердечной деятельности, причинять психологический дискомфорт ребенку. Эти обстоятельства неблагоприятно сказываются на гармоничном развитии детей и их социальной адаптации. Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.

Деформации грудной клетки у детей
Причины деформаций грудной клетки у детей
По времени развития и воздействующим причинным факторам различают врожденные и приобретенные деформации грудной клетки у детей. Врожденные деформации могут быть обусловлены генетическими причинами или возникать в результате нарушения развития скелета (грудины, ребер, позвоночника, лопаток) во внутриутробном периоде.
Наследственные деформации грудной клетки в определенных семьях возникают у детей в 20-65% случаев. В настоящее время известно множество синдромов, одним из компонентов которых служат пороки грудино-реберного комплекса. Наиболее распространенным среди них является синдром Марфана, характеризующийся астеническим телосложением, арахнодактилией, воронкообразной и килевидной деформацией грудной клетки, расслаивающейся аневризмой аорты, подвывихом и вывихом хрусталиков, биохимическими изменениями обмена гликозаминогликанов и коллагена. В основе формирования наследственных деформаций грудной клетки у детей лежит дисплазия хрящевой и соединительной ткани, развивающаяся в результате различного рода ферментативных нарушений.
Причины возникновения ненаследственных (спорадических форм) пороков передней грудной стенки неизвестны. К этому могут приводить любые тератогенные факторы, действующие на развивающийся плод. Наиболее часто врожденные деформации грудной клетки у детей обусловлены неравномерным ростом грудины и реберных хрящей, патологией диафрагмы (короткие мышечные волокна могут втягивать грудину внутрь), патологией развития хрящей и соединительной ткани.
Приобретенные деформации грудной клетки у детей, как правило, развиваются в результате перенесенных заболеваний костно-мышечной системы – рахита, туберкулеза, сколиоза, системных заболеваний, опухолей ребер (хондром, остеом, экзостозов), остеомиелита ребер и др. В ряде случаев приобретенная деформация грудной клетки вызывается гнойно-воспалительными заболеваниями мягких тканей грудной стенки (флегмоной) и плевры (хронической эмпиемой), опухолями средостения (тератомой, нейрофиброматозом и т.д.), травмами и ожогами грудной клетки, эмфиземой легких. Кроме этого, деформации грудной клетки у детей может являться следствием неудовлетворительных результатов торакопластики, срединной стернотомии по поводу врожденных пороков сердца.
Классификация деформаций грудной клетки у детей
По виду деформации грудной клетки у детей могут быть симметричными и асимметричными (правосторонними, левосторонними). Среди врожденных деформаций грудной клетки у детей в педиатрии чаще встречаются воронкообразная грудь (pectus excavatum) и килевидная грудь (pectus carinatum). К редким врожденным деформациям грудной клетки (около 2%) относятся синдром Поланда, расщелина грудины и др.
Воронкообразная деформация грудной клетки у детей («грудь сапожника») составляет порядка 85-90% врожденных пороков развития грудной стенки. Ее характерным признаком служит различное по форме и глубине западение грудины и передних отделов ребер, сопровождающееся уменьшением объема грудной полости, смещением и ротацией сердца, искривлением позвоночника.
Выраженность воронкообразной деформации грудной клетки у детей может носить 3 степени:
- I – вдавление грудины до 2 см; сердце не смещено;
- II – вдавление грудины 2-4 см; смещение сердца менее 3 см;
- III – вдавление грудины более 4см; смещение сердца более 3 см.
Килевидная деформация грудной клетки («голубиная», «куриная» грудь) у детей встречается реже, чем воронкообразная; при этом 3 из 4-х случаев аномалии приходятся на мальчиков. При килевидной грудной клетке ребра присоединяются к грудине под прямым углом, «выталкивая» ее вперед, увеличивая передне-задний размер грудной клетки и придавая ей форму киля.
Степени килевидной деформации грудной клетки у детей включают:
- I – выпячивание грудины до 2 см над нормальной поверхностью грудной клетки;
- II – выпячивание грудины от 2-х до 4 см.;
- III – выпячивание грудины от 4-х до 6 см.
Приобретенная деформация грудной клетки у детей подразделяется на кифосколиотическую, эмфизематозную, ладьевидную и паралитическую.
Симптомы деформаций грудной клетки у детей
Клинические проявления воронкообразной деформации грудной клетки различаются в зависимости от возраста ребенка. У грудничков вдавление грудины обычно малозаметно, однако отмечается «парадокс вдоха» – грудина и ребра западают при вдохе, при крике и плаче ребенка. У детей младшего возраста воронка становится более заметной; отмечается склонность к частым респираторным инфекциям (трахеитам, бронхитам, рецидивирующим пневмониям), быстрая утомляемость в играх со сверстниками.
Своей наибольшей выраженности воронкообразная деформация грудной клетки достигает у детей школьного возраста. При осмотре определяется уплощенная грудная клетка с приподнятыми краями ребер, опущенные надплечья, выпяченный живот, грудной кифоз, боковые искривления позвоночника. «Парадокс вдоха» заметен при глубоком дыхании. Дети с воронкообразной деформацией грудной клетки имеют пониженную массу тела, бледные кожные покровы. Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
Килевидная деформация грудной клетки у детей обычно не сопровождается серьезными функциональными нарушениями, поэтому основным проявлением патологии служит косметический дефект – выпячивание грудины вперед. Степень деформации грудной клетки у детей может прогрессировать с возрастом. При изменении положения и формы сердца могут иметь место жалобы на быструю утомляемость, сердцебиение и одышку.
Дети-школьники с деформацией грудной клетки осознают свой физический недостаток, стараются скрыть его, что может привести к вторичным психическим наслоениям и потребовать помощи со стороны детского психолога.
Синдром Поланда или реберно-мышечный дефект включает комплекс пороков, среди которых отсутствие грудных мышц, брахидактилия, синдактилия, амастия или ателия, деформация ребер, отсутствие подмышечного оволосения, уменьшение подкожно-жирового слоя.
Расщелина грудины характеризуется ее частичным (в области рукоятки, тела, мечевидного отростка) или тотальным расщеплением; при этом перикард и покрывающая грудину кожа интактны.
Диагностика
Физикальное обследование ребенка педиатром позволяет выявить видимое изменение формы, размеров, симметричности грудной клетки; обнаружить функциональные шумы в сердце, тахикардию, хрипы в легких и т. д. Нередко при осмотре детей с деформацией грудной клетки выявляются различные дизэмбриогенетические стигмы: гипермобильность суставов, нистагм, готическое небо и др. Наличие объективных признаков деформации грудной клетки требует углубленного инструментального обследования детей под руководством торакального хирурга или детского травматолога-ортопеда.
Степень и характер деформации грудной клетки у детей определяется с помощью торакометрии, дающей представление о глубине и ширине грудной клетки, ее косых размерах, торакальном индексе, а также позволяющей проследить эти показатели в динамике. Более точные сведения получают после проведения рентгенографии и КТ грудной клетки, грудины, ребер, позвоночника. Эти исследования позволяют оценить костную структуру грудной клетки, изменения в легких, степень смещения органов средостения.
Для определения тяжести вторичных изменений со стороны сердечно-легочной системы проводится электрокардиография, ЭхоКГ, МРТ сердца, спирометрия, консультации детского пульмонолога и детского кардиолога.
Лечение деформаций грудной клетки у детей
Лечение килевидной деформации грудной клетки у детей начинают с консервативных мероприятий: проведения ЛФК, массажа, лечебного плавания, ношения специальных компрессионных систем и детских ортезов. Хирургическая коррекция килевидной грудной клетки показана при выраженном косметическом дефекте и прогрессировании степени деформации у детей старше 5 лет. Различные способы торакопластики предусматривают субперихондральную резекцию парастернальных частей ребер, поперечную стернотомию, перемещение мечевидного отростка и последующую фиксацию грудины в нормальном положении путем ее сшивания с надхрящницей и концами ребер.
При воронкообразной грудной клетки консервативные мероприятия показаны только при I степени деформации; при II и III степени необходимо хирургическое лечение. Оптимальным периодом для хирургической коррекции воронкообразной грудной клетки считается возраст детей от 12 до 15 лет. При этом фиксация корригированного положения переднего отдела грудной клетки может осуществляться с помощью наружных швов из металлических или синтетических нитей; металлических фиксаторов; костных ауто- или аллотрансплантатов, оставленных в грудной полости, или без их использования.
Специальные методики торакопластики предложены для хирургической коррекции расщелины грудины и реберно-мышечных дефектов.
Результаты реконструкции грудной клетки у детей при ее врожденной деформации хорошие в 80-95% случаев. Рецидивы отмечаются при неадекватной фиксации грудины, чаще у детей с диспластическими синдромами.
Источник
